32例新生儿败血症临床分析
梁 霞,黎 敏,闫利霞
新生儿免疫功能发育不全,抵抗力差,较易发生败血症。新生儿败血症不但是新生儿期的危重症,也是导致新生儿病死的主要原因之一,早期症状不典型,进展快,易合并并发症[1]。现将我院2003年1月~2009年9月住院的血培养阳性新生儿败血症及高敏C反应蛋白(HS-CRP)的变化资料分析如下。
1 材料与方法
1.1 材料在2003年1月~2009年9月我院经临床和血培养证实且病历资料完整的32例新生儿败血症为调查对象,全部病例均符合2003年修订的新生儿败血症诊疗方案。
1.2 主要表现反应差、拒乳25例,发热20例,体重不增10例,腹胀17例,黄疸9例,呼吸促5例。
1.3 试验方法32例患儿在使用抗生素前采血2~3 mL注入专用的血培养瓶中送检,按NCCLS(美国临床实验室委员会)标准,采用IC-B纸片扩散法做抗菌药物敏感试验。同时化验HS-CRP。
2 结果
2.1 病原菌种类32例血培养阳性者31例为单一细菌生长,其中金黄色葡萄球菌12例(37%),表皮葡萄球菌7例(22%),肠球菌2例(6%),肺炎链球菌2例(6%),其他葡萄球菌属1例(3%),大肠埃希氏菌4例(12%),不动杆菌属2例(6%),铜绿假单胞菌1例(3%),酵母样真菌1例(3%)。
2.2 常见病原菌药物敏感试验分析及HS-CRP变化32例血培养阳性者其药敏结果显示对葡萄球菌敏感的药物主要有头孢呋辛、万古霉素、哌啦西林/他唑巴坦、头孢哌酮舒巴坦、阿米卡星、环丙沙星、亚胺培南,耐药率较高的是青霉素、氨苄西林、头孢唑啉,见表2。 HS-CRP升高28例(87%)。
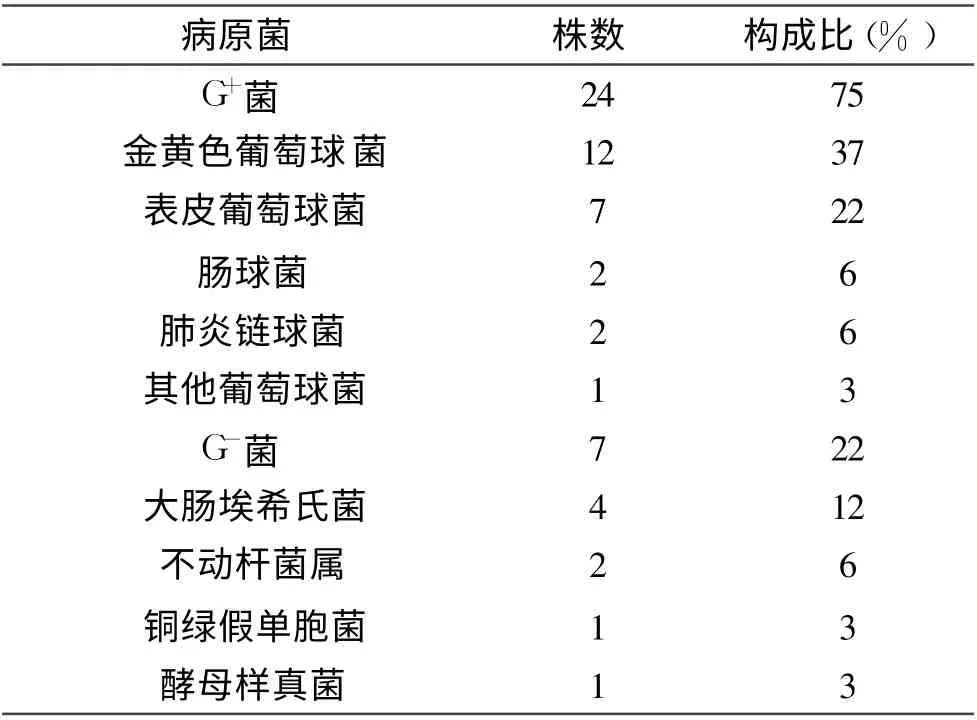
表1 32例新生儿败血症病原菌分布构成比(%)
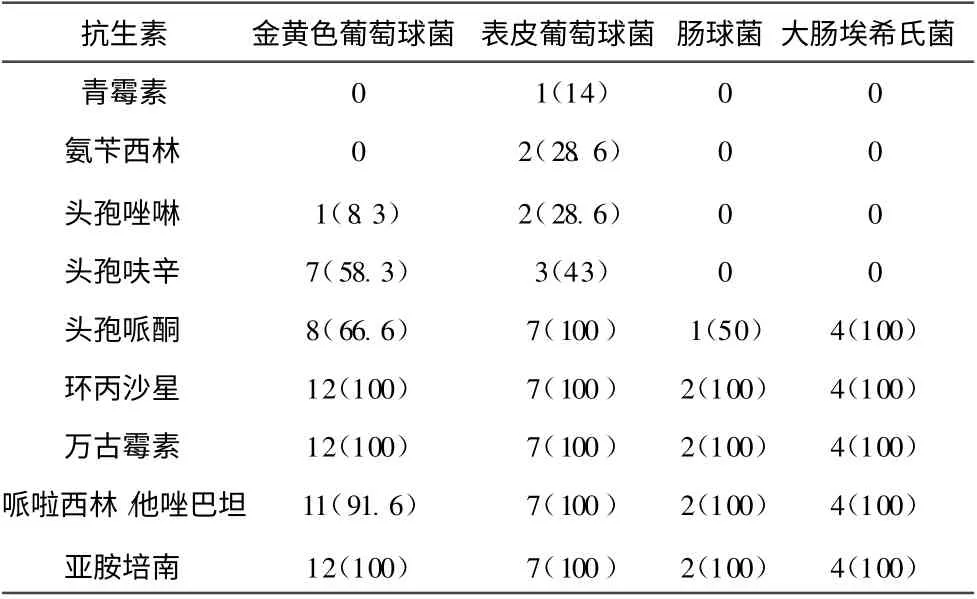
表2 血培养阳性前4种菌株对抗生素敏感株数及敏感率
3 讨论
新生儿败血症是新生儿死亡的重要原因,由于抗生素的不规则使用,使新生儿败血症不典型,特别是早产儿败血症的表现本身不典型,及早做血培养及HS-CRP可及早发现治疗。以往新生儿败血症致病菌多见大肠埃希氏菌、金黄色葡萄球菌,近年来随着新生儿监护中心的普及,据报道条件致病菌明显增多,特别是凝固酶阴性葡萄球菌成为新生儿败血症主要致病菌[2]。本组资料显示G+菌明显多于G-菌,金黄色葡萄球菌仍为首位,其次是表皮葡萄球菌、大肠埃希氏菌。药敏结果显示青霉素、氨苄西林、头孢唑啉耐药率高,敏感的药物主要有头孢呋辛、万古霉素、哌啦西林/他唑巴坦、头孢哌酮舒巴坦、环丙沙星、亚胺培南,与报道基本相似[3],可作为新生儿败血症选择药物。受新生儿血容量及经济因素影响,血培养均未多次做,且血培养需3 ~5 d出结果,前期经验治疗很重要,本组资料显示血培养阳性者87%的HS-CRP升高,故也可作为使用抗生素的依据。哌啦西林/他唑巴坦、头孢哌酮舒巴坦、环丙沙星对G+、G-菌均敏感,可作为首选。环丙沙星因其可能影响关节软骨发育,而使用受限,但据邓春等报道长期使用并无肯定的关节软骨损害[4],万古霉素的耳毒性在治疗期间可给予听力检测以指导用药,在多重耐药及经济困难时可考虑使用。目前耐药问题日益突出,原因考虑如下:基层滥用抗生素,不按疗程、剂量、药物半衰期使用,为降低耐药率,我们应根据血培养药敏结果选用抗生素,严格掌握使用指征,合理用药。
[1] 金汉珍,黄德珉,官希吉.实用新生儿学[M].第3版.北京:人民卫生出版社, 2003:342-348.
[2] 邹宝兰,何通杰,石瑛等.广州市儿童医院1993 ~2000年医院感染分析[J].中华医院感染学杂志, 2003, 12(5):357-358.
[3] 黄翠雯,周晓光,黄嘉言.新生儿败血症病原菌及其药物敏感试验分析[J].中华医院感染学杂志, 2005, 15(9):1071-1073.
[4] 邓春,姚长军,胡燕等.新生儿克雷伯杆菌肺炎的临床特征及药物敏感试验研究(附26例报告)[J].新生儿科杂志,2006, 15(5):205.

