肾透明细胞癌的MRI分析
MR imaging of clear cell renal cell carcinoma:correlation with the histo-pathological findings
连世东1,谭晓天1,徐 哲 1,欧阳汉2
(1.辽宁省大连市中心医院放射科,辽宁 大连 116033;2.中国协和医科大学中国医学科学院肿瘤医院影像诊断科,北京 100021)
透明细胞癌是肾癌最常见的病理亚型,恶性程度较高[1-3]。MSCT多期增强扫描是目前肾癌诊断的首选方法,但MRI具有组织对比分辨率高、能够多方位多平面成像且可提供多参数的诊断信息的特点,对肾脏肿瘤的诊断与分期有一定优势。既往文献对肾细胞癌的影像学报道较多,而对肾细胞癌的各亚型MRI表现报道较少。笔者通过对212例(222灶)肾透明细胞癌的MRI表现进行回顾性分析,以探讨其MRI表现及特点。
1 材料与方法
1.1 临床资料
1999年1月~2009年6月大连市中心医院及中国医学科学院肿瘤医院共有临床资料完整且进行了MRI检查的肾透明细胞癌212例(222灶),约占同期进行了MRI检查的肾癌的 85.8%(212/247),其中男 159 例(168 灶),女 53 例(54灶);年龄28~79岁(中位年龄55.6岁)。203灶行肾癌根治术,19灶行肾部分切除术,并取得病理结果。
1.2 检查技术与方法
应用 Philips T5-NT(0.5T)及 Intera Achieva(3.0T)磁共振成像仪,前者使用体部包裹线圈,后者使用相控阵线圈。200例(210灶)常规做MRI平扫及增强检查,12例(灶)仅作平扫。
199例应用Philips T5-NT磁共振成像仪,平扫序列包括:横断位自旋回波 T1WI(TE 10~20ms,TR 390~450ms),横断位、冠状位和(或)矢状位快速自旋回波T2WI(TE 100~120ms,TR 1900~3000ms),另于横断位和(或)冠状位加做T2WI脂肪抑制序列。Gd-DTPA增强扫描采用手推方式注入,造影剂用量为20ml。增强后行横断位、矢状位和(或)冠状位T1WI/3D(TR/TE=15ms/6.9ms)成像。
13例应用Philips Intera Achieva磁共振成像仪,平扫序列包括:横断位快速自旋回波 T1WI(TE 2.3ms,TR 10ms),横断位快速自旋回波 T2WI/SPAIR(TE 90ms,TR 1650ms),冠状位快速自旋回波 T2WI(TE 80ms,TR 2000ms)。增强扫描采用杏林堂NEMOTO高压注射器,增强后行横断位THRIVE序列成像。
1.3 MRI分析方法
肿瘤信号以正常肾皮质信号为参照。强化程度以正常肾皮质强化程度为参照。假包膜判定以T2WI为标准:T2WI肿瘤与正常肾实质之间有明显低信号带存在者判为有假包膜,否则为无假包膜。
2 结果
2.1 肿瘤瘤灶的部位、大小及形态
MRI各序列及病理显示:212例中多发肾癌或多灶共9例,其中1例左、右肾各1个病灶,5例右肾各2个病灶,2例左肾各2个病灶,1例左肾3个病灶;余203例均为单肾单灶发病,其中右肾 115例(灶),左肾88例(灶);肿瘤最大径0.8~20.0cm(平均6.2cm)。 161个瘤灶(72.5%)边界清晰,165个瘤灶(74.3%)边界规则,其中 97灶(43.7%)呈球形,45灶(20.3%)呈椭球形,23灶 (10.4%)呈分叶状,其余57灶(25.7%)边界不规则。T2WI中152例(68.5%)有明显假包膜存在。
2.2 MRI信号表现
201灶(90.5%)肿瘤信号不均匀,21灶(9.5%)肿瘤信号较均匀。T1WI肿瘤以低信号或中低信号 (图1,2,5)为主(73.4%),T2WI及T2WI/SPIR肿瘤信号相仿,以混杂信号(图3,6,7)为主(70.3%),其次为高信号(23.4%),低信号、等信号少见(分别3.2%)。
本组有210灶进行了增强检查,瘤灶以中、重度强化为主,其中 24灶(11.4%)轻度强化,115灶(54.8%)中度强化(图 4),71 灶(33.8%)重度强化(图 8)。192 灶(91.4%)强化不均匀(图 4,8),其余 18 灶(8.6%)强化较均匀。
2.3 肿瘤临床病理表现
所有病例均为肾透明细胞癌。病理上,肿瘤168灶(75.7%)呈实性,余54灶(24.3%)呈囊性或有囊性变;61个瘤灶(27.5%)内可见明显出血灶;105个瘤灶(47.3%)内可见明显坏死灶。临床上无症状肾癌达148灶(66.7%)。
2.4 肿瘤外侵征象及分期
肿瘤局限于肾内177灶 (79.7%);有包膜外侵犯26灶(11.7%),其中10灶穿透吉氏筋膜;19例(8.6%)出现肾静脉和(或)下腔静脉瘤栓;13例(5.8%)出现淋巴结转移;7例(3.2%)发现远处转移。肿瘤TNM分期:Ⅰ、Ⅱ期病例79.7%(177/222);Ⅲ、Ⅳ期病例 20.3%(45/222)。
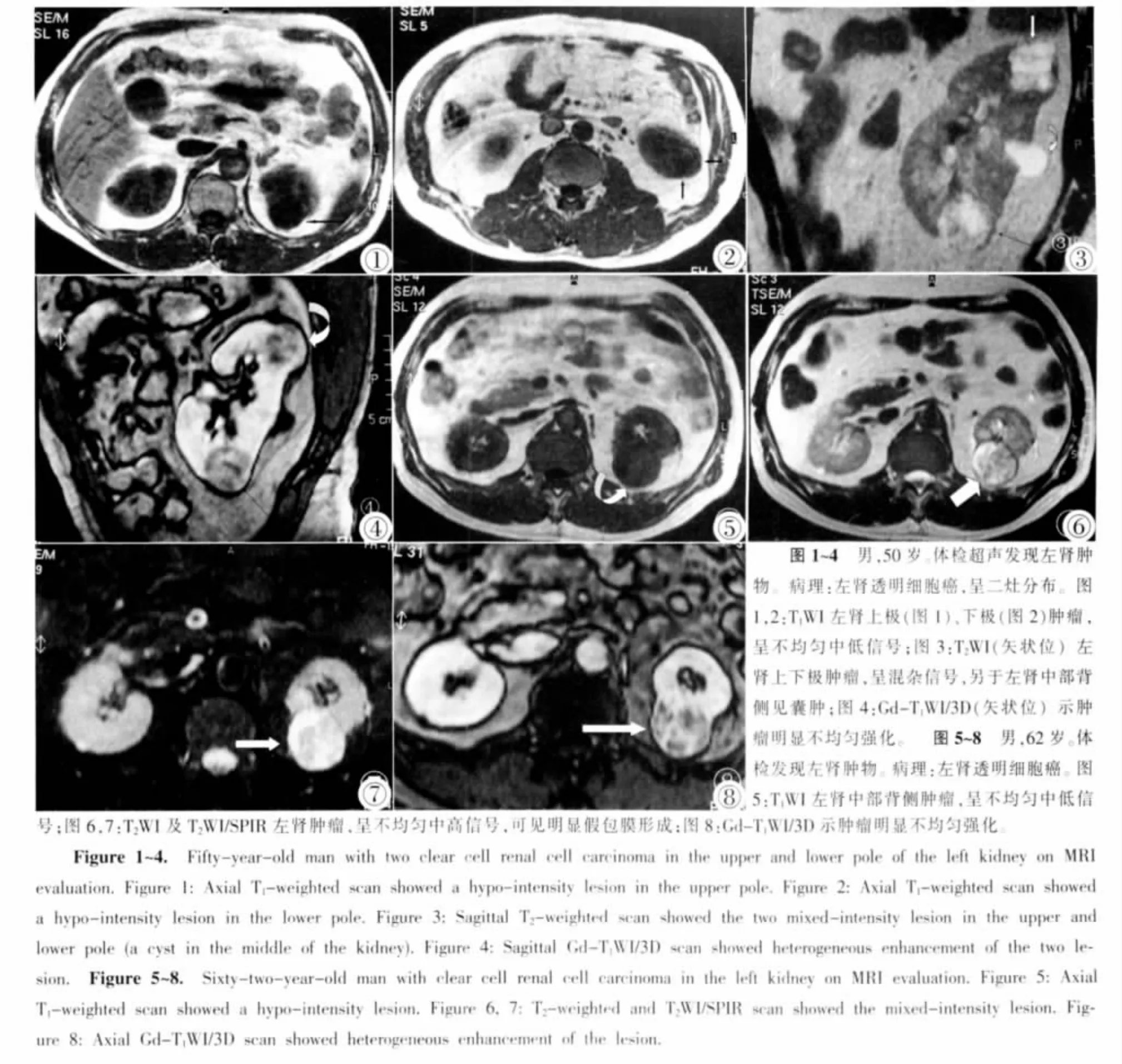
图1~4 男,50岁。体检超声发现左肾肿物。病理:左肾透明细胞癌,呈二灶分布。图1,2:T1WI左肾上极(图 1)、下极(图 2)肿瘤,呈不均匀中低信号;图3:T2WI(矢状位)左肾上下极肿瘤,呈混杂信号,另于左肾中部背侧见囊肿;图4:Gd-T1WI/3D(矢状位)示肿瘤明显不均匀强化。 图5~8 男,62岁。体检发现左肾肿物。病理:左肾透明细胞癌。图5:T1WI左肾中部背侧肿瘤,呈不均匀中低信号;图6,7:T2WI及T2WI/SPIR左肾肿瘤,呈不均匀中高信号,可见明显假包膜形成;图8:Gd-T1WI/3D示肿瘤明显不均匀强化。Figure 1~4. Fifty-year-old man with two clear cell renal cell carcinoma in the upper and lower pole of the left kidney on MRI evaluation.Figure 1:Axial T1-weighted scan showed a hypo-intensity lesion in the upper pole.Figure 2:Axial T1-weighted scan showed a hypo-intensity lesion in the lower pole.Figure 3:Sagittal T2-weighted scan showed the two mixed-intensity lesion in the upper and lower pole(a cyst in the middle of the kidney).Figure 4:Sagittal Gd-T1WI/3D scan showed heterogeneous enhancement of the two lesion. Figure 5~8. Sixty-two-year-old man with clear cell renal cell carcinoma in the left kidney on MRI evaluation.Figure 5:Axial T1-weighted scan showed a hypo-intensity lesion.Figure 6,7:T2-weighted and T2WI/SPIR scan showed the mixed-intensity lesion.Figure 8:Axial Gd-T1WI/3D scan showed heterogeneous enhancement of the lesion.
3 讨论
肾癌又称肾细胞癌,是肾最常见的恶性肿瘤,约占肾肿瘤的85%~90%,其病理类型较为复杂,分类一直比较混乱,1997年UICC和AJCC将其分为5种病理类型:透明细胞癌、乳头状肾细胞癌、嫌色细胞癌、集合管癌及未分类型[1-3]。其中透明细胞癌最常见,约占67.4%~83.2%,发病率明显高于其他亚型[2-3]。
影响肾细胞癌预后的因素包括病理分期、组织学类型、组织学分级、患者行为状态评分、症状及肿瘤中是否有组织学坏死等,组织学分型是继病理分期后的重要影响因素之一。肾细胞癌的各亚型预后不同,Cheville等[2]报道透明细胞癌5年生存率约为68.9%,而据报道乳头状细胞癌和嫌色细胞癌5年生存率可达87.4%~100%[2-5]。故后两者被认为是低度恶性肿瘤,而透明细胞癌则被认为是恶性程度较高的肾肿瘤。由于近年来现代影像医学的飞速发展,无症状肾癌或早期肾癌的发现明显增多,肾癌的治疗已经把传统的肾癌根治术一统天下的局面打破,保留肾单位的手术已经受到许多外科医师的关注[6]。既然肾细胞癌各亚型恶性程度及预后不同,那么如果术前影像学检查能够提示亚型诊断的可能,则对病人手术及治疗方式的选择、预后的判断具有重要的临床意义。
病理上[2-3]肾透明细胞癌质地多不均匀,易出血、坏死、囊变及钙化而表现为多彩状,Cheville[2]报道共1985例透明细胞癌,有组织学坏死达610例(约30.7%);韩希年等[7]报道透明细胞癌165例172处病灶,78%CT平扫密度不均匀或为混杂密度,85%CT强化不均匀,MRI T1WI上79%信号不均匀,T2WI均为不均匀或混杂信号,均提示透明细胞癌的不均匀质地,其原因主要为肿瘤内出血、坏死、囊变等所致。本组中透明细胞癌约占所有肾细胞癌的85.8%。病理所见与上述文献报道相仿,肿瘤质地明显不均匀,常见出血(27.5%)、坏死 (47.3%) 及囊性改变 (24.3%);MRI信号不均匀 (约90.5%),T1WI肿瘤以中低信号及低信号为主,T2WI及T2WI/SPIR肿瘤以混杂信号及高信号为主(93.7%),信号特点反映了肿瘤病理改变的复杂性。
在肾细胞癌亚型中,乳头状型与嫌色细胞型亦较常见,需与透明细胞型相鉴别。笔者还收集同时期的10例乳头状肾细胞癌[8]及13例嫌色细胞癌[9]。与乳头状肾细胞癌比较,透明细胞癌同样易出血、坏死及囊变,但出血、囊变出现的比例低于前者(乳头状癌出血达70%,囊变达50%),坏死较前者常见(乳头状癌坏死达10%);两者平扫信号都不均匀,T2WI肿瘤信号以混杂信号及高信号为主,但T1WI透明细胞癌多呈中、低信号(73.5%),而乳头状肾细胞癌却以混杂信号为主(90%,与此型出血更常见有关)。文献上[3,10]亦提示乳头状肾细胞癌更易囊变、坏死,密度及信号不均匀。13例嫌色细胞癌的表现与透明细胞癌明显不同,其质地较均匀,均呈实性,无囊变病例,出血坏死少见,平扫信号及强化均较均匀(分别约69.2%,66.7%)。文献亦见相关报道[2-5]。
从供血类型上看,透明细胞癌为富血供肿瘤,与其他两种常见肾癌亚型乳头状肾细胞癌和嫌色细胞癌 (乏血供肿瘤)明显不同,后两者血管造影、CT增强及MR增强检查肿瘤大多为少血管、无或轻度强化,而前者则多呈多血管或明显强化[11-13]。本组病例MRI增强扫描显示透明细胞癌以中、重度强化为主(88.6%),提示透明细胞癌血供丰富,与文献报道相符。
综上所述,通过本组病例的总结,我们认为肾透明细胞癌的MRI表现较有特点,即平扫信号不均匀,T1WI呈中低信号,T2WI呈混杂信号或高信号,其强化明显且不均匀,易出现出血、坏死及囊变,其MRI表现对肾细胞癌亚型的诊断与鉴别诊断有一定帮助。
[1]Kovacs G,Akhtar M,Beckwith BJ,et al.The Heidelberg classification of renal cell tumors[J].J Pathol,1997,183:131-133.
[2]Cheville JC,Lohse CM,Zineke H,et al.Comparisons of outcome and prognostic features among histologic subtypes of renal cell carcinoma[J].Am J Surg Pathol,2003,27:612-624.
[3]Amin MB,Amin MB,Tamboli P,et al.Prognostic impact of histologic subtyping of adult renal epithelial neoplasms:an experience of 405 cases[J].Am J Surg Pathol,2002,26(3):281-291.
[4]刘丽娜,张长淮,刘哲,等.肾嫌色细胞癌的临床病理学观察[J].诊断病理学杂志,1999,6(3):133-136.
[5]杨培谦,杜林栋,黄受方,等.肾嫌色细胞癌的临床与病理学特点分析[J]. 中华泌尿外科杂志,2005,26(6):399-401.
[6]Lee CT,Katz J,Shi W,et al.Surgical management of renal tumors 4cm or less in a contemporary cohort[J].J Urol,2000,163:730-736.
[7]韩希年,彭令荣,刘光华,等.肾透明细胞癌的CT、MRI诊断[J].中国医学影像技术,2005,21(5):776-778.
[8]连世东,王立侠,杜紫雷,等.乳头状肾细胞癌MRI分析[J].中国临床医学影像杂志,2007,18(9):631-633.
[9]连世东,王立侠,杨晓静,等.肾嫌色细胞癌的MRI表现[J].实用放射学杂志,2009,25(1):55-57.
[10]韩希年,彭令荣,刘光华,等.乳头状肾细胞癌的CT和MRI诊断[J]. 放射学实践,2005,20(5):402-404.
[11]Onishi T,Oishi Y,Goto H,et al.Histological features of hypovascular or avascular renal cell carcinoma:the experience at four university hospitals[J].Int J Clin Oncol,2002,7:159-164.
[12]Kim JK,Kim TK,Ahn HJ,et al.Differentiation of subtypes of renal cell carcinoma on helical CT scans[J].AJR,2002,178:1499-1506.
[13]Sun MR,Ngo L,Genega EM,et al.Renal cell carcinoma:dynamic contrast-enhanced MR imaging for differentiation of tumor subtypes—correlation with pathologic findings [J].Radiology,2009,250(3):793-802.

