甘精胰岛素联合短效胰岛素治疗初发的2型糖尿病疗效观察
余伍中,高国胜,何新生,翁光明
(湖北省鄂州市中心医院肾内科 436000)
甘精胰岛素是人胰岛素类似物,其作用时间可持续长达24h,没有明显的峰值[1]。本研究观察比较了三餐前速效胰岛素联合睡前中性鱼精蛋白锌胰岛素(NPH)和联合睡前甘精胰岛素对糖尿病患者血糖控制效果和胰岛素用量,旨在探讨治疗糖尿病(特别是控制夜间和空腹血糖)较理想的方案。
1 临床资料
1.1 一般资料 初发的2型糖尿病患者65例,符合1999年WHO糖尿病诊断标准,其中空腹血糖(FBG)大于7.0 mmol/L,从未应用过胰岛素或降糖药。所有患者分为甘精胰岛素组(n=35)和NPH组(n=30)。甘精胰岛素组:35例,三餐前皮下注射速效胰岛素联合甘精胰岛素治疗,男18例,女17例,年龄(51.2±13.4)岁,病程(13.7±6.1)个月。NPH组:30例,三餐前皮下注射速效胰岛素联合NPH治疗组,男17例,女13例,年龄(52.8±12.6)岁,病程(12.3±5.6)个月。两组年龄、性别、体重、FBG、餐后2h血糖(PBG)、糖化血红蛋白(HbAlc)差异均无统计学意义。
1.2 治疗方法 两组患者在三餐前注射速效胰岛素基础上,每天21∶00皮下注射甘精胰岛素或NPH,胰岛素起始剂量为0.2IU/kg,根据 FBG调整胰岛素,平均 2~3d监测一次,使三餐前血糖控制在 4.4~6.5mmol/L,三餐后 2h血糖 5~8mmol/L,睡前血糖6~8mmol/L,凌晨 3∶00血糖3.9~5.6 mmol/L。尽量避免低血糖现象发生。低血糖的诊断标准为血糖浓度小于或等于3.9 mmol/L,记录低血糖数值、不良反应及胰岛素使用剂量,并根据症状和严重程度分为5种类型,分别为严重低血糖、症状性低血糖、无症状性低血糖、可疑症状性低血糖、相对低血糖[2]。
1.3 观察指标 所有患者在研究前测量身高、体重,计算体重指数(BMI),并测FBG、PBG、HbAlc、空腹C 肽(FCP)和餐后C肽(PCP),3个月后复查上述指标。
2 结 果
治疗后两组 FBG、PBG、HbAlc均明显下降,差异有统计学意义(P<0.05),甘精胰岛素组的HbAlc与PBG比NPH组下降更明显,差异有统计学意义(P<0.05),两组C肽经过治疗后增加,差异有统计学意义(P<0.05),体重指数无明显变化。甘精胰岛素组低血糖发生率6%(2/35,其中1例无症状性低血糖,1例相对低血糖),NPH组低血糖发生率 27%(8/30,其中1例严重低血糖,3例无症状性低血糖,3例症状性低血糖,1例相对低血糖),见表1。
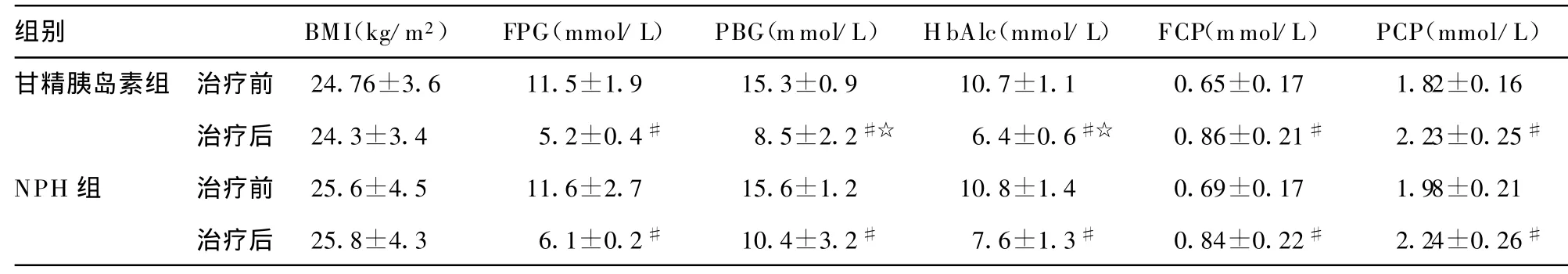
表1 两组患者胰岛素治疗前后各指标的比较
3 讨 论
英国糖尿病前瞻性研究(UKPDS)显示:2型糖尿病患者在确诊糖尿病时胰岛β细胞功能减退多达50%以上,胰岛素分泌已明显不足,在2型糖尿病早期应用胰岛素可以减轻高糖毒性,保护β细胞功能,阻止和延缓微血管和大血管并发症的发生和发展。FBG和餐后血糖对 HbAlc均有影响,但当HbAlc较高时FBG对其影响更大。在治疗上如果能使FBG降到正常,则餐后血糖就会很好控制。胰岛素是控制血糖达标的有效手段,合理使用胰岛素可以有效提高患者生命质量[3]。补充基础胰岛素是控制FBG的重要措施,基础胰岛素能够维持24h接近生理基础状态的胰岛素浓度,能够控制夜间高血糖和黎明现象而不增加夜间低血糖的危险性[4]。本研究显示治疗后两组FBG、PBG、HbAlc均明显下降,甘精胰岛素组比NPH组HbAlc与PBG下降更明显,这与两者胰岛素的性质不同有关。甘精胰岛素是人工合成的长效胰岛素类似物,皮下注射后作用时间可维持24h,血药浓度平稳,无峰值现象。临床使用方便,每天注射1次,不限注射时间,提高了患者的依从性和生活质量。NPH与甘精胰岛素相比,皮下注射后血药浓度有高峰,作用时间只能维持13~18h。NPH注射后3~7h达到血药高峰,睡前给药有增加夜间低血糖的危险,同时也难以控制空腹高血糖及次日高血糖。本研究同时显示甘精胰岛素组低血糖发生率6%(2/35,其中1例无症状性低血糖,1例相对低血糖),NPH组低血糖发生率27%(8/30,其中1例严重低血糖,3例症状性低血糖,3例无症状性低血糖,1例相对低血糖)。因而,甘精胰岛素更接近生理基础胰岛素分泌,从而可能提供更好的血糖控制并降低低血糖发生率,这与国外报道一致[5]。胰岛β细胞衰竭是2型糖尿病发病的中心环节。糖尿病发病早期,胰岛β细胞功能损害是可逆的,解除高血糖毒性使胰岛β细胞休息,改善早期胰岛素分泌缺陷,保护胰岛功能成为糖尿病治疗重点。在应用甘精胰岛素和NPH控制高血糖后3个月,复查FCP及PCP均有明显增加并且体重无增加,表明胰岛β细胞功能得到改善。本研究所得到的结果与有关文献报道一致[6]。因而,对于初发的2型糖尿病患者联合应用甘精胰岛素或NPH可以获得良好的降糖效果,且可以改善胰岛功能,但前者降糖效果更好且更少引起低血糖,同时此方法简单、简便,易于患者接受,值得推广。
[1]Gillies PS,Figgitt DP,Lamb HM.Insulin glargine[J].Drugs,2000,59(2):253.
[2]American Diabetes Association,Work group on Hypoglycemia.Defining and reporting hypoglycemia in diabetes:a report from the american diabetes association workgroup on hypoglycemia[J].Diabetes Care,2005,28:1245.
[3]俞芳,李伟娟,张慧芹,等.胰岛素泵对2型糖尿病患者生命质量影响的研究[J].临床荟萃,2007,22(6):432.
[4]Dailey G.New strategies for basal insulin treatment in type 2 diabetes mellitus[J].Clin Ther,2004,6(6):889.
[5]Rosenstock J,Scllwariz SL,Clark CM,et a1.Basal insulin therapy in type 2 diabetes:28-week comparison of insulin glargine(HOE 901)and NPH insulin[J].Diabetes Care,2001,24(4):631
[6]向琴,汪志红,青华,等.来得时治疗糖尿病10例临床观察[J].重庆医学,2006,35(10):901.

