溢液性乳腺病的导管造影表现及其意义
陈留斌,汪黎黎,余静华
(第三军医大学大坪医院野战外科研究所放射科,重庆400042)
乳头溢液是女性乳腺疾病中常见症状,最常见的病因是乳腺导管内病变,如导管内乳头状瘤、囊性乳腺疾病、乳腺癌等疾病。临床上乳腺导管系统疾病的检查手段较少,目前主要依赖乳腺导管造影及乳腺钼靶X线摄影,为提高本系统疾病的诊断认识,本文收集本院1999~2008年248例乳腺导管造影的临床资料,着重分析其乳腺导管造影在乳头溢液诊断中的临床价值。
1 材料与方法
1.1 一般资料 248例患者均为女性,年龄17~58岁,平均38岁。其中已婚241例,有生育史200例,有哺乳史191例,无生育史48例,未婚7例。所有病例均有乳头溢液,单侧溢液200例,双侧溢液48例;其中血性82例,浆液性 78例,乳白色液体88例,乳晕区扪及结节12例。
1.2 主要设备 采用意大利Giotto乳腺钼靶X线机,Kodak 2000型乳腺专用胶片和18cm×24cm Kodak IP板,华海图像储存与传输系统(PACS),BARCO公司LCK高分辨率双坚屏(2.5K×2K)图像显示器,4~7号钝针头。所有患者均使用300mg/mL优维显作为对比剂。
1.3 造影方法 造影前常规碘过敏试验及双侧钼靶摄片(侧斜位及轴位),患者取仰卧位,患者乳房靠检查床边,患者乳头消毒按无菌技术操作,反复轻柔按压乳头使之溢液并确定溢液乳管开口,尽量垂直提起乳头,根据乳管口大小选择相应4~7号钝针头,以防注入空气和对比剂外溢。在针头上涂布少量石蜡油,自溢液乳管开口缓慢插入导管1~2cm,根据患者情况缓慢注入造影剂0.5~2.5mL,注药时捏紧乳头以防对比剂外溢,有明显胀痛时拔出针头,如阻力较大则适当保持注射压力,以免因压力过大而使导管壁穿破对比剂外溢,推注结束用小棉球及透明胶封住造影导管口,常规摄侧斜位及轴位片,投照时均选用自动条件,适当加压向前牵引乳头使导管充分伸展拉直,必要时根据所显示导管树位置行任意体位局部点片,以对比剂顺利注入乳腺导管系统但未渗入间质及外漏为技术成功标准。
2 结 果
2.1 导管造影表现的类型 对本组248例患者施行乳腺导管造影检查中,插管均一次成功,导管显影良好。按其导管造影表现可分类6种类型:导管正常者10例(4.03%),单纯导管扩张112例(45.16%),导管扩张伴炎症 4例(1.61%),导管扩张伴乳腺增生12例(4.83%),导管内乳头状瘤108例(43.54%),导管癌2例(0.83%)。
2.2 导管扩张 按其扩张的形态分为3种类型:柱状扩张,囊状扩张和混合性扩张。柱状扩张表现导管增粗迂曲(图1),本组56例(50%)。囊状样扩张表现为3~4级导管及末梢导管、腺泡囊样扩张,多发者呈葡萄串样(图 2),本组 33例(29.46%)。混合性扩张兼柱状和囊状两种扩张的特点(图3),本组 23例(20.56%)。
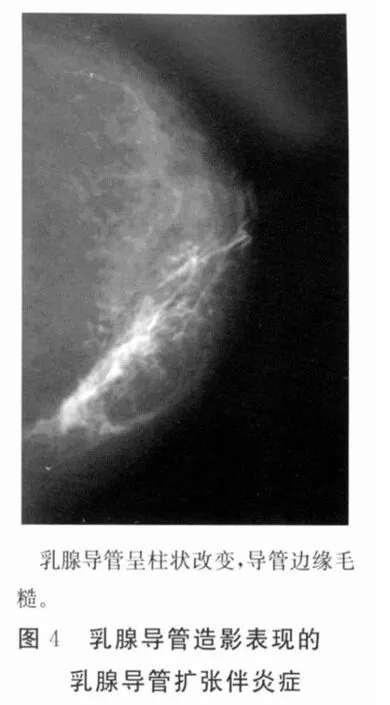
2.3 导管扩张伴炎症 本组4例患者在导管扩张的基础上,导管壁显示毛糙、模糊,次级导管旁有造影剂渗入间质,导管树形态较僵硬(图4)。
2.4 导管内乳头状瘤 本组共发现导管内乳头状瘤108例,其中血性溢液67例(62.03%)。管内型81例,表现为管内充盈缺损呈米粒状,单发或多发,其长轴与管腔长轴一致,与管壁交角呈锐角,与造影剂接触面呈杯口状(图5)。囊内型21例,囊状扩张的导管内可见充盈缺损,呈米粒状或结节状,单发或多发(图6)。混合型6例,病变处导管扩张呈囊柱状(图 7)。







2.5 导管癌 本组仅2例,1例表现为Ⅰ级导管远端截然中断,导管扩张,走行较僵硬,其内可见不规则充盈缺损(图8);另1例表现为导管扩张远端呈鼠尾状狭窄,平片可见局部有细沙样微小钙化。
3 讨 论
3.1 乳导管造影的诊断价值 乳头溢液为乳腺病变的一种症状,乳头非分泌性溢液多属病理性,凡能引起乳导管上皮增生、脱落、炎症、出血、坏死的疾病和肿瘤均可致乳头溢液,占乳腺病变的5%~10%[1]。本组中肿瘤110例占44.34%,手术符合率为94.3%。说明乳导管造影在乳导管疾病的诊断和鉴别中是准确有效的方法。目前针对溢液性乳腺导管内病变有效的检出方法是乳腺导管造影和乳腺导管内视镜检查[2]。乳腺导管内视镜检查应用于20世纪90年代,它为乳头溢液病因诊断提供了有力手段,但乳管内视镜对导管粗细要求较高,进入Ⅲ级导管较困难[3]。对末梢导管检查不尽人意,而且费用较高。目前,在国内尚未普及。而乳腺导管造影是针对溢液性乳腺导管系统内病变的有效而简便的检查方法。它操作简单,方便,创伤小,安全性大,造影剂用量少,可免去过敏试验,乳腺导管被造影剂充盈后能清晰显示平片不能发现的导管内细微结构及病变范围,适宜临床广泛应用。因此,乳腺导管造影目前是检查乳腺导管内病变最有效的方法[4-5]。
3.2 乳腺导管造影的技术操作要点 (1)导管的选择,要选择溢液最明显的导管为宜,这样才能显示病变形态。(2)乳腺导管扩张明显溢液较多时,应适当挤压乳腺排出过多的乳腺导管潴留液,以免过多的潴留液稀释造影剂使之显影浅淡。(3)对隆乳术后的乳腺导管造影,应尽量向内侧推压假体,以免假体与乳腺导管重叠影响观察。(4)注射过程中注射器始终保持头低尾高位,以防气体误注入乳腺导管内。
3.3 病变乳腺导管造影征象
3.3.1 乳腺导管扩张 可以是乳腺小叶发育不良,亦可以是多种后天不同乳腺病变继发所致乳腺导管扩张,乳腺导管造影可清楚显示扩张的导管及范围,乳腺导管大小因年龄、月经、内分泌等因素影响,个体差异明显,乳腺导管病理扩张尚无统一标准,很难依据管径判断,而要结合导管外形进行判断。根据导管扩张的形态,本研究组分为3种类型:即柱状扩张、囊状扩张和混合性扩张。柱状扩张表现导管增粗迂曲,本组56例,占50%。囊状样扩张表现为3~4级导管及末梢导管、腺泡囊样扩张,多发者呈葡萄串样,本组33例,占29.46%。混合性扩张共有上述两种扩张的特点,既有柱状又有囊状,本组23例,占20.56%。
3.3.2 导管扩张伴炎症 在导管扩张的基础上,导管壁毛糙、模糊,次级导管旁有造影剂渗入间质,导管树形态较僵硬。本组4例均表现为导管扩张,导管壁毛糙、模糊,造影剂外渗。
3.3.3 导管内乳头状瘤 特点是导管内细小圆形,类圆形充盈缺损,或导管呈杯口样中断,边缘光滑,可单发或多发,导管扩张不严重,扩张范围较小,远端分支充盈良好,临床多有血性溢液,本组导管内乳头状瘤 108例,血性溢液 67例,占62.03%。根据病变大小、形态与病变处管腔形态及二者关系,将导管内乳头状瘤分为3型:(1)管内型81例,呈管状或伴不同程度的管状扩张,管内充盈缺损呈米粒状,单发或多发,其长轴与管腔长轴一致与管壁交角呈锐角,与造影剂接触面呈杯口状;(2)囊内型21例,导管扩张呈囊状,囊腔大小为1.5cm×1.5cm至1.5cm×2.5cm,囊内可见部分充盈缺损,呈米粒状,结节状,单发或多发;(3)混合型6例,病变处导管扩张呈囊柱状。
3.3.4 导管癌 主要表现为导管扩张后充盈缺损,狭窄,或刀切样,鼠尾状,导管僵硬,局部致密团块影,可伴有精盐样钙化,临床有血性溢液及结节触及,本组仅2例。1例表现为Ⅰ级导管远端截然中断,导管扩张,不规则充盈缺损,走行较僵硬。另1例表现为导管扩张远端呈鼠尾状狭窄变细阻塞,平片X线片可见局部有细沙样微小钙化。
3.3.5 良恶性肿瘤的鉴别诊断 根据造影导管显示的导管粗细、形态、导管壁光滑与否、导管分布情况,大多可作出诊断。乳腺导管造影对乳腺溢液性疾病的诊断是行之有效的方法,乳腺肿瘤仅占乳腺溢液性疾病的一部分,本组 110例,占44.35%,其中导管癌仅2例,与文献报道乳头溢液病例中乳腺癌的比例不尽相同[6],有待进一步研究和论证。根据本组108例导管内乳头状瘤与2例导管癌的造影表现,良恶性肿瘤的鉴别主要依据为(1)良性肿瘤:导管中断处呈杯口状,断面光滑,远端分支显影良好,导管内充盈缺损呈圆形或类圆形,单发或多发,表面光滑;(2)恶性肿瘤:导管扩张不明显,粗细不均,形态僵硬,病变导管呈虫蚀样或鼠尾状改变。
选择性乳腺导管造影方法简单,操作方便,患者没有痛苦,价格便宜。对乳头溢液疾病的诊断率较高,而且对于外科手术确定手术切除范围,预定手术方案均有很高的临床实用价值。
[1]杨玉娥,郝敬明,胡春艾.溢液性乳腺病乳导管造影诊断[J].徐州医学院学报,2006,26(6):578.
[2]薛翔文,刘彪,黎军强,等.数字化乳腺导管造影钼靶摄影的应用价值[J].广西医学院学报,2007,29(11):1694.
[3]邹群.乳腺导管造影术在乳腺导管系统疾病诊断中的应用[J].同济大学学报(医学版),2006,27(1):93.
[4]Funovics M A,Philipp MO,Lackner B,et al.Galactography:method of choice in pathologic nipple discharge?[J].Eur Radiol,2003,13(1):94.
[5]Rissanen T,Reinikainen H,Apaja-Sarkkinen M.Breast sonography in localizing the cause of nipple discharge:comparison with galactography in 52 patients[J].J Ultrasound Med,2007,26(8):1031.
[6]丁小龙,吴利忠,胡幸.乳腺导管造影诊断乳腺溢液疾病的研究[J].中国医学计算机成像杂志,2007,13(5):348.

