手术治疗老年肠梗阻22例临床分析
白雪虹
(大同市第二人民医院外科,山西大同 037006)
老年肠梗阻是外科常见疾患,主要表现为低位肠梗阻,绝大多数为结直肠肿瘤、肠粘连引起,少数为回肠肿瘤或克隆氏病引起,早期症状多不典型,易误诊误治.大同市第二人民医院2008年3月-2009年12月共收治老年肠梗阻22例,均施行手术治疗并送病检,本文着重分析它的病因、诊断、手术治疗及临床特征.
1 临床资料与方法
1.1 一般资料
本组 22例中,男性 16例(72.73%),女性 6例(27.27%),年龄60~80岁,中位年龄67岁,
1.2 临床表现
腹痛22例,腹胀22例,呕吐15例,无肛门排气、排便11例;腹部压痛14例,反跳痛17例,腹部肿块12例,腹肌紧张14例,肠鸣音减弱或消失12例;白细胞计数高出正常18例;既往有腹部手术史者6例;伴贫血、恶液质8例(36.36%);入院时合并冠心病者2例,慢性胆囊炎者3例,糖尿病者2例,肺心病2例,高血压3例,前列腺增生症3例.不全肠梗阻病程最长2年,最短3周.
1.3 手术方式
本组病例均行手术治疗,其中8例为经保守治疗后症状无好转改为手术治疗.手术方式有Ⅰ期切除吻合术、结肠造瘘术、捷径术.入院至手术时间一般为 3 h~4 d,其中 6~24 h 9例,24~48 h 7例,48 h以上6例.术中发现回盲部肿瘤(恶性)7例(31.81%),克隆氏病(回盲部肿块型)2例(9.06%),升结肠癌3例(13.64%),结肠肝曲癌 2例(9.09%),横结肠癌 3例(13.64%),降结肠癌 3例(13.64%),乙状结肠系膜淋巴肉瘤侵及肠管1例(4.55%),回肠平滑肌瘤1例(4.55%).
2 结果
22例中21例经手术治疗治愈或明显好转出院.术后发生并发症切口吻合瘘1例.全组无术中死亡,术后死亡1例,死亡原因为感染性休克.具体手术方式及治疗效果见表1.
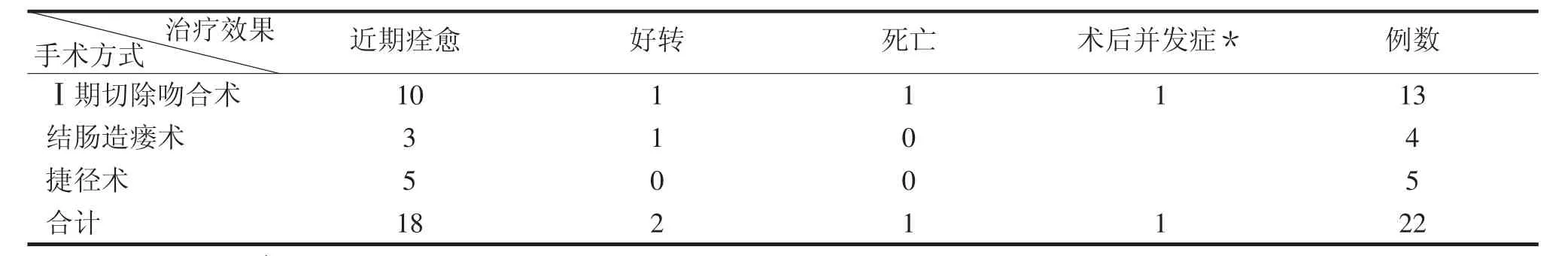
表1 22例老年不全肠梗阻手术治疗方式及治疗效果
3 讨论
3.1 老年肠梗阻病因及临床特征
老年肠梗阻多为低位的大肠肠梗阻,最常见的病因就是结直肠肿瘤所造成的,由于结肠的生理解剖特点与癌症病理类型的特殊以及肿瘤大小与管腔关系差异,所以左半结肠容易造成肠梗阻,而右半结肠尤以粘液血便及贫血、腹痛、右下腹肿块为临床主要症状.结肠肠腔较宽大,肌层较薄,伸缩性好,而肿瘤生长较缓慢,初起多长于肠侧壁或粘膜下层,甚至浆膜外,致早期症状缺乏或不典型,常误诊误治.因此临床上为达到早期诊断及治疗目的必须注意临床表现,遇有下列情况时必须进一步检查:①年龄50岁以上的老年患者;②近期出现持续性腹部气胀,不适或隐痛者;③出现不全肠梗阻的表现,如腹痛,长时间不适,腹胀日见加重,且伴有腹部鼓包,较痛,饭后1~2 h疼痛尤甚,排便或排气后好转,但经治疗局部疼痛不消失,本组22例患者中具有上述症状者19例(86.36%);④有原因不明的进行性贫血并有体重减轻、肢体无力等现象者,本组有上述症状者14例(63.64%);⑤腹部肿块,本组有12例患者检出腹部肿块(54.55%);⑥大便习惯素来正常但近时有便秘腹泻(或便秘与腹泻交替出现)及排便不畅、里急后重等现象;⑦大便变稀,便中有隐血、黏液或鲜血者.出现以上现象,接诊医师则要考虑到病人有不全梗阻及癌瘤存在的可能性,必须进一步行全面检查[1-2].
检查首先要进行血常规检查看是否有贫血;腹部B超,对较大的长在浆膜外的肿瘤,有腹水及转移的晚期肿瘤往往都可以查到;肿瘤相关抗原检查,可以为下一步检查提供方向;便常规及潜血检查,若潜血阳性,则一定行钡灌肠X线检查.
近年来随着钡灌肠X线检查技术改进,结肠癌诊断有了很大提高,但升结肠及回盲部由于距肛门较远,采用清洁灌肠方法仍难于清洁盲肠部位,诊断较棘手,需进一步行电子肠镜检查.电子肠镜是目前诊断结肠疾患较先进的手段,同时可钳取组织做病理检查以明确疾病类型,对于高度怀疑肿瘤而钡灌肠X线检查阴性者需行该检查.需注意一点是在行上述二项检查时,对于一个不全肠梗阻较明显,虽经保守治疗好转的患者,在行肠道准备时以清洁灌肠为主,尽量避免甘露醇或其他全消化道清洁方法,以免引起完全肠梗阻致使肠道破裂.本组1例患者,结肠肝曲癌,入院诊断不全肠梗阻待查,经保守治疗后好转,准备行电子肠镜检查,采用甘露醇清洁肠道,同时应用清洁灌肠,导致急性完全性肠梗阻,行急诊手术,应引以为鉴[2].
3.2 老年肠梗阻的治疗
老年肠梗阻病因主要为消化道肿瘤所造成,此外亦有一些其他器质性病变,如克隆氏病、肠结核等造成,应先行保守治疗,给予持续胃肠解压,维持水电解质酸碱平衡,往往有一部分病人可以缓解,解除梗阻症状,为行肠镜检查明确诊断及一期手术切除肿瘤提供机会.若经积极的保守治疗无效则需手术,手术的目的一是解除梗阻,二是切除病灶.但不同性质的病变需要同时取得满意效果,选择何种手术方式必须严格掌握.对右半结肠癌的手术方法,择期或急诊手术均可行右半结肠I期切除吻合术,它的安全度大.对于左半结肠肿瘤,由于近端扩张,肠壁水肿,血循环差,肌层力量弱,愈合能力差,以及粪便稠厚,逆蠕动频繁有力,肠腔内压高,细菌量多且毒性大,I期切除吻合术后出现吻合口瘘及粪性腹膜炎危险大[3],一旦吻合口裂开出现粪性腹膜炎是难以抢救的.手术方法的选择应根据梗阻近端情况及全身情况而定:对病程短、年龄较轻、梗阻近端肠管血供良好、肠腔扩张及水肿又不十分严重,全身情况好的病例,应争取1期切除吻合,但应做到“上要空、口要松、下要通”9个字,以及“引流要放过危险期”[4]这句话;对于全身情况差,近端肠管水肿明显,肠壁色泽差,腔内大量粪便堆积者,应以分期手术为佳,方法为先行I期肿瘤切除近端结肠双腔造瘘或行hartmanns手术,以后再行II期肠吻合术,关闭造瘘术,这样既切除了肿瘤又避免行I期吻合术后可能出现吻合口瘘、粪性腹膜炎的危险.老年肠梗阻手术的危险相关因素主要与病期、手术方式及并存疾病有关,年龄已不再成为限制手术方式及范围的绝对因素[5].
对于晚期癌瘤,腹腔内广泛转移患者,可行单纯造瘘术或捷径术.
3.3 围手术期的处理
老年肠梗阻因并发疾病多,大大增加了手术的危险性和术后并发症的发生率,因此应高度重视围手术期的处理.术前应争取时间全面检查,及时治疗并发疾病,纠正贫血、低蛋白血症,积极控制血压、血糖.围手术期要积极给予营养和代谢支持,根据老年人的生理特点给予全胃肠外营养或要素饮食治疗,增强患者抵抗力,增加手术耐受力,减少吻合口瘘的发生率,降低手术危险性[6].此外,广谱高效抗生素的积极使用对预防术后感染至关重要.
3.4 术后并发症及处理
术后最常见的并发症有感染和吻合口瘘.老年病人长时期的摄入量不足和肿瘤对身体的消耗,加以手术前和手术后禁食的时间较长,导致营养不良,降低身体抗感染和吻合口愈合的能力,术后应给予肠外营养支持治疗,术后抗生素的选择也至关重要,用一些广谱的及抗厌氧菌的抗生素,术后及时排痰防止坠积性肺炎,适量活动下肢防止深静脉血栓形成,注意液体量的摄入防止肺水肿,注意水电解质紊乱,注意老年病人的护理尤其是口腔、尿道的护理,防止褥疮的形成.有条件的医院术后围手术期应在外科ICU治疗.
总之,老年肠梗阻的术后并发症较多见,积极地对待每一位患者,仔细地分析每一次病情变化,通过多学科的合作来共同减少术后并发症.
[1]喻德洪.现代肛肠外科学[M].北京:人民军医出版社,1997:274.
[2]李小军.老年结肠癌合并肠梗阻外科治疗分析[J].实用医学杂志,2007,23(6):882-884.
[3]张明祥.老年结肠癌性梗阻诊治体会[J].中国普通外科杂志,2004,13(5):398-399.
[4]Corsale F,Oglia E,Mandato M,et al.Intestinal occlusion caused by malignant neoplasia of the colon surgical strategy[J].G Chir,2003,24(3):86-91.
[5]王元和,阮灿平.肠梗阻手术时机的选择[J].中国实用外科杂志,2000,20(8):459.
[6]马保金.小肠梗阻手术治疗的并发症和死亡率:35年的经验[J].国外医学,2000,27(5):319.

