腰麻—硬膜外联合麻醉在妇产科手术中的应用
丁蕊
腰麻—硬膜外联合麻醉(CSEA)是一种新型麻醉方法,具有腰麻(SA)起效迅速、作用完善和连续硬膜外阻滞(EA)作用时间灵活、术后硬膜外镇痛等优点,我院现将CSEA运用于妇产科手术并取得满意的麻醉效果,现报道如下。
1 资料与方法
1.1 一般资料 在ASAⅠ~Ⅱ级,年龄20~52岁,体重45~85Kg的患者中选择妇产科手术120例,其中行子宫次全切除术60例,全子宫切除术20例,剖宫术20例和卵巢囊肿切除术20例。随机分成两组:腰麻—硬膜外联合麻醉组(CSEA,n=60)和连续硬膜外组(EA,n=60)。
1.2 麻醉方法 两组患者术前准备和术前用药相同,入室后连续监测心率、心电图、血压和脉搏血氧饱和度。麻醉前输入平衡液300~500ml,两组患者均按常规行硬膜外穿刺:CSEA组选用驼人公司生产的一次性腰麻—硬膜外联合穿刺针,穿刺点选择L2、3,使用阻力消失法判断硬膜外针进入硬膜外腔后,该硬膜外针孔用25G腰穿针穿破硬脊膜(有明显突破感),抽出针芯,见脑脊液缓慢流出,均速注入0.75%布匹卡因1~2ml,退出腰穿针,通过硬膜外针向头部置管3cm。EA组按常规硬膜外穿刺,选择L1、2间隙穿刺,向头部置管3cm,以针刺痛法测试阻滞范围,CSEA组15min内调整体位使平面达T6以下,否则硬膜外追加局麻药。EA组注入试验,最后分次注入局麻药使麻醉平面达T6以下。
1.3 观察指标 观察结果见表1、表2。
1.4 结果 两组患者性别、年龄、体重无显著差异,两组注药到手术开始时间比较,CSEA组明显短于EA组,显示CSEA麻醉诱导时间较EA时间短,且硬膜外局麻药用量少,麻醉优良率占多数。两组血压下降变化、麻黄碱的用量两组相比无显著意义,术中牵拉反应需辅助静脉麻醉药EA组较CSEA组多,两组术后均未发生头痛、腰痛等并发症,CSEA组与EA组相比有明显的有点。
2 讨论
妇产科手术为便于盆腔深部和阴道操作,要求麻醉有充分的镇痛和肌肉松弛作用[1],EA具有并发症少、用药量可控性好、便于术后镇痛等优点,但麻醉诱导时间长、阻滞不全或麻醉发生率高(9.56%)[2],甚至高达25%[3],对于肥胖、子宫肌瘤较大、子宫颈部肌瘤的患者的盆腔操作给受术者带来一定的困难[4]。SA虽然麻醉诱导时间短、镇痛肌松都满意,但麻醉时间可控性差,不利于术后镇痛,术后头痛、恶心呕吐发生率高。CSEA组结合了脊麻与硬膜外阻滞的优点,麻醉起效迅速、作用完善可靠、可控性强、用药量相对较小并可用于术后镇痛等优点,同时降低了术后头痛及低血压等副作用与并发症的发生率[5]。脊麻药选用长效的布比卡因,基本上能满足手术要求,通过硬膜外导管,可以补充脊麻后麻醉平面不足;又可以因手术时间延长以补充脊麻时限不足,并为术后硬膜外止痛创造条件。由于内置型腰穿针采用圆珠笔芯设计,穿破硬脊膜时不割断纤维,仅把硬脊膜纤维挤开一条裂缝;腰穿针退出后,裂缝很快闭上,脑脊液外溢减少,所以术后头痛发生率低。与EA组比较有明显优点,可广泛应用于妇产科手术,为基层医院较理解的麻醉方法。

表1 麻醉效果的比较(例)
表2 诱导时间、硬膜外局麻药用量、麻黄碱用量(n=60,)
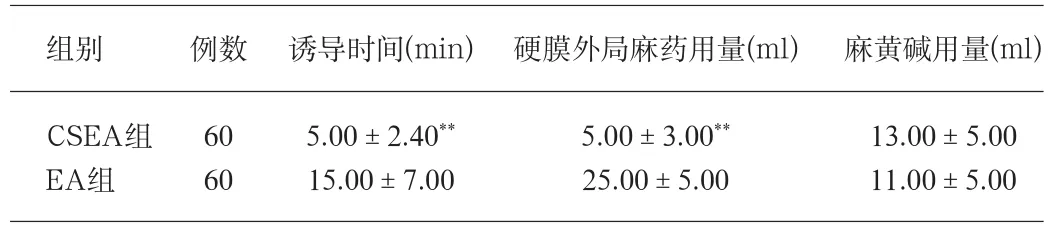
表2 诱导时间、硬膜外局麻药用量、麻黄碱用量(n=60,)
注:麻醉诱导时间,硬膜外局麻药用量,麻黄碱用量的比较;术中牵拉痛、术后头痛、腰痛、恶心呕吐及血压下降等情况。(与EA组比较,**P<0.01)。
组别 例数 诱导时间(min) 硬膜外局麻药用量(ml) 麻黄碱用量(ml)CSEA组 60 5.00±2.40** 5.00±3.00** 13.00±5.00 EA组 60 15.00±7.00 25.00±5.00 11.00±5.00
[1]刘俊杰,赵俊.主编.现代麻醉学[M].第1版.北京:人民卫生出版社,1995,5:760.
[2]谢荣.刘亚平.我国临床应用硬膜外阻滞调查报告[J].中华麻醉学杂志,1991,11(6):329-331.
[3]张野.复合腰麻硬膜外麻醉[J].国外医学麻醉与复苏分册,1996,11(4):210.
[4]李莉.阴式子宫切除术中使用腰硬联合麻醉的体会[J].吉林医学,2003,24(5):448.
[5]Rawai N.Schollin J.Wesstrom G,Epidural versus combined spinal-epidural block for caesarran section[J].Acts Anaesth scan,1988,32:61.