迁延与非迁延性肺炎支原体肺炎患儿气道黏膜损害特点的对照研究
焦安夏 饶小春 江沁波 马渝燕 潘跃娜 胡英惠 刘玺诚
肺炎支原体肺炎在儿童社区获得性肺炎中有重要地位[1,2]。经支气管镜灌洗改善气道通气状况已成为肺炎支原体肺炎综合治疗中的重要辅助手段[3,4],也越来越得到临床医生的认可。但即便是在疾病早期得到规范治疗的患儿,也仍有病程迁延超过1个月甚至病变迁延不愈者[5~7]。因此,探讨迁延性肺炎支原体肺炎的相关影响因素是临床所需。
肺炎支原体主要通过P1蛋白等特殊结构,黏附于气道上皮细胞膜的受体上,释放毒性代谢产物,造成上皮细胞损伤[8]。本研究前期的临床观察[4]发现,与其他病原体所致肺炎相比,肺炎支原体肺炎患儿伴气道黏膜损害的特点较为突出;支气管镜所见气道黏膜损害的主要表现有黏膜粗糙、肿胀、黏液性分泌物增多和黏膜滤泡样增生(即黏膜腺体小结样突起)等,重症者可见黏膜糜烂、段支气管通气不畅,甚至管腔闭塞等表现。提示,肺炎支原体肺炎病程的迁延与否与气道黏膜损害程度有关。
在前期研究的基础上,随着病例数的积累,本课题组发现对肺炎支原体肺炎患儿气道黏膜损害特征的正确判断,有助于临床医生更好地制定综合治疗方案,并对判断预后提供形态学依据。
本研究回顾性收集肺炎支原体肺炎患儿的临床资料,探讨气道黏膜损害的特点,分析气道黏膜损害程度与肺炎支原体肺炎病程迁延的相关性,以期对临床判断预后和制定综合治疗方案提供参考。
1 方法
1.1 诊断标准 肺炎支原体肺炎的诊断依据中华医学会儿科学分会呼吸学组制定的儿童社区获得性肺炎管理指南[9,10]:①新近出现的咳嗽、咳痰,伴或不伴有胸痛;②发热;③肺部实变体征和(或)闻及湿啰音;④胸部X线检查显示片状、斑片状浸润性阴影或间质性改变,伴或不伴有胸腔积液;⑤肺炎支原体肺炎特异性IgM测定双份血清(间隔1~2周)抗体滴度上升4倍或降至原来的1/4;或单份血清特异性IgM抗体滴度持续升高>1∶160。符合①~③项中任何一项加上④和⑤项,并除外其他病原体所致肺部感染、肺部肿瘤和非感染性肺间质性疾病等为肺炎支原体肺炎确诊病例。
1.2 纳入标准 ①选择2006年6月至2007年12月在首都医科大学附属北京儿童医院确诊为肺炎支原体肺炎的住院患儿;②发病1周内予大环内酯类药物治疗;③入院时病程不超过1周;④于急性期(病程<1个月)接受第1次支气管镜检查治疗。
1.3 排除标准 ①有其他病原体感染依据;②存在其他原发病。
1.4 分组 依据迁延性肺炎定义[11],根据治疗过程中患儿病程迁延是否超过1个月,分为迁延性肺炎支原体肺炎(迁延)组(病程≥1个月)和非迁延性肺炎支原体肺炎(非迁延)组(病程<1个月)。
1.5 支气管镜检查指征 结合临床表现及胸部X线检查,伴肺不张或含气不良,或符合难治性肺炎诊断标准时行支气管镜检查。
1.6 支气管镜操作方法 患儿术前均由家长签署手术知情同意书。根据患儿年龄,选用不同外径的OLYMPUS纤维支气管镜或电子支气管镜 ,在“边麻边进”的呼吸道黏膜局部麻醉下行支气管镜检查。应用OLYMPUS EVIS CLV2U40通用光源和CV2240影像显示系统全程记录支气管镜检查过程。术中仔细观察气道黏膜形态学变化,气道黏膜损害分类标准见文献[12]。若有黏液增多、管腔肿胀狭窄和管腔通气不良等表现,则对支气管黏膜局部病变处进行灌洗治疗,灌洗液采用37℃生理盐水,总液量不超过5 mL·kg-1。对于局部灌洗难以清除的黏液栓和肉芽组织阻塞等,则采取异物钳或活检钳予以清除。根据患儿气道黏膜损害程度(黏液阻塞和局部气道通气改善表现)决定是否再次灌洗治疗。
1.7 资料提取 包括性别,年龄,临床表现(发热、咳嗽、肺部体征、发热峰值及发热持续时间等),实验室检查指标,影像学特征,支气管镜所见气道黏膜损害,治疗和随访情况。
2 结果
2.1 一般资料 144例肺炎支原体肺炎患儿进入分析,纳入及排除流程见图1。患儿年龄为2~15岁(中位数为7.5岁),其中男63例,女81例。迁延组36例,男16例,女20例,年龄中位数7.5岁;非迁延组108例,男47例,女61例,年龄中位数8岁。138例患儿在病程1~2周接受第1次支气管镜检查,6例患儿(迁延组4例,非迁延组2例)在~3周接受第1次支气管镜检查。
2.2 临床表现 所有患儿均有发热和咳嗽。发热以高热为主,持续5~19 d;咳嗽以刺激性干咳为主,伴胸痛者3例、伴喘息者4例,均为6岁以下患儿。肺部体征:肺部听

图1 研究对象纳入及排除流程图
Fig 1 Study participants according to the inclusion and exclusion criteria
诊闻及双肺呼吸音粗及少许湿啰音43例(迁延组5/36例,非迁延组38/108例),患侧呼吸音低47例(迁延组16/36例,非迁延组31/108例);入院后第1次血WBC计数检查基本正常或稍高于正常(表1)。
2.3 胸部X线表现 所有患儿均有单侧或双侧的肺实变,伴肺不张或含气不良迁延组为25/36例(69%), 非迁延组为48/108例(44%);伴胸腔积液或胸膜增厚迁延组为14/36例(39%),非迁延组为24/108例(22%)。迁延组尚有纵隔气肿1例(表1)。
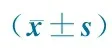
表1 两组患儿临床表现、实验室检查、胸部X线检查和治疗情况
Notes Group P:persistingmycoplasmapneumoniaepneumonia group;Group N:non-persistingmycoplasmapneumoniaepneumonia group;Methylpred:methylprednisolone
2.4 支气管镜所见气道黏膜损害情况 第1次支气管镜检查所见各类气道黏膜损害见表2。两组均可见气道黏膜滤泡样增生(图2A)、黏膜粗糙、充血、肿胀、纵行皱褶和黏液性分泌物增多(图2B)等。黏膜滤泡样增生和黏液性分泌物增多发生率迁延组均显著高于非迁延组(36/36例vs91/108例,35/36例vs89/108例;P均<0.05)。迁延组黏膜滤泡样增生累及范围广,多呈弥漫性分布,增生突起较显著(图2A),持续存在时间较长,甚至在病程>1个月仍可见明显的滤泡样增生存在,2例重症患儿3个月后复查时弥漫性滤泡增生消失,但病灶局部仍有滤泡增生存在。疾病早期肺炎支原体抗体阴性时即可观察到黏膜滤泡样增生,与后期肺炎支原体抗体阳转的符合率达100%。迁延组支气管开口炎症性狭窄、黏液栓阻塞(图2C、D)及段支气管通气不良发生率显著高于非迁延组(11/36例vs10/108例,18/36例vs22/108例,24/36例vs44/108例;P均<0.05)。
表2 两组患儿各类气道黏膜损害比较[n(%)]
Tab 2 The airway mucosal lesions in two groups[n(%)]

MucosallesionsGroupP(n=36)GroupN(n=108)χ2PFollicle-likehyperplasia36(100)91(84)6.430.007Hyperemiaandedema36(100)108(100)Lumenstenosis11(30)10(9)9.830.005Mucussecretion35(97)89(82)4.960.026Mucusplug18(50)22(20)11.820.001Microtubulereductus35(97)102(94)0.450.680Lumenobliteration4(11)0(0)12.340.003Plasticbronchitis4(11)0(0)12.340.003Bronchidysventilation24(67)44(41)7.280.012Mucosalerosions3(8)0(0)9.190.015Granulationproliferation1(3)0(0)3.020.250
Notes Group P:persistingmycoplasmapneumoniaepneumonia group;Group N:non-persistingmycoplasmapneumoniaepneumonia group
气道黏膜糜烂、肉芽组织增生、管腔闭塞(图2E)和塑型性支气管炎(图2F)等表现则仅见于迁延组,最终均发展为短期内难以逆转的段支气管通气不良。支气管镜下取出的树状分泌物栓(图2G)经病理学检查,可见纤维素和炎症细胞,诊断为塑型性支气管炎(图2H)。
2.5 支气管镜介入治疗 通过吸引、灌洗和钳取等方法清除阻塞气道的黏液、黏液栓、坏死上皮及肉芽组织等,以达到畅通气道的目的。两次支气管镜检查治疗间隔时间为1周。非迁延组气道黏膜损害程度相对较轻,108例中81例接受1次灌洗,27例接受2次灌洗。迁延组因气道黏膜损害程度较重、炎症持续时间较长及段支气管通气不良短期内难以逆转等原因均接受了多次灌洗治疗,36例中14例接受2次灌洗,14例接受3次灌洗,3例接受4次灌洗,3例接受5次灌洗,2例接受6次灌洗。
2.6 治疗和随访 所有患儿除应用大环内酯类药物抗感染外,还联合1种或2种以上药物进行综合治疗。其中加用利福平48例,甲泼尼龙56例,IVIG 39例(表1)。非迁延组段支气管通气不良发生率为41%(44/108例),经1~2次支气管灌洗后即恢复良好通气,复查胸部X线片示肺部片状影吸收。迁延组3例黏膜糜烂及1例黏膜肉芽组织增生患儿最终转归为支气管亚支管腔闭塞而致病变迁延不愈,但病变范围局限于管腔闭塞部分,炎症较前有明显改善。

图2 支气管镜所见的气道黏膜损害及树状分泌物栓病理学检查所见
Fig 2 The airway mucosal lesions in children with persistingmycoplasmapneumoniaepneumonia observed under bronchoscopy
Notes A:mucosal follicle-like hyperplasia; B:intraluminal mucus secretion; C:mucus plug; D:mucus plug; E:lumen obliteration;F:bronchial cast in the bronchial lumens in a patient with plastic bronchitis; G:bronchial casts after removal from the patient;H:histological examination showed the casts were composed of fibrinous material, containing moderate numbers of inflammatory cells (HE,×100)
3 讨论
肺炎支原体肺炎病程迁延的原因较多,除误诊、误治和耐药等因素外,患儿感染后机体细胞介导的免疫反应参与也是一个重要因素[8]。本研究中所有患儿均在病程1周内接受了大环内酯类药物治疗,部分患儿在病程1~2周接受了甲泼尼龙和IVIG等治疗,还有部分患儿加用了利福平(表1)。因此,在这种情况下观察其急性期气道黏膜损害的形态学表现,则更能发现符合其疾病转归方向的特征。
分析支气管镜所见气道黏膜损害表现,迁延组和非迁延组均可见气道黏膜滤泡样增生、黏膜充血、水肿、管壁纵行皱褶及黏液性分泌物明显增多等表现,发生率较为接近。其中黏膜充血、水肿及管壁纵行皱褶等发生率两组差异无统计学意义,且这几种黏膜损害亦常见于其他病原体感染,故可视为气道黏膜的非特异性损害。仅有这几种黏膜损害的肺炎支原体肺炎患儿往往预后良好。
本研究对象于疾病早期肺炎支原体抗体阴性时即可观察到黏膜滤泡样增生,提示肺炎支原体感染,与后期肺炎支原体抗体阳转的符合率达100%。因此该表现可能为肺炎支原体感染急性期气道黏膜的特异性损害。本研究迁延组和非迁延组黏膜滤泡样增生发生率分别为100%和84.3%,显著高于饶小春等[5]报道的11%,考虑与本研究对象均为急性期患儿有关。
与黏膜滤泡样增生伴随出现的是黏液性分泌物增多。黏液性分泌物的性质在疾病早期多为透明黏液,吸引时可呈线状连续;随着疾病进展可见管腔内黏液性分泌物呈黏稠条形的阻塞,不易吸除;后期则有黏液栓形成。重症病例则在病程早期即有黏液栓形成。本研究结果显示,黏膜滤泡样增生及黏液性分泌物增多的发生率迁延组显著高于非迁延组,提示与疾病的严重程度有关。迁延组滤泡样突起有增生明显、累及范围广及持续时间长等特点;黏液性分泌物增多程度及累及范围也以迁延组为著。此两种黏膜改变可能为肺炎支原体感染的气道黏膜特异性损害。其持续存在提示肺炎支原体感染未控制或控制不良。
本研究发现,迁延组支气管开口炎症性狭窄、黏液栓阻塞及段支气管通气不良更为常见,提示气道黏膜损害的进一步加重,病理学检查证实黏液栓的主要成分为纤维素及炎性细胞。但因多数黏液栓在吸引过程中被离断,或因其来自细小亚支气管而纤细,无明显支气管树状外形,故未予诊断(两组共40例形成支气管黏液栓)。迁延组仅4例有广泛支气管黏液栓塞,黏液栓呈支气管树状表现,经病理学检查诊断为塑型性支气管炎。黏液栓和塑型性支气管炎的发生可能是肺炎支原体肺炎气道黏膜损害进展的重要表现,提示有免疫反应的参与。这一阶段多见的气道通气不良可能与黏液栓形成有关,加之气道黏膜的过度肿胀而导致的支气管开口炎症性狭窄,若无有效治疗,段支气管通气不良可能不可逆转。
仅见于迁延组的气道黏膜损害有黏膜肉芽组织增生、黏膜糜烂及支气管闭塞等。其中3例黏膜糜烂及1例肉芽组织增生者,均发展至支气管亚支管腔闭塞,反映了气道黏膜的重度损害。
综上所述,气道黏膜滤泡样增生及黏液性分泌物增多为肺炎支原体肺炎气道黏膜的特异性损害。黏膜滤泡样增生持续时间长、黏液栓或塑型性支气管炎形成、黏膜糜烂等提示预后不良。闭塞性支气管炎为重度气道黏膜损害的后期表现。在肺炎支原体肺炎气道黏膜损害过程的诸多环节,经支气管镜的气道介入治疗对畅通气道具有重要作用。
本研究的不足之处和局限性:①因家长意愿问题,并非所有急性期入院、有行支气管镜检查指征的肺炎支原体肺炎患儿均接受支气管镜检查,因此所得结论有一定的局限性;②因伦理问题,轻症患儿及疾病转归良好的患儿未行支气管镜检查,缺乏轻症对照组;③黏膜糜烂和肉芽组织增生的病例较少,虽均发展为支气管亚支管腔闭塞,但其与管腔闭塞是否有必然联系,尚需进一步扩大样本量得到明确结论。
[1]Michelow IC, Olsen K, Lozano J, et al. Epidemiology and clinical characteristics of community acquired pneumonia in hospitalized children. Pediatrics, 2004, 113(4):701-707
[2]Korppi M, Heinskanen-Kosma T, Kleemola M. Incidence of community-acquired pneumonia in children caused by Mycoplasma pneumoniae: serologic results of a prospective, population based study in primary health care. Respirology, 2004, 9(1):109-114
[3]Zhao SY(赵顺英), Ma Y , Zhang GF , et al .Clinical analysis of 11 cases of severe mycoplasma pneumonia children. Chinese Journal of Practical Pediatrics (中国实用儿科杂志), 2003, 18(7): 414-416
[4]Lee KY, Lee HS, Hong JH, et al. Role of prednisolone treatment in severe mycoplasma pneumoniae pneumonia in children. Pediatr Pulminol, 2006, 41(3):263-268
[5]Rao XC(饶小春), Liu XC, Jiang QB, et al. Flexible bronchoscope diagnosis and treat of mycoplasma pneumonia in children. Chinese Journal of Practical Pediatrics(中国实用儿科杂志), 2007, 22(4): 264-265
[6]Leong MA, Nachajon R, Ruchelli E, et al. Bronchitis obliterans due to mycoplasma pneumonia. Pediatr Pulmonol, 1997, 23 (5):375-377
[7]Cimolai N. Corticosteroids and complicated Mycoplasma pneu-moniae infection. Pediatr Pulmonol, 2006, 41(10):1008-1009
[8]Waites KB, Talkington DE. Mycoplasma pneumoniae and its role as a human pathogen. Clin Microbiol Rev,2004, 17(4): 697-728
[9]The Subspecialty Group of Respiratory Diseases, The Society of Pediatrics, Chinese Medical Association (中华医学会儿科学分会呼吸学组). Guide to the diagnosis and treatment of CAP in children(1). Chin J Pediatr(中华儿科杂志), 2007, 45(2): 83-90
[10]The Subspecialty Group of Respiratory Diseases, The Society of Pediatrics, Chinese Medical Association (中华医学会儿科学分会呼吸学组). Guide to the diagnosis and treatment of CAP in children(2). Chin J Pediatr(中华儿科杂志), 2007, 45(3): 223-230
[11]胡亚美,江载芳,主编. 诸福堂实用儿科学.第7版. 北京: 人民卫生出版社,2002. 1175
[12]刘长庭,主编. 纤维支气管镜诊断治疗学. 北京: 北京大学医学出版社, 2009. 78-79

