耳后切口逆向解剖面神经用于腮腺部分切除术中的效果及对患者面神经功能的影响


【摘要】目的 探讨耳后切口逆向解剖面神经用于腮腺部分切除术中的效果,为临床提供参考。方法 选取2021年1月至2023年3月皖南医学院第一附属医院收治的92例腮腺肿瘤患者为研究对象,按照随机数字表法分为对照组(46例)和观察组(46例)。两组患者均行腮腺部分切除术,对照组患者术中沿面神经总干顺向解剖面神经,观察组患者术中沿下颌缘支逆向解剖面神经。比较两组患者手术相关指标、House-Brackmann(H-B)分级、温哥华瘢痕评分量表(VSS)评分和术后并发症发生情况。结果 与对照组比较,观察组患者手术时间更短,术中出血量更少(均Plt;0.05)。两组患者术后3个月H-B分级优于术前,且观察组优于对照组(均Plt;0.05)。两组患者的VSS评分均具有时间、组间、交互效应差异;两组患者术后VSS评分均呈降低趋势,且观察组术后6、12个月的VSS评分均低于对照组(均Plt;0.05)。与对照组比较,观察组患者术后并发症总发生率更低(Plt;0.05)。结论 沿下颌缘支行逆向解剖面神经用于腮腺部分切除术术中不仅能有效缩短患者手术时间、减少术中出血量,还能改善其面神经功能及术后瘢痕情况、降低并发症发生率。
【关键词】耳后切口逆向解剖面神经;腮腺肿瘤;面神经功能;瘢痕
【中图分类号】R739.87 【文献标识码】A 【文章编号】2096-2665.2024.15.0065.03
DOI:10.3969/j.issn.2096-2665.2024.15.022
目前,临床治疗腮腺肿瘤主要采取腮腺部分切除术,该术式在切除肿瘤的同时,还可保留面神经的正常解剖结构和功能,被广泛用于腮腺的肿瘤治疗[1]。有研究指出,腮腺部分切除术患者在术后较常见的并发症是面神经麻痹,其发生与术中解剖面神经方式有关[2]。顺向法、逆向法是该术式术中解剖面神经时常用的方法,顺向法是由面神经总干顺向解剖至周围支,逆向法则是由面神经各分支逆向解剖至主干,又可从下颌缘支、颧支等部位开始解剖[3]。有研究表示,面神经下颌缘支因位置表浅,与下颌骨下缘等部位联系密切,故可作为解剖面神经首选分支[4]。基于此,本研究探讨耳后切口逆向解剖面神经用于腮腺部分切除术中的应用价值,现报道如下。
1 资料与方法
1.1 一般资料 选取2021年1月至2023年3月皖南医学院第一附属医院收治的92例腮腺肿瘤患者为研究对象,按照随机数字表法分为对照组(46例)和观察组(46例)。对照组患者中男性24例,女性22例;年龄51~73岁,平均年龄(60.11±7.23)岁;病理类型[5]:多形性腺瘤37例,沃辛瘤5例,基底细胞腺瘤3例和其他1例;肿瘤部位:耳垂下方23例,耳前区13例,腮腺后下方5例和颊部5例。观察组患者中男性25例,女性21例;年龄51~73岁,平均年龄(59.93±7.42)岁;病理类型:多形性腺瘤36例,沃辛瘤6例,基底细胞腺瘤2例和其他2例;肿瘤部位:耳垂下方24例,耳前区12例,腮腺后下方6例和颊部4例。两组患者一般资料比较,差异均无统计学意义(均Pgt;0.05),组间具有可比性。本研究经皖南医学院第一附属医院医学伦理委员会批准,患者及其家属均对本研究知情并签署知情同意书。纳入标准:⑴符合腮腺肿瘤的诊断标准[5];⑵肿瘤均处于腮腺浅叶,病理提示均为良性肿瘤;⑶病灶均为单侧,且初次行腮腺部分切除术者。排除标准:⑴合并重要脏器功能障碍者;⑵合并精神、认知功能障碍者;⑶存在麻醉、手术禁忌证者;⑷合并凝血功能异常、免疫功能异常者;⑸合并其他恶性肿瘤者;⑹术前存在面神经功能障碍者。
1.2 手术方法 两组患者均行腮腺部分切除术,两组患者手术操作前均垫肩仰卧,头偏健侧,常规消毒、铺巾,气管插管,全身麻醉。对照组患者术中沿面神经总干顺向解剖面神经。于耳屏前作一“N”形切口(长度为2 mm),翻开腮腺处肌皮瓣后再根据肿块体积的不同,将切口向不同方向延长;逐步分离患者胸锁乳突肌前缘、腮腺后界与乳突尖,暴露患者外耳道软骨后分离腮腺,沿面神经总干分离直至颞面干和颈面干处,根据病灶部位体积对相应的面神经分支进行解剖。观察组患者在术中沿下颌缘支逆向解剖面神经。于耳屏前2 mm作“S”形切口,翻开腮腺处肌皮瓣,暴露胸锁乳突肌前缘、腮腺,找到胸锁乳突肌上的耳大神经后,分离前缘及腮腺后极并保留耳后处分支,分离患者腺体中耳大神经分支;在下颌骨下缘、腮腺前缘垂直交汇0.5 cm处找到下颌缘支,并沿该部位逆时针分离腮腺浅叶并暴露面神经总干,沿总干找到颞面干和颈面干后对腮腺进行游离。两组患者术毕缝合并加压包扎,均在术后1周拆线。
1.3 观察指标 ⑴比较两组患者手术相关指标。包括手术时间、术中出血量(用称重法进行测定)、引流时间、住院时间(出院标准:患者心率、呼吸频率、体温等在正常范围内;手术部位无持续性渗液、感染、出血等情况;术后疼痛得到有效控制,且可通过口服药物或其他方式自行管理;能够正常进食和饮水,无明显的吞咽困难或口腔出血问题即可出院)。⑵比较两组患者House-Brackmann(H-B)分级。采用H-B分级[6]评估两组患者术前、术后3个月的面神经功能情况。H-B分级:面部表情正常且对称,各区功能正常为Ⅰ级;面肌轻度无力,无损面容,可轻微抬眉,眼睛轻轻用力时能完全闭拢,用力微笑时口部轻度不对称,能察觉联带运动,但无痉挛为Ⅱ级;面部肌肉明显无力,无损面容,无法抬眉,眼睛在用力时可以完全闭拢,用力时口部运动有力但明显不对称,有明显联带运动为Ⅲ级;面部肌肉明显无力,有损面容,无法抬眉,眼睛用力时也无法完全闭拢,用力时口部运动无力也不对称,呈严重联带运动为Ⅳ级;面部功能重度障碍,能察觉闭眼不全,口角仅有轻微运动,无联带运动、痉挛和挛缩为Ⅴ级;面部肌肉无法运动,无张力,无联带运动并呈严重的痉挛和挛缩为Ⅵ级。⑶比较两组患者温哥华瘢痕评分量表(VSS)评分。采用VSS[7]评分评估两组患者术后3、6、12个月的瘢痕情况。VSS评分包括血管分布(0~3分)、色泽(0~3分)、厚度(0~4分)和柔软度(0~5分)4项,分数范围0~15分,评分越高代表瘢痕越严重。⑷比较两组患者术后并发症发生情况。术后并发症包括面神经麻痹、涎瘘和耳颞神经(Frey)综合征。术后并发症总发生率=各项术后并发症发生例数之和/总例数×100%。
1.4 统计学分析 采用SPSS 22.0统计学软件处理数据。计量资料以(x)表示,行t检验,不同时间点结果比较采用重复测量方差分析,其两两比较采用LSD-t检验;计数资料以[例(%)]表示,行χ2检验或秩和检验。以Plt;0.05为差异有统计学意义。
2 结果
2.1 两组患者手术相关指标比较 与对照组比较,观察组患者手术时间更短,术中出血量更少,差异均有统计学意义(均Plt;0.05);两组患者的引流量、住院时间比较,差异均无统计学意义(均Pgt;0.05),见表1。
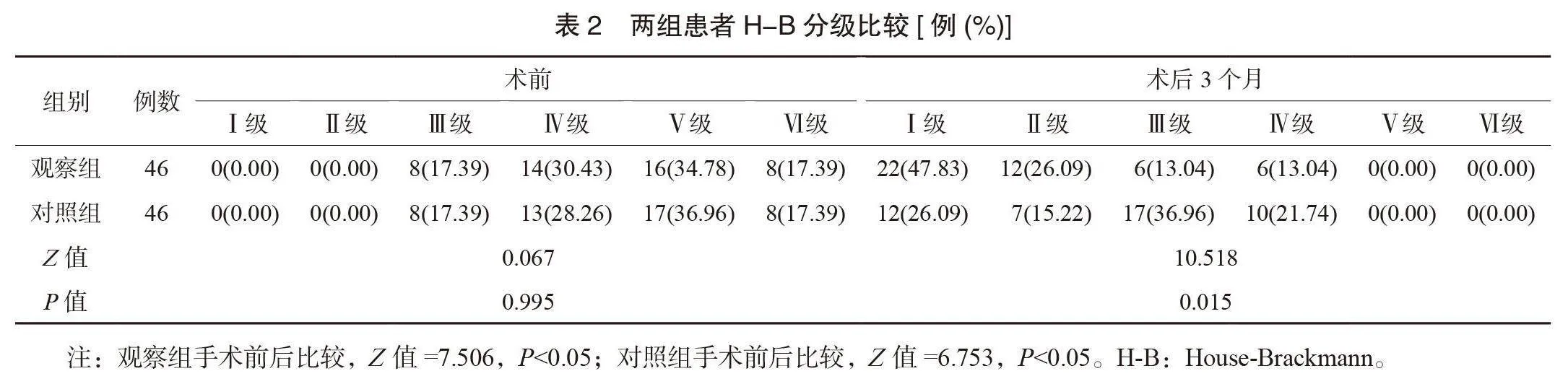
2.2 两组患者H-B分级比较 术前,两组患者H-B分级比较,差异无统计学意义(Pgt;0.05);两组患者术后3个月的H-B分级优于术前,且观察组优于对照组,差异均有统计学意义(均Plt;0.05),见表2。
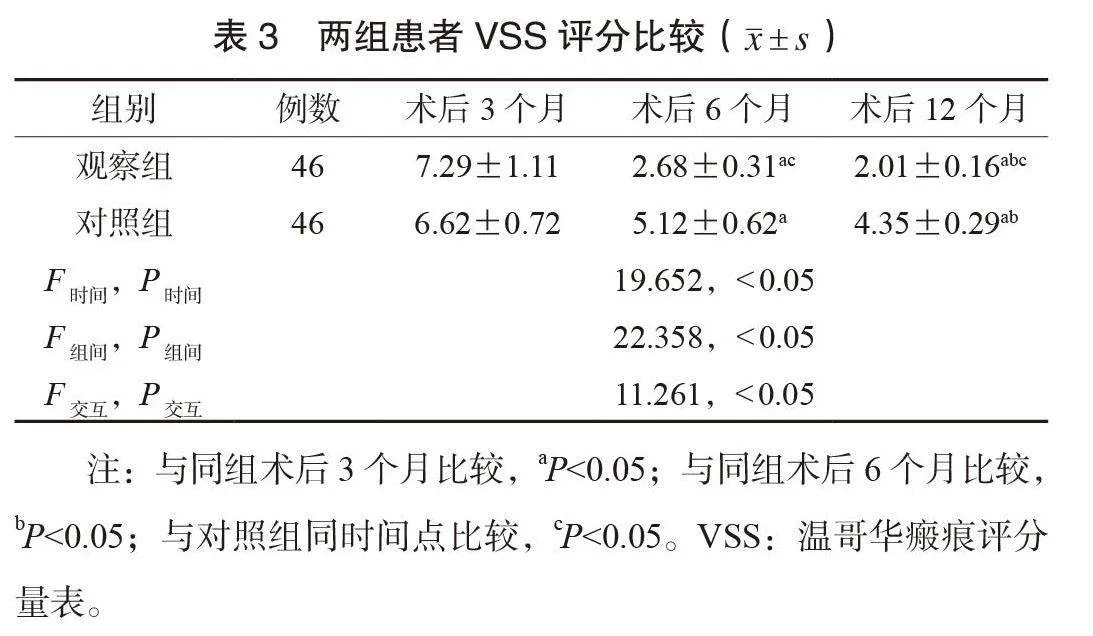
2.3 两组患者VSS评分比较 两组患者VSS评分均具有时间、组间、交互效应差异;两组患者术后VSS评分均呈降低趋势,且观察组术后6、12个月的VSS评分均更低,差异均有统计学意义(均Plt;0.05),见表3。
2.4 两组患者术后并发症发生情况比较 观察组患者术后并发症总发生率低于对照组,差异有统计学意义(Plt;0.05),见表4。
3 讨论
临床对于腮腺肿瘤患者手术时进行的面神经解剖方法较多,按解剖走向可分逆向法、顺向法,其中,沿面神经总干顺向解剖面神经解剖位置深、复杂,易受肿瘤压迫,出现移位、解剖变异等情况[8]。而沿下颌缘支逆向解剖面神经操作简便,与现代微创治疗原则高度契合,不仅有利于在手术过程中精准识别解剖标志、实现神经的有效分离,还能确保手术视野清晰,从而减少对面神经的损伤[9]。
本研究结果显示,与对照组比较,观察组患者手术时间更短,术中出血量更少,提示观察组术式可有效缩短患者手术时间,减少术中出血量。分析原因为,沿下颌缘支逆向解剖面神经通过钝性分离下颌角下方0.5 cm处筋膜,且仅需分离小部分的正常腮腺组织,可在一定程度上降低手术难度,缩短手术时间。此外,下颌缘支所在的面神经分支位置恒定、走向表浅,与下颌角、下颌骨下缘等部位解剖关系清晰,为手术操作提供了良好定位条件,进而减少术中出血量[10]。
本研究结果显示,术后3个月,两组患者H-B分级优于术前,且观察组优于对照组,提示沿下颌缘支逆向解剖面神经用于腮腺肿瘤部分切除术有利于腮腺肿瘤患者术后面神经功能的恢复。分析原因为,沿下颌缘支行逆向解剖面神经的创伤较小,由浅到深分离面神经周围软组织,能较好保护面部神经[11]。本研究结果还显示,两组患者VSS评分具有时间、组间、交互效应差异;两组患者术后VSS评分均呈降低趋势,且观察组术后6、12个月均低于对照组,提示沿下颌缘支逆向解剖面神经可改善患者术后的瘢痕情况。分析原因为,沿下颌缘支逆向解剖面神经可有效规避对面神经总干的直接损伤,减少对面部肌肉运动的影响,降低面部神经损伤风险,进而降低术后瘢痕形成风险[12]。
本研究结果显示,观察组患者的术后并发症总发生率低于对照组,提示观察组术式术后并发症更少。分析原因为,Frey综合征的发生取决于腮腺组织切除量;面神经麻痹是因术中钳夹、牵拉面神经所致;涎瘘是因手术破坏腮腺导管系统及电传导,且术后未进行有效加压,使残余腮腺分泌物不能经腺导管系统排至口腔所致。沿下颌缘支逆向解剖面神经切除正常的腮腺组织较少,有利于预防术后涎瘘、Frey综合征的发生。此外,沿下颌缘支逆向解剖面神经对患者面神经的损伤更小,术后面神经麻痹发生情况更少[13]。
综上所述,沿下颌缘支逆向解剖面神经用于腮腺部分切除术术中不仅能有效缩短患者手术时间,减少术中出血量,还能改善其面神经功能及术后瘢痕情况,降低并发症发生率。
参考文献
周宇,陈新,陈旭兵,等.改良型腮腺切除术治疗腮腺肿瘤的效果观察及对血清CA125、β2-MG水平的影响[J].现代生物医学进展, 2020, 20(15): 2987-2990, 2929.
许志亮,林晨阳,罗艳荣,等.腮腺浅叶部分切除术治疗腮腺多形性腺瘤的临床研究[J].局解手术学杂志, 2021, 30(6): 483-486.
张千,淳璞,李云飞,等.面神经颞支的解剖学研究[J].中华整形外科杂志, 2023, 39(8): 899-906.
马祖国,张新海,李科,等.腮腺良性肿瘤切除术中腮腺导管和面神经颊支解剖关系的观察[J].中国耳鼻咽喉颅底外科杂志, 2020, 26(1): 37-39.
孙燕,石远凯.临床肿瘤内科手册[M]. 6版.北京:人民卫生出版社, 2015: 142-152.
孔岩,徐耑,郝亚南,等.简易面神经功能评价量表在特发性面神经麻痹评估中的信度和效度[J].中国康复理论与实践, 2015, 21(2): 224-227.
王佳旭,李英明,冯金凤,等.超声生物显微镜与温哥华量表法用于瘢痕测量的比较分析[J].河北医药, 2017, 39(23): 3608-3610.
陈芬,李羽,柯星,等.改良耳后发际切口联合蒂在下胸锁乳突肌瓣在腮腺良性肿瘤切除术中的应用研究[J].华西口腔医学杂志, 2021, 39(3): 293-299.
李浩,吴坡,蒋佶,等.面神经中段解剖法在区域性腮腺切除术中的应用[J].华西口腔医学杂志, 2020, 38(1): 37-41.
刘志锋,江青山,李明,等.腔镜下耳后发际线径路面神经顺行解剖后腮腺良性肿瘤切除术的临床分析[J].中国耳鼻咽喉颅底外科杂志, 2023, 29(6): 86-88.
曹佳,陆子龙,许争,等.耳后隐蔽切口逆向解剖面神经在腮腺部分切除术中的临床应用[J].中国美容医学, 2020, 29(2): 37-40.
代伟林,向元俤,李烁,等.两种面神经解剖方式在腮腺浅叶良性肿瘤切除术中的比较研究[J].中国耳鼻咽喉头颈外科, 2023, 30(4): 237-240.
陈志飞,季炼.腮腺肿瘤术后出现面神经损伤的影响因素分析[J].江苏医药, 2020, 46(11): 1159-1161.

