高危型人乳头瘤病毒与液基细胞学检查分别联合电子阴道镜下宫颈活检对宫颈病变筛查的价值比较
【摘要】目的 比较高危型人乳头瘤病毒(HR-HPV)与液基细胞学检查(TCT)分别联合电子阴道镜下宫颈活检对宫颈病变筛查的价值,为临床诊断提供参考。方法 选取2023年1月至12月于北京市顺义区妇幼保健院行TCT、HR-HPV、电子阴道镜下宫颈活检筛查的800例研究对象进行回顾性分析。以病理学检查结果为金标准,分析TCT、电子阴道镜下宫颈活检与 HR-HPV、电子阴道镜下宫颈活检诊断宫颈病变的价值。结果 TCT、 电子阴道镜下宫颈活检筛查中阳性605例,阴性195例,HR-HPV、电子阴道镜下宫颈活检筛查中阳性605例,阴性195例;经一致性分析证实,TCT、电子阴道镜下宫颈活检诊断宫颈病变敏感度、特异度、准确率、阳性预测值、阴性预测值、Kappa值分别为94.98%、89.62%、93.75%、96.86%、84.10%、0.829,HR-HPV、电子阴道镜下宫颈活检筛查诊断宫颈病变敏感度、特异度、准确率、阳性预测值、阴性预测值、Kappa值分别为94.33%、87.43%、92.75%、96.20%、82.05%、0.799,组间比较,差异均无统计学意义(均Pgt;0.05)。结论 TCT、电子阴道镜下宫颈活检与HR-HPV、电子阴道镜下宫颈活检筛查对于宫颈病变的诊断均具有较高的准确性,联合诊断有利于提升诊断敏感度,降低误诊风险,从而提高诊断精确度。
【关键词】高危型人乳头瘤病毒;液基细胞学检查;电子阴道镜;宫颈活检;宫颈癌
【中图分类号】R711 【文献标识码】A 【文章编号】2096-2665.2024.15.0007.03
DOI:10.3969/j.issn.2096-2665.2024.15.003
宫颈癌主要发生在宫颈部位,其形成源于宫颈细胞的异常增生,通常与人乳头瘤病毒(HPV)的感染存在密切关联[1]。在宫颈癌的早期阶段,可能不会出现明显的症状,但随着病情发展,研究对象会出现阴道出血、阴道排液和疼痛等多种不适症状[2]。宫颈癌始于宫颈上皮内瘤变(cervical intraepithelial neoplasia,CIN),最终可能发展为浸润性宫颈癌,该过程往往需要较长时间。在这个过程中,如果能及时发现并处理CIN,便可显著抑制宫颈癌的进一步恶化[3]。因此,临床主要通过检测癌前病变,以实现宫颈癌的早期诊断和治疗[4]。目前临床常用检测方法包括液基细胞学检查(TCT)、高危型人乳头瘤病毒(HR-HPV)、电子阴道镜下宫颈活检等,然而,根据临床实践经验,单独使用上述方法的诊断准确率相对较低[5]。为探索更为合理和有效的检验方法,本研究探讨HR-HPV与TCT分别联合电子阴道镜下宫颈活检对宫颈病变筛查的价值,现报道如下。
1 资料与方法
1.1 一般资料 选取2023年1月至12月于北京市顺义区妇幼保健院行TCT、HR-HPV、电子阴道镜下宫颈活检筛查的800例研究对象进行回顾性分析。研究对象年龄21~70岁,平均年龄(45.68±9.21)岁;BMI 20~27 kg/m2,平均BMI(23.33±1.05)kg/m2。本研究经北京市顺义区妇幼保健院医学伦理委员会批准。纳入标准:⑴研究对象均有性生活史;⑵存在阴道分泌物增多、阴道异常流血症状;⑶年龄≤70岁。排除标准:⑴有子宫切除术史者;⑵孕妇或体质较差的老年研究对象;⑶存在严重视听障碍者;⑷合并其他妇科疾病者;⑸合并其他恶性肿瘤者。
1.2 诊断方法 以病理学检查结果为金标准。⑴宫颈活检:在阴道镜检查中,若病变部位交界处暴露不充分,则需进行颈管内膜诊刮。若检查结果未见异常组织,则按常规方法取宫颈管处组织作为检测标本。将宫颈鳞状上皮病变分为低级别鳞状上皮内病变(LSIL/CINⅠ级)、非典型鳞状上皮细胞(ASC-US)、高级别鳞状上皮内病变(HSIL/CINⅡ、CINⅢ)[6]。⑵TCT检查:采用液基薄层细胞制片机(武汉呵尔医疗科技发展有限公司,鄂汉械备20140173号,型号:HEER-Ⅱ),在宫颈内部轻轻放置液基细胞取材刷,并沿顺时针方向缓慢旋转6周,收集脱落细胞样本。随后利用液基薄层制片机对细胞进行处理,制备成单层细胞涂片。经过全自动巴氏染色后,在显微镜(奥林巴斯,国械备20210287号,型号:BX53)下观察。⑶电子阴道镜检查:于月经结束后3~7 d进行电子阴道镜(深圳市理邦精密仪器股份有限公司,粤械注准20172181487,型号:C3A)检查。在进行检查前的24 h内禁止一切阴道冲洗及用药等行为。在检查过程中,对病灶的形态、大小、色泽、血管构造及碘反应情况进行观察与记录。使用改良Reid电子阴道镜评分(RCI)评分诊断[7]。正常或慢性宫颈炎为0分;CIN Ⅰ为l~2分;CIN Ⅱ为3~4分;CIN Ⅲ为≥5分。0分为阴道镜阴性,≥1分为阴道镜阳性。⑷HR-HPV检查:将蘸取氯化钠注射液的无菌棉签插入宫颈口,缓慢旋转5圈,取出后置于含有细胞保存液的小瓶中,利用聚合酶链式反应(PCR)实施HR-HPV检测,选用上海之江生物科技股份有限公司生产的试剂盒。
1.3 观察指标 ⑴分析两种检查方法诊断宫颈病变的价值。⑵分析两种检查方法诊断宫颈病变的一致性。敏感度=真阳性例数/(真阳性例数+假阴性例数)×100%;特异度=真阴性例数/(真阴性例数+假阳性例数)×100%;准确率=(真阳性例数+真阴性例数)/总例数×100%;阳性预测值=真阳性例数/(真阳性例数+假阳性例数)×100%;阴性预测值=真阴性例数/(真阴性例数+假阴性例数)×100%。
1.4 统计学分析 采用SPSS 22.0统计学软件处理数据。计数资料以[例(%)]表示,采用χ2检验;一致性分析采用Kappa检验。以Plt;0.05为差异有统计学意义。
2 结果
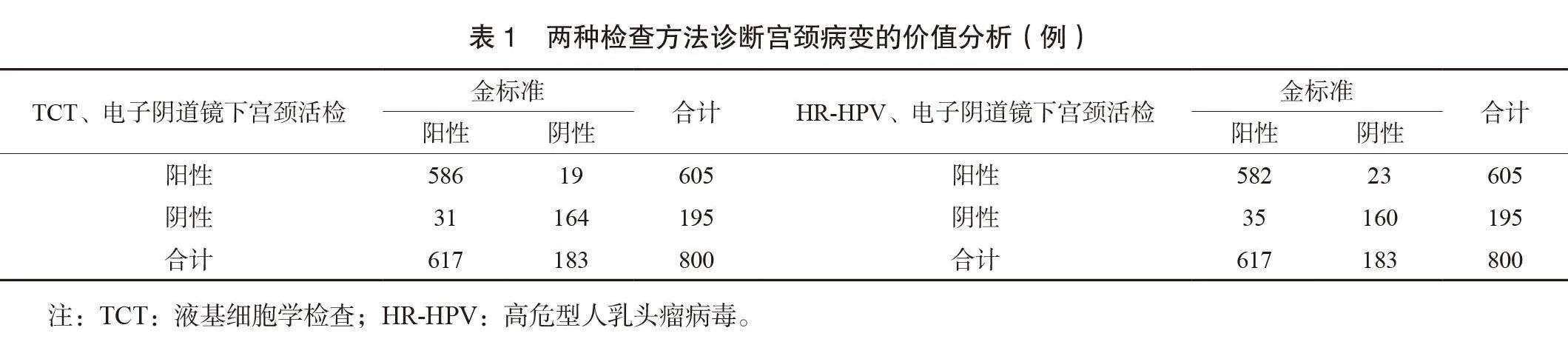
2.1 两种检查方法诊断宫颈病变的价值分析 两种检查方法诊断宫颈病变的结果显示:TCT、电子阴道镜下宫颈活检筛查中阳性605例(包括ASC-US 200例,LSIL237例,HSIL 160例,鳞癌6例,腺癌2例),阴性195例(炎症195例),HR-HPV、电子阴道镜下宫颈活检筛查中阳性605例(包括ASC-US 190例,LSIL 259例,HSIL 150例,鳞癌5例,腺癌1例),阴性195例(炎症195例),见表1。
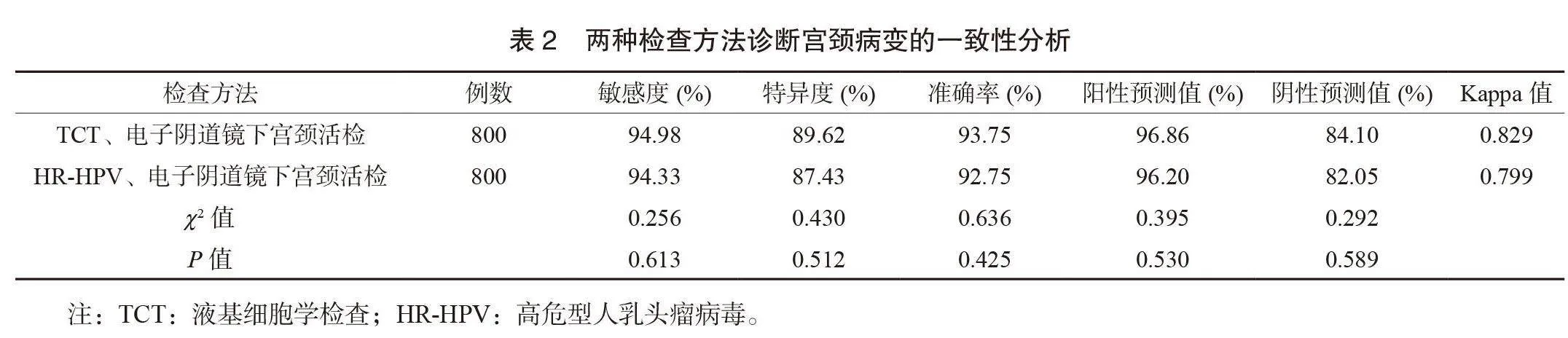
2.2 两种检查方法诊断宫颈病变的一致性分析 经一致性分析证实,TCT、电子阴道镜下宫颈活检筛查诊断宫颈病变敏感度、特异度、准确率、阳性预测值、阴性预测值、Kappa值分别为94.98%、89.62%、93.75%、96.86%、84.10%、0.829,HR-HPV、电子阴道镜下宫颈活检筛查诊断宫颈病变敏感度、特异度、准确率、阳性预测值、阴性预测值、Kappa值分别为94.33%、87.43%、92.75%、96.20%、82.05%、0.799,组间比较,差异无统计学意义(Pgt;0.05),见表2。
3 讨论
宫颈癌发病的主要原因为HPV感染,除此之外,过早发生性行为及存在多个性伴侣等行为性因素也与子宫颈癌的发生存在一定的关联[8]。HPV病毒能产生病毒癌蛋白,致使受感染者机体细胞中的抑癌基因发生降解并失活,从而引发一系列改变,最终促使细胞癌变[9]。通过筛查宫颈病变并进行早期诊治,是防止宫颈癌发生与发展的核心环节,能显著提高研究对象的康复状况,有效延长其寿命[10]。目前,宫颈组织活检是在阴道镜下实施,其是判定宫颈上皮细胞癌变情况的最可靠依据,其精确性得到了临床广泛认可。但该法属于有创操作,研究对象的接受度不高,因此,探索一种高敏感度、无创的宫颈病变早期筛查手段,对于宫颈癌的早期发现和防治具有重要意义[11]。TCT在显微镜下根据细胞学形态来判断宫颈是否正常,该法敏感度高,且能全面、快速地检测宫颈细胞;HR-HPV检测主要通过核酸检测,以检测是否存在HPV感染;电子阴道镜可提高判断宫颈、生殖器等病变的准确率,为疾病的早期诊断提供依据。
本研究一致性分析结果显示,两种方法诊断宫颈病变的特异度、敏感度、准确率、阳性预测值、阴性预测值基本相当,提示两种联合检查方式在诊断宫颈病变中均具有较好的准确率,能够准确判断病变组织情况。细胞学检查在宫颈病变早期诊断中具有重要作用,其有效性已得到广泛认可[12]。TCT运用独特的采样器与液基细胞保存液,通过采集宫颈细胞样本并进行专业处理,确保细胞在保存液中均匀分布,有效避免在传统涂片过程中可能出现的细胞重叠与遗漏问题,进而显著提升检查的准确率[13]。TCT检查能够精准捕捉宫颈细胞中的微小变异,如CIN及宫颈病变等关键异常情况。其展现出的高灵敏度和特异性,使宫颈细胞的异常变化能够及早被发现,为宫颈病变的早期诊断提供依据。HPV主要感染上皮组织,能够特异性地感染宫颈上皮细胞。相较于传统的细胞学检测,HR-HPV检测具有较好的敏感度和特异度,且具备高度的集成化检测能力[14]。此外,其支持自我采样和即时检测,是高危人群的大规模筛查的有效工具,有利于精准锁定高风险人群。其与细胞学方法联合使用,在子宫颈癌的初步筛查中能有效降低细胞学检查的漏诊率,从而提高诊断的准确性和可靠性[15]。宫颈活检是一种常用的妇科检查方法,用于评估宫颈的健康状况。通过宫颈活检,可以获取宫颈组织的样本,并进行病理学检查,以检测是否存在异常细胞或潜在的病变。然而,宫颈活检在取样过程中可能会对宫颈组织造成轻微损伤,并引发出血。电子阴道镜检查通过优质的光源等技术,还能够观察到血管和组织的细微变化,从而更准确地判断是否存在异常情况。电子阴道镜下宫颈活检取材准确,能够准确地对宫颈病变进行评估,降低漏诊率。
综上所述,TCT与HR-HPV分别联合电子阴道镜下宫颈活检筛查对于宫颈病变早期的诊断均具有较高的准确率,联合诊断有利于提升诊断敏感度,显著降低误诊风险,从而提高诊断精确度,值得临床应用。
参考文献
韩鹏,张云雷,杨淑霞,等. 2016—2021年淄博市宫颈癌发病、死亡及疾病负担趋势分析[J].实用医学杂志, 2023, 39(10): 1290-1295.
黄荣,刘欢,曾利红,等.宫颈癌患者症状群管理的研究进展[J].护理实践与研究, 2023, 20(2): 230-234.
邢少宁,陈燕娥,刘威.外周血T细胞白细胞相关免疫球蛋白样受体1的表达与宫颈上皮内瘤变Ⅲ级及宫颈癌患者高危型人乳头瘤病毒感染的关系[J].中国性科学, 2022, 31(6): 83-87.
包鹤龄,马兰,赵艳霞,等.宫颈癌筛查中不同年龄女性以人乳头瘤病毒检测与细胞学检查初筛有效性的比较:一项全国性横断面研究[J].癌症, 2022, 41(10): 475-488.
张韶凯,罗喜平,李志芳,等.人乳头瘤病毒分型检测在宫颈癌前病变和宫颈癌筛查中的应用价值[J].中华肿瘤杂志, 2020, 42(3): 252-256.
中国抗癌协会妇科肿瘤专业委员会.阴道恶性肿瘤诊断与治疗指南(2021年版)[J].中国癌症杂志, 2021, 31(6): 546-560.
崔英,盛晓滨. Reid阴道镜评分系统在子宫颈病变诊断中的价值[J].陕西医学杂志, 2014, 43(2): 242-243.
高福锋,张师前.子宫颈癌的预防与规范化诊疗[J].中国临床医生杂志, 2023, 51(3): 258-263.
王燕,黄冬梅,董雪,等. HR-HPV和STING在宫颈癌中的表达及临床价值[J].热带医学杂志, 2020, 20(2): 208-211, 232.
孟惠娟,陈友国,周金华,等. TCT联合HPV-DNA在宫颈癌前病变及宫颈癌的诊断价值及P16、Ki67检测的临床意义[J].临床和实验医学杂志, 2022, 21(6): 649-652.
罗玉娟,朱静.宫颈液基细胞学检查联合宫颈组织活检在宫颈癌筛查中的应用价值研究[J].贵州医药, 2021, 45(12): 1875-1876.
陈莉莉,李洁娴.探讨人乳头瘤病毒单筛及液基薄层细胞学检查在早期宫颈癌筛查中的应用[J].中国性科学, 2020, 29(12): 47-49.
严丹丹,陈奇童,孙雨,等. HPV-DNA检测联合TCT对宫颈癌前病变筛查价值的Meta分析[J].生殖医学杂志, 2020, 29(4): 487-494.
丁洁,文丽芳,王全义,等. HR-HPV宫颈癌研究对象外周血Th1/Th2细胞因子变化及其意义[J].中国艾滋病性病, 2023, 29(4): 443-447.
刘星布,刘朝阳,贾峻.高危型人乳头瘤病毒及液基细胞学联合应用于宫颈癌筛选中的临床价值[J].中国肿瘤临床与康复, 2020, 27(1): 13-15.

