基于常规超声和剪切波弹性成像的列线图预测乳腺癌淋巴结转移的临床价值





摘" " 要" " 目的" " 基于常规超声和剪切波弹性成像(SWE)构建列线图,探讨其在预测乳腺癌淋巴结转移的临床价值。方法" " 选取我院经手术病理确诊的乳腺癌患者221例,按照7∶3的比例将其中2021年7月至2023年12月155例乳腺癌患者设为训练集(淋巴结转移组和无淋巴结转移组分别为50例、105例),2024年1~8月66例乳腺癌患者设为验证集(淋巴结转移组和无淋巴结转移组分别为19例、47例),比较训练集中淋巴结转移组与无淋巴结转移组常规超声和SWE检查结果的差异;采用Logistic回归分析筛选预测乳腺癌淋巴结转移的独立影响因素,并基于此构建列线图模型;绘制受试者工作特征(ROC)曲线、校准曲线、临床决策曲线评估列线图模型预测训练集和验证集中乳腺癌淋巴结转移的区分度、校准度及临床适用性。结果" " 训练集中淋巴结转移组脉管侵犯、形态不规则、钙化占比及杨氏模量弥散度(Esd)、平均值(Emean)、最大值(Emax)均高于无淋巴结转移组,差异均有统计学意义(均Plt;0.05)。Logistic回归分析显示,脉管侵犯、形态不规则、钙化、Esd、Emean及Emax均为预测乳腺癌淋巴结转移的独立影响因素(OR=5.239、2.669、4.700、1.220、1.040、1.040,均Plt;0.05)。基于此构建列线图模型,ROC曲线分析显示,模型预测训练集和验证集中乳腺癌淋巴结转移的曲线下面积分别为0.899(95%可信区间:0.848~0.951)、0.867(95%可信区间:0.758~0.975);校准曲线显示,模型对训练集和验证集中乳腺癌淋巴结转移的预测概率与实际概率基本一致,训练集和验证集中预测结果与真实结果之间符合度的平均绝对误差分别为0.030、0.050;临床决策曲线显示,当模型概率阈值分别为1%~92%、1%~100%时,其预测训练集和验证集中乳腺癌淋巴结转移的净获益均较高。结论" " 基于常规超声和SWE的列线图在预测乳腺癌淋巴结转移中有一定的临床价值。
关键词" " 超声检查;剪切波弹性成像;乳腺癌;淋巴结转移;列线图模型
[中图法分类号]R445.1;R737.9" " " [文献标识码]A
Clinical value of nomogram based on conventional ultrasound and shear wave elastography for predicting lymph node metastasis in breast cancer
ZHOU Wei,WANG Yan
Department of Ultrasound Medicine,Liu’an Hospital Affiliated to Anhui Medical University,Anhui 237000,China
ABSTRACT" " Objective" " To construct a nomogram based on conventional ultrasound and shear wave elastography(SWE),and to explore its clinical value in predicting lymph node metastasis in breast cancer.Methods" " A total of 221 breast cancer patients confirmed by surgical pathology in our hospital were selected.According to a ratio of 7∶3,the patients diagnosed from July 2021 to December 2023 were assigned to the training set(totally 155 cases,including 50 cases in the lymph node metastasis group and 105 cases in the lymph node non-metastasis group),and the patients diagnosed from January to August 2024 were assigned to the validation set(totally 66 cases,including 19 cases in the lymph node metastasis group and 47 cases in the lymph node non-metastasis group).The differences in conventional ultrasound and SWE findings between the lymph node metastasis and non-metastasis groups in the training set were analyzed.Logistic regression analysis was used to identify the independent predictive factors for lymph node metastasis in breast cancer,and a nomogram model was constructed based on these factors.The discrimination,calibration,and clinical applicability of the nomogram model in predicting lymph node metastasis in the training and validation sets were evaluated by receiver operating characteristic(ROC) curve,calibration curve,and decision curve analysis.Results" " The lymph node metastasis group in the training set showed a higher proportion of vascular invasion,irregular shape,calcification,and higher dispersibility,mean,maximum of Young’s modulus(Esd,Emean,Emax) than those in the non-metastasis group(all Plt;0.05).Logistic regression analysis showed that vascular invasion,irregular shape,calcification,Esd,Emean and Emax were independent predictive factors for lymph node metastasis in breast cancer(OR=5.239,2.669,4.700,1.220,1.040,1.040,all Plt;0.05).Based on these factors,a nomogram model was constructed.ROC curve analysis showed that the area under the curve(AUC) of the nomogram model for predicting lymph node metastasis in the training and validation sets was 0.899(95% CI:0.848~0.951) and 0.867(95% CI:0.758~0.975),respectively.Calibration curve showed that the actual probability of lymph node metastasis aligned closely with the predicted probability in both sets,with an average absolute error of 0.030 in the training set and 0.050 in the validation set.Decision curve showed a high net benefit for the nomogram model within probability thresholds of 1%~92% in the training set and 1%~100% in the validation set.Conclusion" " The nomogram based on conventional ultrasound and SWE has a certain clinical value for predicting lymph node metastasis in breast cancer.
KEY WORDS" " Ultrasonography;Shear wave elastography;Breast cancer;Lymph node metastasis;Nomogram model
乳腺癌是指乳腺上皮细胞在各种因素的作用下出现增殖失控的情况,其发病率和死亡率在全球女性肿瘤中处于首位,严重影响患者的生命健康和生活质量[1-2]。研究[3]显示,2022年全世界新增2000万例癌症病例,其中232万例为乳腺癌,占新增癌症病例的11.6%左右。随着医学技术的不断发展,各种治疗手段如手术、中医治疗、放化疗等被用于乳腺癌的治疗,虽然乳腺癌的管理和治疗已经有了很大的进步,但其可通过淋巴系统进行转移,淋巴结转移对乳腺癌患者的治疗方案制订和预后有着重要影响[4]。前哨淋巴结活检、腋窝淋巴结清扫术是诊断乳腺癌淋巴结转移的金标准,但其具有一定的创伤性,可能引起腋窝感觉异常、淋巴水肿、感染及神经损伤等不良反应[5-6],临床应用有一定的局限性。超声是评估乳腺癌的常用手段,其中常规超声能够评估乳腺癌的形态、大小、边界及回声等特征,但是其对淋巴结转移的特异性和敏感性有限。剪切波弹性成像(shear wave elastography,SWE)是利用病变组织病理变化与组织硬度之间的关系对肿瘤硬度进行评估,目前已成为临床评估乳腺癌的重要手段。陈思思等[7]研究显示,SWE预测乳腺癌前哨淋巴结转移的曲线下面积为0.902,准确率为91.43%,灵敏度为81.8%,证实其对乳腺癌前哨淋巴结转移的诊断价值较高。本研究基于常规超声和SWE构建列线图,探讨其在预测乳腺癌淋巴结转移的临床价值,旨在为临床制订乳腺癌淋巴结转移的防治策略,降低乳腺癌淋巴结转移的发生风险提供参考。
资料与方法
一、研究对象
选取2021年7月至2024年8月我院经手术病理确诊的乳腺癌患者221例,按照7∶3的比例将2021年7月至2023年12月的155例乳腺癌患者设为训练集,2024年1月至2024年8月的66例乳腺癌患者设为验证集。训练集中,淋巴结转移组和无淋巴结转移组分别为50例、105例;验证集中,淋巴结转移组和无淋巴结转移组分别为19例、47例。纳入标准:①年龄≥18岁;②乳腺癌诊断参考《中国抗癌协会乳腺癌诊治指南与规范》[8];③术前均行常规超声及SWE检查。排除标准:①妊娠期或哺乳期;②曾行隆胸术;③超声图像质量差。本研究经我院医学伦理委员会批准(批准号:六医伦审[2020]第042号),所有患者均签署知情同意书。
二、仪器与方法
1.超声检查:使用迈瑞Resona R9G、三星RS80A彩色多普勒超声诊断仪,线阵探头,频率4~15 MHz。患者取侧卧位或仰卧位,双臂上举充分暴露腋窝及双侧乳房,以乳头为中心按顺时针或逆时针进行放射性叠瓦式扫查,常规超声获取肿瘤最大径、内部回声均匀性(均匀、不均匀)、类型(高回声、低回声)、边界(清晰、不清晰)、形态(规则、不规则)、血流信号(富血流、乏血流)、钙化(有、无)情况。然后切换至SWE模式,根据肿瘤的形态和大小调节感兴趣区的位置和大小,将其置于取样框中心,感兴趣区需包含肿瘤周围部分正常腺体或脂肪组织。嘱患者屏气,待图像稳定且无伪像时冻结,选择Q-box Trace手动描记肿瘤获取杨氏模量弥散度(Esd)、平均值(Emean)、最大值(Emax)及最小值(Emin)。上述操作均由2名具有5年乳腺检查工作经验的超声医师在双盲情况下独立完成,意见不一致时与第3名具有15年乳腺检查工作经验的超声医师协商解决。
2.临床资料收集:通过病历收集患者年龄、性别、肿瘤细胞分化程度、发病部位、临床分期、脉管侵犯。
三、统计学处理
应用SPSS 22.0统计软件和R 4.3.1语言,计量资料以x±s表示,两组比较采用t检验;计数资料以频数或率表示,两组比较采用χ2检验或Fisher精确检验。采用Logistic回归分析筛选乳腺癌淋巴结转移的独立影响因素,并基于此构建预测乳腺癌淋巴结转移的列线图模型。绘制受试者工作特征(ROC)曲线、校准曲线、决策曲线分别评估列线图模型的区分度、校准度及临床适用性。Plt;0.05为差异有统计学意义。
结" 果
一、训练集与验证集基线资料比较
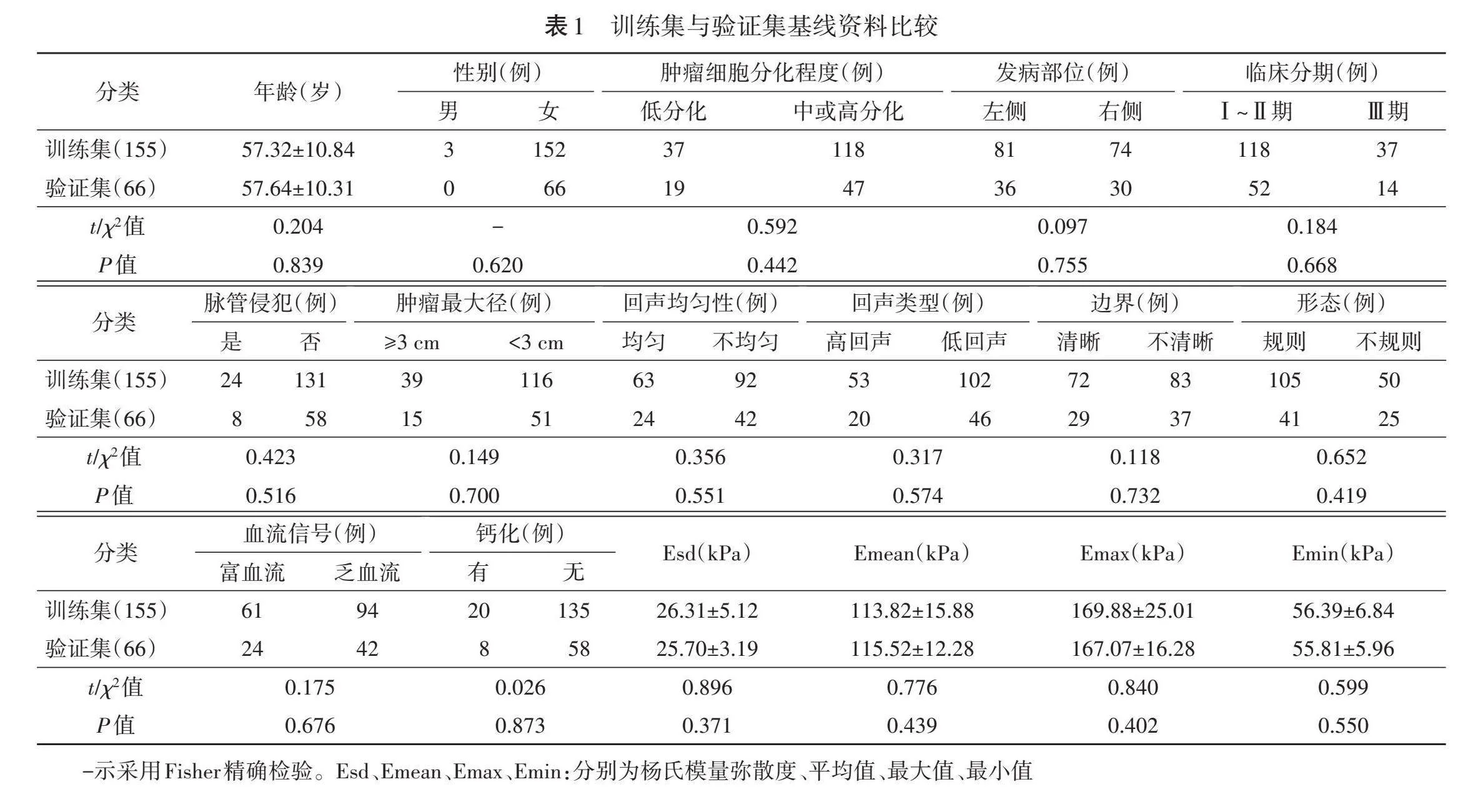
训练集与验证集患者年龄、肿瘤细胞分化程度、发病部位、临床分期、脉管侵犯,以及肿瘤最大径、回声均匀性及类型、边界、形态、血流、钙化、Esd、Emean、Emax及Emin比较差异均无统计学意义。见表1。
二、乳腺癌淋巴结转移的单因素分析
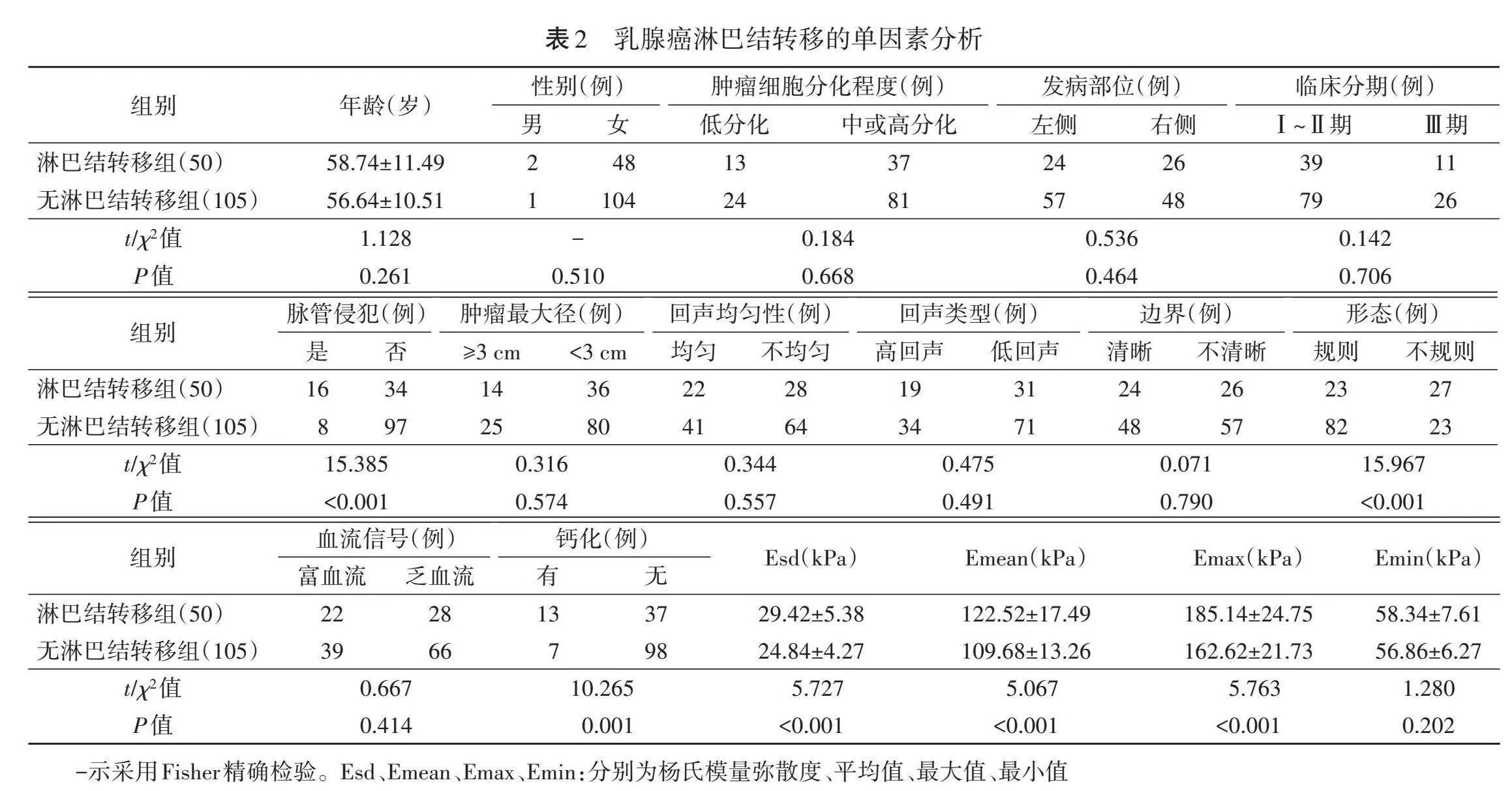
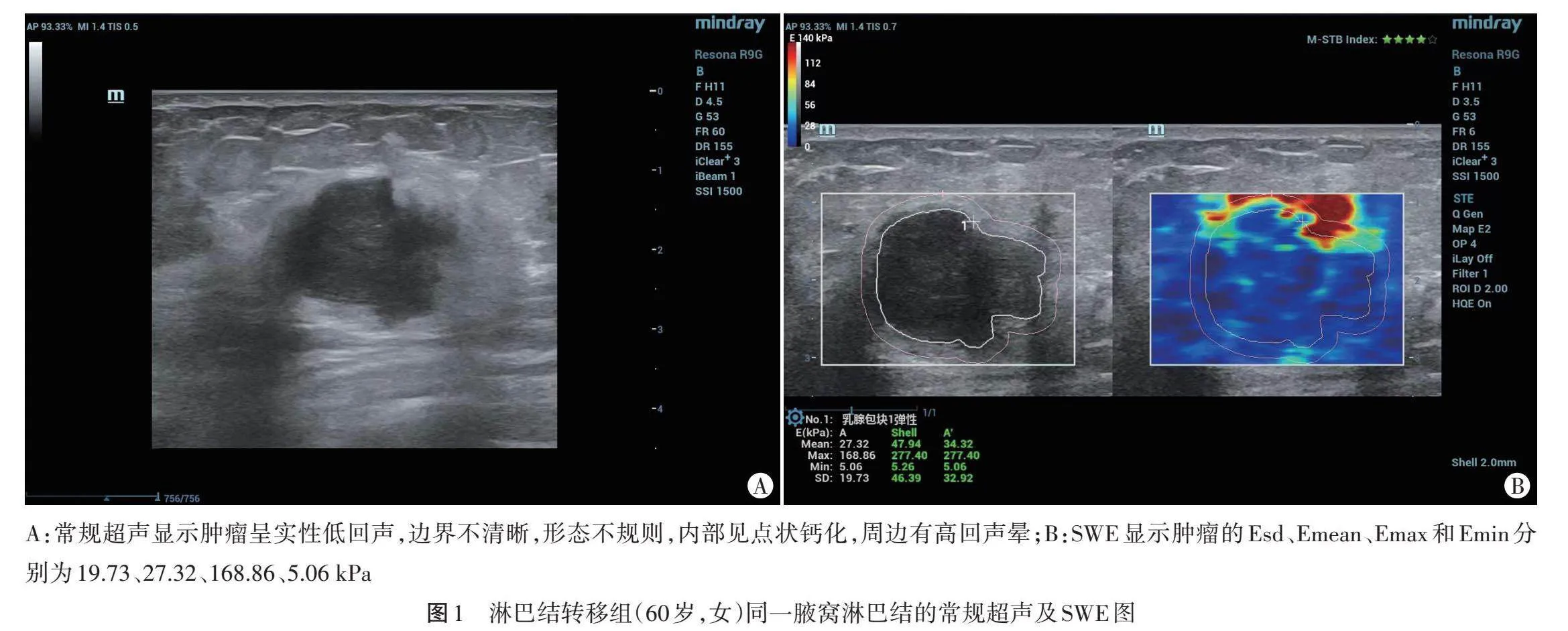
155例乳腺癌患者中有50例患者出现淋巴结转移,淋巴结转移的发生率为32.26%,淋巴结转移组脉管侵犯、形态不规则、钙化占比及Esd、Emean、Emax均高于无淋巴结转移组,差异均有统计学意义(均Plt;0.05);两组患者年龄、肿瘤细胞分化程度、发病部位、临床分期,以及肿瘤最大径、回声均匀性及类型、边界、血流信号及Emin比较差异均无统计学意义。见表2和图1,2。
三、乳腺癌淋巴结转移的Logistic回归分析
将脉管侵犯、形态、钙化、Esd、Emean及Emax作为自变量,乳腺癌淋巴结转移状态作为因变量,进行Logistic回归分析,结果显示脉管侵犯、形态、钙化、Esd、Emean及Emax均为预测乳腺癌淋巴结转移的独立影响因素(均Plt;0.05)。见表3。
四、预测乳腺癌淋巴结转移的列线图模型的构建及评估
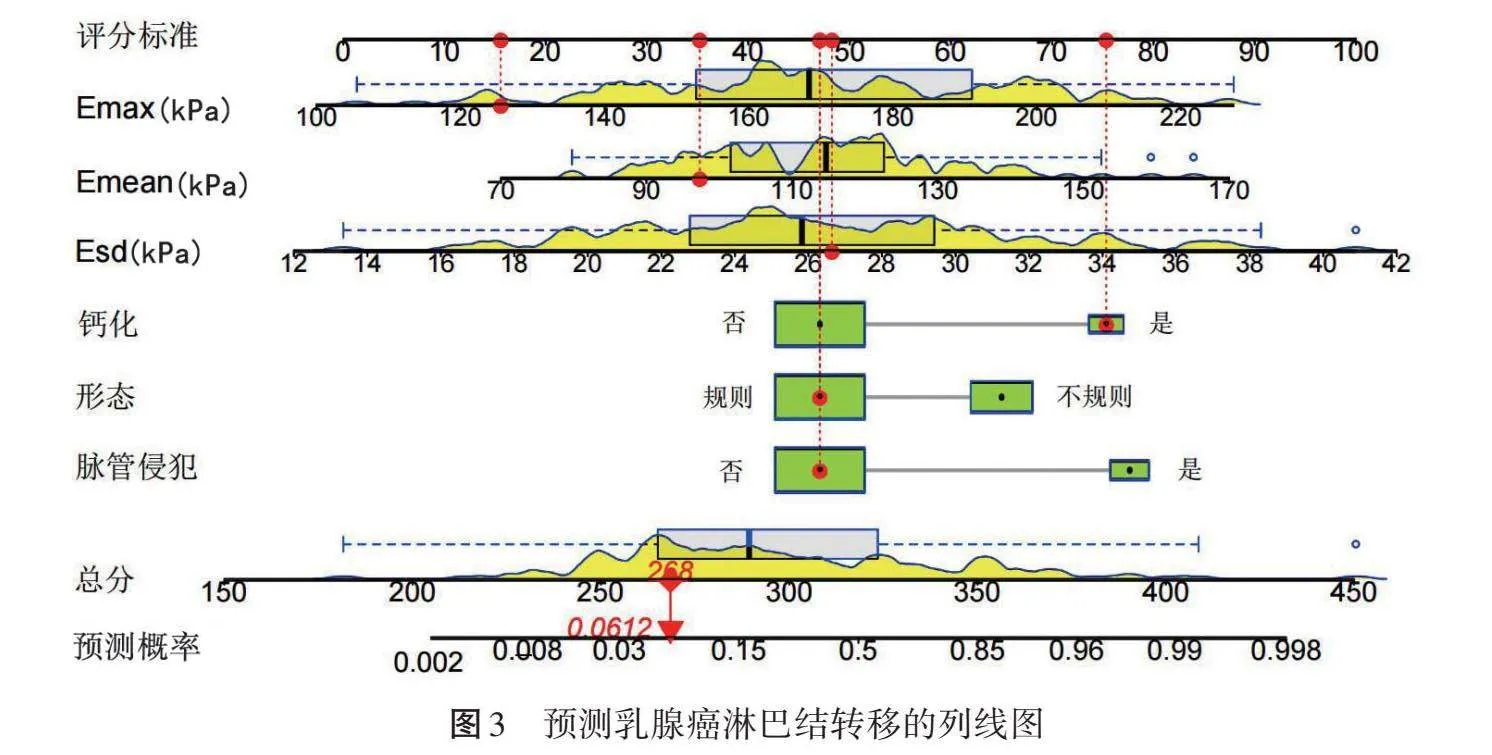
1.基于上述独立影响因素构建乳腺癌淋巴结转移的列线图模型,见图3,总分为200~440分,对应乳腺癌淋巴结转移的预测概率为0.2%~99.8%。
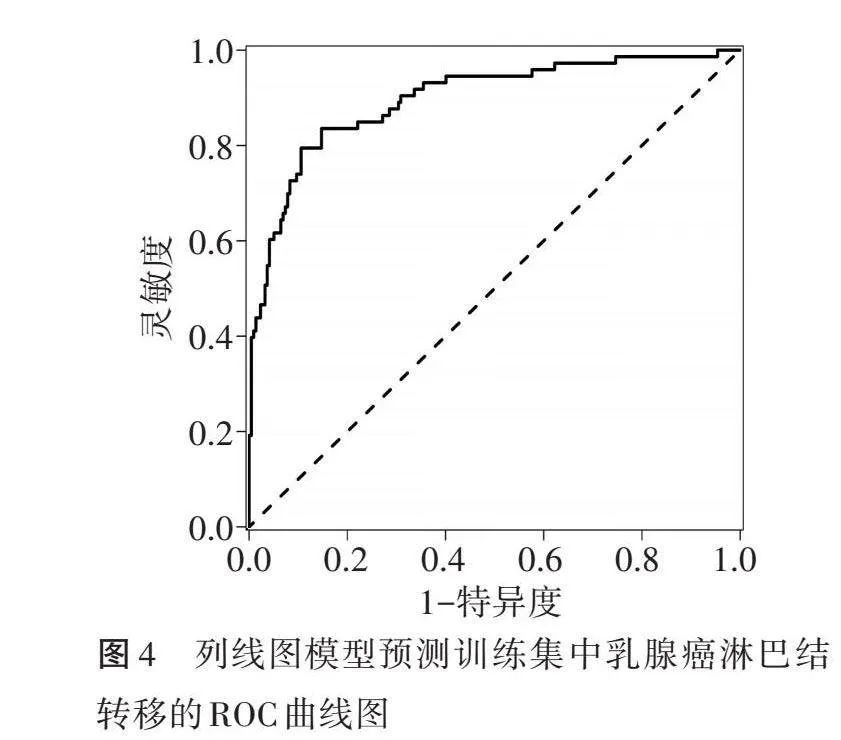
2.ROC曲线分析显示,列线图模型预测训练集和验证集中乳腺癌淋巴结转移的曲线下面积分别为0.899(95%可信区间:0.848~0.951)、0.867(95%可信区间:0.758~0.975)。见图4,5。
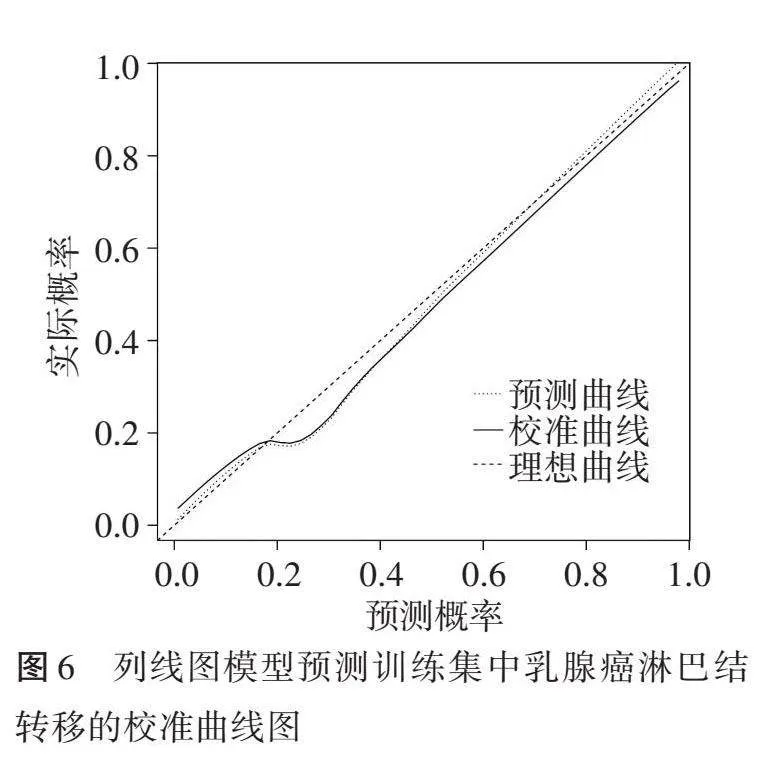
3.校准曲线显示,列线图模型对训练集和验证集中乳腺癌淋巴结转移的预测概率与实际概率基本一致,训练集和验证集中预测结果与真实结果之间符合度的平均绝对误差分别为0.030、0.050。见图6,7。
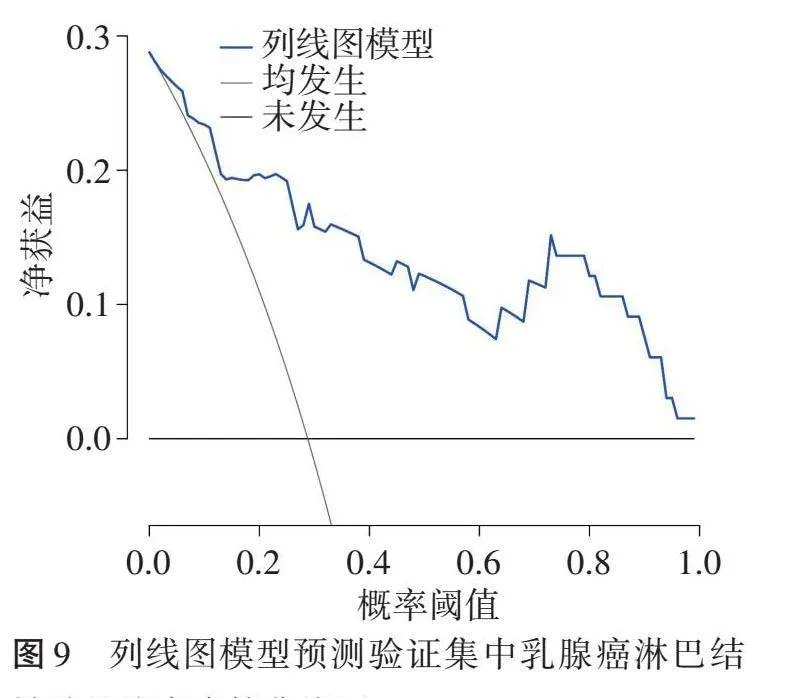
4.临床决策曲线显示,当列线图模型概率阈值分别为1%~92%、1%~100%时,其预测训练集和验证集中乳腺癌淋巴结转移的净获益均较高。见图8,9。
讨" 论
乳腺癌是女性较为常见的一种恶性肿瘤,其病因主要包括辐射、酗酒、长期接受激素治疗、月经初潮早于12岁及遗传等[9]。乳腺癌患者易出现淋巴结转移,而淋巴结转移是乳腺癌患者死亡的重要原因。本研究221例乳腺癌患者中有69例患者出现淋巴结转移,发生率为31.22%,提示乳腺癌患者淋巴结转移的发生风险较高,及早识别乳腺癌淋巴结转移,对于患者治疗决策的制订和预后评估至关重要。临床上常用前哨淋巴结活检术和腋窝淋巴结清扫术对乳腺癌淋巴结转移状态进行判断,但是该方法具有一定的创伤性,且可能会引起不同程度的并发症[10]。超声具有无辐射、可重复性好及操作便捷等优势,其在肿瘤患者病情评估中发挥着重要作用,然而常规超声对乳腺癌淋巴结转移的诊断准确率较低。SWE能够对声波辐射脉冲进行精确调控,对不同深度组织进行连续、准确的聚焦,从而获得局部组织的定量参数,可为癌症患者的术前评估提供更多的信息[11]。但是SWE依赖操作者经验,且感兴趣区的勾画存在一定主观性,将常规超声联合SWE能够为临床提供更多有价值的信息,从而提高诊断疾病的准确率。本研究基于常规超声和SWE构建列线图,探讨其在预测乳腺癌淋巴结转移的临床价值,旨在为临床乳腺癌患者的术前治疗和术后管理等提供参考。
本研究结果显示,淋巴结转移组脉管侵犯、形态不规则、钙化占比及Esd、Emean、Emax均高于无淋巴结转移组,差异均有统计学意义(均Plt;0.05)。脉管侵犯是指肿瘤细胞侵入血管或淋巴管的内皮细胞层,并在其中生长和扩散。刘信礼等[12]研究显示,淋巴结转移组脉管侵犯占比高于无淋巴结转移组,差异有统计学意义(Plt;0.05),本研究结果与之一致。表明有淋巴结转移的肿瘤通常具有更高的侵袭性,更可能突破组织屏障,侵入脉管系统,进而导致脉管侵犯占比增高。向永涛等[13]研究显示,淋巴结转移组形态不规则占比高于无淋巴结转移组,差异有统计学意义(Plt;0.05),两组钙化占比比较差异无统计学意义,本研究结果与之有所不同,考虑可能与纳入样本量及操作者主观判断有关。淋巴结转移的肿瘤可表现为不规则的生长模式,导致肿瘤边缘不规则,进而导致形态不规则占比增高。钙化通常与肿瘤组织内的坏死区域有关,淋巴结转移的肿瘤更易发生坏死,进而导致钙化占比增高。本研究中两组患者年龄、肿瘤细胞分化程度、发病部位、临床分期,以及肿瘤最大径、回声均匀性及类型、边界、血流信号比较差异均无统计学意义,表明年龄、肿瘤细胞分化程度、发病部位、临床分期、肿瘤最大径、回声均匀性及类型、边界、血流信号并非预测乳腺癌淋巴结转移的敏感指标。SWE能够评估组织的硬度,弥补了常规超声在评估组织硬度方面的不足。本研究淋巴结转移组Esd、Emean、Emax均高于无淋巴结转移组,差异均有统计学意义(均Plt;0.05),考虑是由于未发生转移的淋巴结仍具有正常的细胞排列和组织结构,因此硬度较低;而发生转移的淋巴结中细胞外基质可能经历重塑,包括胶原纤维增加和纤维化,因此硬度较高;两组Emin比较差异无统计学意义,考虑是由于Emin更多的是反映肿瘤组织中较软区域的特性,而这些区域可能在肿瘤侵袭性或组织结构中并非占据主导地位,导致Emin对肿瘤组织的变化不够敏感或者变化范围较小。本研究Logistic回归分析显示,脉管侵犯、形态不规则、钙化、Esd、Emean及Emax均为预测乳腺癌淋巴结转移的独立影响因素(均Plt;0.05),与既往研究[14-16]结论相符。分析其原因:①脉管侵犯时,肿瘤细胞可随着淋巴液或血流到达淋巴结,淋巴结中有丰富的营养物质,利于肿瘤细胞的生长;②形态不规则的肿瘤其细胞更易突破基底膜和周围组织的屏障,扩散到周围组织、淋巴管及血管;③钙化时,肿瘤细胞中的砂粒体可随着肿瘤细胞转移到淋巴结;④Esd越高,肿瘤组织的硬度越高,可能会促进血管新生,为肿瘤细胞进入血液循环和淋巴系统提供了途径[17];⑤Emean较高可能与细胞外基质的改变有关,包括细胞外基质的重塑和纤维化,这种改变为肿瘤细胞的侵袭和迁移创造了条件;⑥Emax较高的乳腺癌其肿瘤细胞更加紧密,突破导管基底膜或腺泡的能力强,易侵犯邻近血管或淋巴管。
列线图将相关因素量化,并以图的形式展示出相关因素,计算各因素获得的分值便可以预测患者发生的终点事件,易于使用且简单方便[18-19]。本研究基于预测乳腺癌淋巴结转移的独立影响因素构建列线图模型;校准曲线显示训练集和验证集的实际概率与预测概率均基本一致,训练集和验证集中预测结果与真实结果之间符合度的平均绝对误差分别为0.030、0.050,提示模型的一致性较好;ROC曲线分析显示,列线图模型预测训练集和验证集中乳腺癌淋巴结转移的曲线下面积分别为0.899(95%可信区间:0.848~0.951)、0.867(95%可信区间:0.758~0.975),提示模型的区分度较好;临床决策曲线显示,列线图模型概率阈值分别为1%~92%、1%~100%时,预测训练集和验证集中乳腺癌淋巴结转移的净获益均较高,提示模型的临床适用性较好。而且,临床医师可构建网页版的动态列线图模型,以便与乳腺癌患者沟通,有利于临床医师及时调整治疗方案,达到精准治疗的目的。
综上所述,基于常规超声和SWE的列线图在预测乳腺癌淋巴结转移中有一定的临床价值。但本研究为单中心研究,纳入的样本量有限,待今后扩大样本量进行多中心研究进一步验证模型的实用性。
参考文献
[1] Wang L,Liu C,Zhou C,et al.Meta-analysis of the association between the dietary inflammatory index(DII) and breast cancer risk[J].Eur J Clin Nutr,2019,73(4):509-517.
[2] Johnston SRD,Harbeck N,Hegg R,et al.Abemaciclib combined with endocrine therapy for the adjuvant treatment of HR+,HER2-,node-positive,high-risk,early breast cancer(monarchE)[J].J Clin Oncol,2020,38(34):3987-3998.
[3] Bray F,Laversanne M,Sung H,et al.Global cancer statistics 2022:GLOBOCAN estimates of incidence and mortality worldwide for 36 cancers in 185 countries[J].CA Cancer J Clin,2024,74(3):229-263.
[4] 徐帅,张振,张喜平,等.三阴乳腺癌新辅助化疗的预后与Ki-67、TOPK的表达情况相关性研究[J].现代生物医学进展,2022,22(8):1514-1518.
[5] Zipkin RJ,Schaefer A,Wang C,et al.ASO visual abstract:rural-urban differences in breast cancer surgical delays in medicare beneficiaries[J].Ann Surg Oncol,2022,29(9):5759-5769.
[6] Zheng D,He X,Jing J.Overview of artificial intelligence in breast cancer medical imaging[J].J Clin Med,2023,12(2):419.
[7] 陈思思,于粒粒,黄薪儒,等.剪切波弹性成像预测乳腺癌前哨淋巴结转移的临床价值[J].临床超声医学杂志,2021,23(10):747-750.
[8] 中国抗癌协会乳腺癌专业委员会.中国抗癌协会乳腺癌诊治指南与规范(2015版)[J].中国癌症杂志,2015,25(9):692-754.
[9] Ternifi R,Wang Y,Polley EC,et al.Quantitative biomarkers for cancer detection using contrast-free ultrasound high-definition microvessel imaging:fractal dimension,murray’s deviation,bifurcation angle amp; spatial vascularity pattern[J].IEEE Trans Med Imaging,2021,40(12):3891-3900.
[10] 杨成林,李建彬,王玮,等.影像学检查内乳淋巴结阴性乳腺癌患者内乳淋巴结转移风险评估与内乳淋巴引流区照射取舍[J].中华肿瘤杂志,2022,44(5):410-415.
[11] Filho RHC,Pereira FL,Iared W.Diagnostic accuracy evaluation of two-dimensional shear wave elastography in the differentiation between benign and malignant thyroid nodules[J].J Ultrasound Med,2020,39(9):1729-1741.
[12] 刘信礼,王雯,牛学才,等.早期浸润性乳腺癌患者腋窝淋巴结转移的影响因素分析[J].山东医药,2021,61(28):62-65.
[13] 向永涛,甘兵,赵亮.彩色多普勒超声结合弹性成像技术对乳腺癌腋窝淋巴结良恶性的鉴别价值[J].内蒙古医科大学学报,2021,43(4):396-399,404.
[14] 于鑫,赵俊杰,刘峰,等.临床病理特征结合SWE参数对乳腺癌腋窝淋巴结转移的预测价值[J].中南医学科学杂志,2024,52(1):131-134.
[15] 李婷婷,薛继平,苏莉莉.乳腺癌剪切波弹性成像与常规超声特征预测腋窝淋巴结转移及模型建立[J].实用临床医药杂志,2023,27(5):11-15.
[16] 陈小清,张国淳,王钰雷,等.基于术中X线成像系统建立乳腺癌腋窝淋巴结转移的nomogram预测模型研究[J].广东医学,2019,40(11):1551-1557.
[17] 周雪雁,潘晓芳,张博,等.三维剪切波弹性成像定量参数与乳腺癌组织学预后因素的关系[J].实用肿瘤杂志,2021,36(6):566-571.
[18] Hou GM,Jiang C,Du JP,et al.Sarcopenia predicts an adverse prognosis in patients with combined hepatocellular carcinoma and cholangiocarcinoma after surgery[J].Cancer Med,2022,11(2):317-331.
[19] Sun LJ,Guan A,Xu WY,et al.γ-glutamyl transferase-to-platelet ratio based nomogram predicting overall survival of gallbladder carcinoma[J].World J Gastrointest Oncol,2020,12(9):1014-1030.
(收稿日期:2024-04-15)

