不同肺超声阳性诊断标准评价心源性肺水肿的价值比较
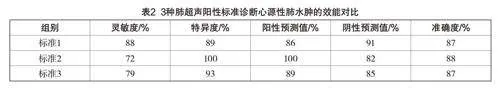
摘 要:目的:探究不同肺超声阳性诊断标准评价心源性肺水肿的价值。方法:选取在上海市第一人民医院蚌埠医院就诊的心衰患者40例,采用6点法(基于胸膜线和B线)进行肺超声检查。根据阳性点的个数及分布定义3种阳性标准:标准1为至少有2个阳性点;标准2为至少有3个阳性点;标准3为每侧至少有1个阳性点。比较3种肺超声阳性标准诊断心源性肺水肿的效能。结果:标准1、标准2、标准3在灵敏度上分别达到了88%、72%、79%,这意味着这些标准在检测心源性肺水肿时具有较高的敏感性。而在特异度方面,三者分别为89%、100%、93%。标准1、标准2、标准3均保持在87%左右。标准2在诊断心源性肺水肿时与临床最终诊断结果展现出了高度的一致性,Kappa值高达0.877。标准1和标准3的,Kappa值也分别达到了0.783和0.727。结论:3种肺超声阳性标准诊断心源性肺水肿的效能均较高,以“任意一侧,至少有3个阳性点”为标准,更有助于诊断。
关键词:不同肺超声阳性诊断标准,心源性肺水肿,效能对比
DOI编码:10.3969/j.issn.1002-5944.2024.20.052
0 引 言
心源性肺水肿的发生关键在于肺毛细血管压力急剧上升,导致液体渗出至肺间质和肺泡[1]。这一病理过程常见于急性左心衰竭,其中左心室承受异常增加的压力负荷。在临床评估中,特别对于无症状或仅有细微症状的肺淤血患者,这些变化往往被忽略。所幸,肺超声技术提供了一种有效的手段,可以迅速揭示这些隐藏的肺水肿情况[2]。肺超声检查因其便携性在床旁应用广泛,熟练的操作人员仅需15分钟即可完成检查。在心源性肺水肿的诊断中,垂直伪影(即B线)的出现及其数量能反映病情的严重程度。然而,传统的阳性判定标准主要基于双肺弥漫性B线的出现(每个肋间隙至少有3条B线)。这种方法特异性有限,有时难以区分B线的具体成因,可能会造成单侧心源性肺水肿的误诊。基于此,本研究旨在研究一种综合评估策略,探索不同的阳性判定标准,寻找与临床诊断更为一致的评价方法[3]。通过这一研究,期望为临床提供一个新型的、快速且精确的辅助工具,以便更有效地诊断和管理心源性肺水肿患者。
1 资料与方法
1.1 一般资料
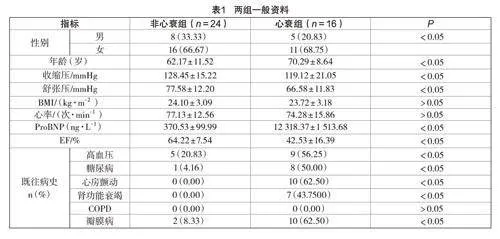
在2023年2月至2024年2月期间,对40名年龄≥18岁、于上海市第一人民医院蚌埠医院进行肺超声检查的患者进行研究,以期对心源性肺水肿进行确诊。两组一般资料对比详细数据见表1。
1.2 方法
采用飞利浦e p i c 5,配备凸面探头(操作频率介于2~5 MH z)和线阵探头(频率范围在6 ~9MHz)。为保证检测结果的精确度和可信度,对超声设备进行专门的预设调整,设定单一焦点,并将其置于与胸膜线平行或接近的水平,同时关闭空间复合成像功能,并适度提升远场增益,以优化图像的分辨率和深度感。肺超声检测由一位资深超声医师执行。在检测过程中,采用横向扫描(使用线阵探头)来仔细观察胸膜线的连贯性和清晰度,并结合纵向扫描(使用凸面探头)来辨识和评价B线的数量和分布。这种结合横向和纵向扫描的综合策略,旨在提供关于肺水肿评估的全面和精确的结果。
1.3 观察指标
在本研究中,为超声诊断心源性肺水肿采用明确的阳性判定准则来确定肺水肿的存在。将一个肺水肿阳性点定义为在单一扫查位置中发现至少三条B线,或者在该位置存在胸腔积液(完全由液体组成,无气体,相当于十条B线),同时胸膜保持正常形态(即薄而平滑,厚度不超过3毫米)。
根据阳性点的位置和数量,制定三条判定准则,以辅助心源性肺水肿的诊断:(1)准则一,要求在至少两个不同扫查位置检测到阳性点;(2)准则二,要求有三个不同扫查位置出现阳性;(3)准则三,最为严格,要求每一侧肺至少在一个扫查位置,呈现阳性点。
心源性肺水肿的最终确诊依赖于临床医生的综合评估,即患者病历中记录的最后诊断,这一诊断将作为评估超声诊断准确性的参照标准。
1.4 统计学方法
将数据纳入SPSS 26.0系统软件中进行计算,P﹤0.05,表明对比差异有统计学意义。
2 结 果
2.1 肺超声阳性标准诊断心源性肺水肿的效能对比
3种肺超声阳性标准诊断心源性肺水肿的效能对比情况见表2。
2.2 临床诊断一致性
在评估心源性肺水肿的诊断中,对比了三种不同的肺超声阳性标准与临床确诊的一致性。其统计学检验的P 值均小于0.05,表明它们与临床确诊结果具有高度的吻合度。其中,标准2在诊断一致性方面Kappa值高达0.877,表明其诊断结果与临床确诊结果具有极强的相关性。标准1和标准3在诊断一致性上稍显逊色,但Kappa值也分别达到了0.783和0.727。
3 讨 论
心源性肺水肿是一种临床上紧急且情况严重的病症,其快速诊断和及时治疗对于防止病情迅速恶化、避免心肺功能衰竭和保护患者生命至关重要。研究表明,心源性肺水肿的住院患者总体死亡率高达3.9%,而在65岁及以上人群中,这一比例可上升至约15%[4]。因此,早期诊断和治疗对改善患者症状、减少住院时间,以及提升预后至关重要。在心源性肺水肿的临床诊断中,准确性与速度的提高一直是临床医生亟待解决的问题。最新的一项多中心前瞻性研究显示,肺超声技术在心源性肺水肿的诊断中具有显著的优越性。这项技术能够有效区分、评估肺水肿,已在医学领域内得到了越来越多的认可。研究表明,肺超声在心源性肺水肿的诊断中不仅具有高灵敏度,其特异性也足以与传统的X射线检查相媲美。这一研究成果为临床诊断提供了全新的、更为便捷的方法。未来,在心源性肺水肿的早期诊断中,肺超声技术将扮演关键角色。
肺超声技术在提高诊断准确性的同时,显著减少了诊断所需的时间,从而为患者赢得了宝贵的治疗窗口。在心源性肺水肿的超声检查中,常见的表现是双肺出现广泛的弥漫性B线增加。这些B线的数量和分布范围成为评估肺水肿严重程度和血管外肺水含量的关键指标。实践中采用了一种基于4点法的肺超声诊断程序,来识别院前心源性肺水肿,并设定了一个明确的阳性标准:双侧肺,至少有一个阳性点,即B线数量,达到或超过3条[5]。这种定量的、系统化的诊断策略不仅增强了肺超声在心源性肺水肿诊断中的实用性,也提高了其诊断的可靠性。尽管肺超声在诊断心源性肺水肿方面,具有较高的敏感性和特异性,但其主要依赖B线作为诊断标志,有时会使其在区分心源性与非心源性肺水肿时面临挑战[6]。然而,进一步地研究揭示了一种特殊的胸膜线模式,这种模式在心源性肺水肿患者中保持规整、细小且能够自由滑动,与非心源性肺水肿患者出现的胸膜增厚、断裂或胸膜下实变等异常形态有显著区别[7]。这些异常可能与胸膜下结构的混乱和炎症反应有关。为增强诊断能力,本研究不仅综合考虑了胸膜线的特点,还采用了更精细的6点扫描法,以更准确地识别、评估肺水肿的原因和程度。值得注意的是,心源性肺水肿虽通常为双侧性,但大约2.1%的病例表现为单侧肺水肿。这一现象在先前研究中并未得到充分关注。为探究这一领域,本研究制定了三种肺超声阳性标准,特别是标准1和标准2,放宽了诊断的严格度,接受任意两个或三个点出现阳性信号,大幅减少了单侧肺水肿的误漏诊概率,并显著提高了诊断的整体准确率。特别是标准2,在实际操作中与临床诊断的符合度非常高,为心源性肺水肿的精确诊断提供了显著的支持。
总体而言,本研究在深入分析胸膜线特征和单侧肺水肿的可能性后,提出了三种肺超声诊断标准,这些标准在心源性肺水肿的诊断中均表现出较高的有效性和准确性。特别是标准中“任意一侧,出现至少三个阳性点”的条款,与临床诊断结果具有显著的一致性,为医疗干预提供了更为快速和精确的辅助手段。未来的研究中,应当增加样本量,以便更全面地评估这些肺超声标准的实用性和临床应用价值。
参考文献
[1]赵浩天,李丽,赵鹤龄,等.心肺超声在成人急性呼吸困难中的应用:心源性肺水肿与肺炎的鉴别诊断模型构建[J].中华超声影像学杂志,2023,32(3):242-249.
[2]孙颖新,周红,吴波.床旁肺超声联合TNF-α、pro-BNP用于鉴别ALI/ARDS和ACPE的应用价值研究[J].贵州医药,2022,46(12):1858-1859+1862.
[3]顾明,田加坤,赵亚男,等.ECMO联合IABP治疗心源性休克过程中膜肺水肿导致低氧血症1例报告及文献复习[J].吉林大学学报(医学版),2022,48(6):1599-1604.
[4]高嵩,吴丁烨,高飞,等.多配体聚糖-1检测联合肺部超声评估ARDS患者血管外肺水的程度[J].中华危重病急救医学,2021,33(8):990-993.
[5]潘鑫,赵炳联,陈倩.肺部超声检查参数联合血清N末端脑钠肽前体对急性呼吸窘迫综合征患者肺水肿程度的预测价值[J].实用心脑肺血管病杂志,2024,32(1):76-79.
[6]杨菲菲,王秋霜,冯国强,等.肺部超声与脉搏指示连续心排血量监测评价急性心力衰竭患者肺水肿程度[J].中国医学影像技术,2021,37(5):684-688.
[7]燕亚茹,赵浩天,何佳鹏,等.肺超声及右心室肺动脉耦联指标联合生物标志物对早期肺炎进展为感染性休克的价值[J].中国超声医学杂志,2023,39(9):999-1002.
作者简介
胡晓露,本科,住院医师,研究方向为肌骨超声、男科超声。
(责任编辑:刘宪银)

