脊柱外科患者术后感染特点及危险因素分析
【摘要】目的 分析脊柱外科患者术后感染的特点及危险因素,进而为早期制定个体化干预方案提供参考。方法 回顾性分析2023年1月至12月内蒙古医科大学第二附属医院5 713例脊柱外科术后患者的临床资料,根据住院期间感染情况将其纳入感染组(59例)、未感染组(5 654例)。统计所有患者临床资料,分析脊柱外科患者术后感染的部位,并进行单因素与多因素Logistic回归分析,筛选影响脊柱外科患者术后感染的影响因素。结果 59例术后感染患者中,手术部位感染30例(50.85%)、泌尿系统感染11例(18.64%)、血液系统感染10例(16.95%)、呼吸系统感染7例(11.86%)、皮肤软组织感染1例(1.69%),其中手术部位感染率最高,其次是泌尿系统感染。与未感染组比,感染组中年龄≥60岁、合并糖尿病、手术时间≥3 h、术中失血量≥1 000 mL的患者占比及术后1 d血清降钙素原水平均较高;多因素Logistic回归分析结果显示,影响脊柱外科术后感染的独立危险因素有年龄≥60岁、合并糖尿病、手术时间≥3 h、术中失血量≥1 000 mL(OR=2.038、2.239、2.104、2.119,均P<0.05)。结论 脊柱外科患者术后感染部位以手术部位、泌尿系统为主,且影响脊柱外科术后感染的危险因素有年龄≥60岁、合并糖尿病、手术时间≥3 h、术中失血量≥1 000 mL,临床可据此制定防控措施,预防术后感染的发生,进而改善患者预后。
【关键词】脊柱外科 ; 感染 ; 危险因素
【中图分类号】R619 【文献标识码】A 【文章编号】2096-3718.2024.17.0112.03
DOI:10.3969/j.issn.2096-3718.2024.17.036
近年来,随着医疗技术的进步,临床上多数脊柱疾病患者可通过外科手术取得良好的治疗效果,进而显著改善其生活质量,但由于外科手术创面大、手术操作时间长,且多需植入外源固定物,从而导致患者术后发生感染的风险较高。有相关研究表明,脊柱外科患者术后感染发生率较高,不仅会延长患者住院时间,不利于伤口愈合,甚至还可能导致二次手术,从而增加治疗和预后康复的难度,对患者身体健康、生活质量造成严重影响[1]。脊柱外科术后感染可涉及多个环节,因此临床针对此类患者进行特点分析及早期风险识别,并及时予以相应的防控措施,在降低术后感染风险、改善患者临床预后中意义重大。目前,临床上有研究表明,脊柱外科术后感染部位主要有切口感染、呼吸道等,且影响感染的危险因素可能有年龄、手术时间等[2-3],但由于研究对象个体差异、研究方法不同等,使得脊柱外科术后感染特点及危险因素结论尚未完全统一,故还需进一步探讨。基于此,本研究通过选取脊柱外科术后患者5 713例作为研究对象,旨在分析出此类患者感染的临床特点及危险因素,现将结果整理报道如下。
1 资料与方法
1.1 一般资料 回顾性分析2023年1月至12月内蒙古医科大学第二附属医院5 713例脊柱外科术后患者的临床资料,根据住院期间感染情况将其纳入感染组(59例)、未感染组(5 654例)。诊断标准:脊柱外科术后患者依据《脊柱外科诊断与治疗原则指南》 [4]中的相关诊断标准。纳入标准:⑴符合上述诊断标准,且经临床相关检查确诊;⑵行脊柱外科手术;⑶临床资料齐全。排除标准:⑴术前接受抗菌药物和激素治疗;⑵既往有脊柱感染性疾病史;⑶妊娠或哺乳期女性;⑷严重器官功能(肝、肾等)不全,自身患有免疫性疾病、凝血功能异常、恶性肿瘤。研究设计符合《赫尔辛基宣言》中的相关要求。
1.2 研究方法 通过院内电子病历系统收集所有患者的临床相关资料,包括感染部位、年龄(≥60岁、<60岁)、性别(男、女)、手术部位(颈椎、腰椎、胸椎、其他)、合并糖尿病(是、否)、手术时间(≥3 h、<3 h)、术中失血量(≥1 000 mL、<1 000 mL)、二次手术(是、否)、入路(前路、后路)、术前住院时间、术后1 d血清降钙素原水平等指标。术后1 d,取患者空腹静脉血3 mL,以3 000 r/min离心10 min分离取得上层血清,以全自动生化分析仪(深圳迈瑞生物医疗电子股份有限公司,型号:BS-2000M)检测血清降钙素原水平。
1.3 分组方法 依据相关要求,收集术后感染患者各项标本(伤口分泌物、尿液、血液、痰液、引流液等)。感染依据《医院感染诊断标准(试行)》 [5]中的相关判定标准,将患者分为感染组(59例)、未感染组(5 654例)。
1.4 观察指标 ⑴分析脊柱外科患者术后感染的部位,主要包括手术部位、泌尿系统、血液系统、呼吸系统、皮肤软组织等。⑵影响脊柱外科术后感染的单因素分析。⑶影响脊柱外科术后感染的多因素Logistic回归分析。将单因素分析中差异有统计学意义的变量作为自变量,脊柱外科术后是否感染作为因变量,纳入多因素Logistic回归分析,筛选出脊柱外科术后感染的影响因素。
1.5 统计学方法 使用SPSS 26.0统计学软件进行数据分析,计数资料以[例(%)]表示,采用χ2检验;计量资料经S-W法检验证实符合正态分布,用( x ±s)表示,组间比较采用独立样本t检验。通过多因素Logistic回归分析法分析影响脊柱外科术后感染的危险因素。P<0.05表示差异有统计学意义。
2 结果
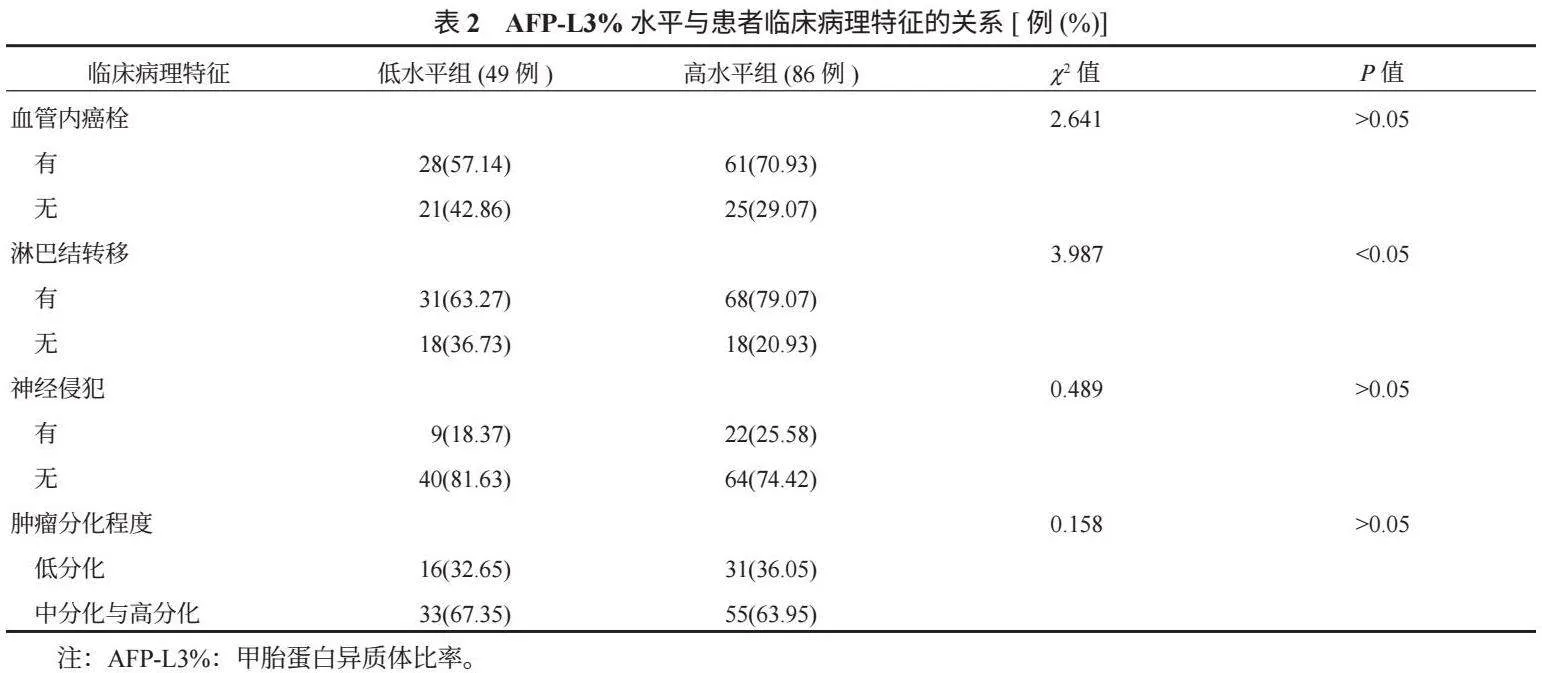
2.1 分析脊柱外科术后感染患者感染部位 59例术后感染患者中,手术部位感染30例(50.85%)、泌尿系统感染11例(18.64%)、血液系统感染10例(16.95%)、呼吸系统感染7例(11.86%)、皮肤软组织感染1例(1.69%),其中手术部位感染率最高,其次是泌尿系统感染。
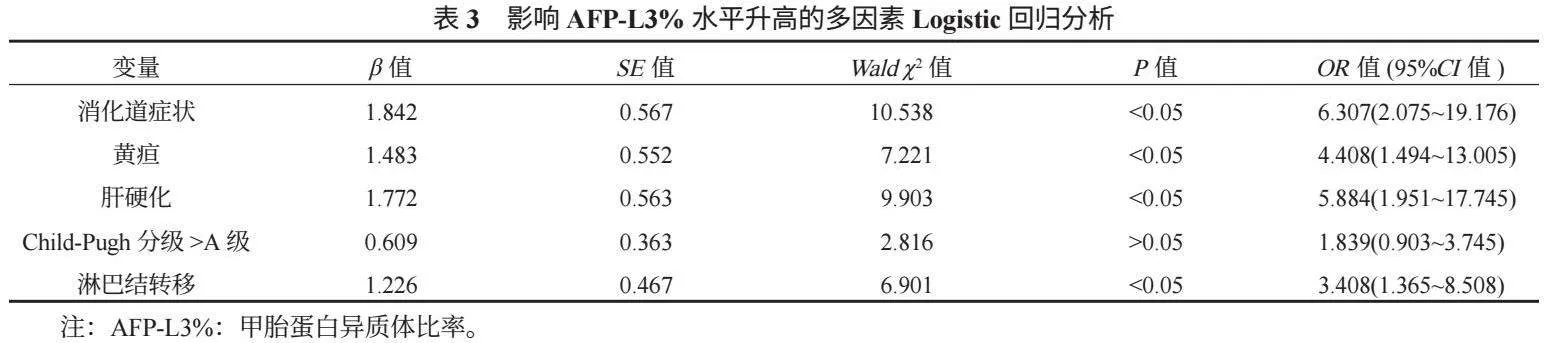
2.2 影响脊柱外科术后感染的单因素分析 与未感染组比,感染组中年龄≥60岁、合并糖尿病、手术时间≥3 h、术中失血量≥1 000 mL的患者占比及术后1 d血清降钙素原水平均较高,差异均有统计学意义(均P<0.05),见表1。
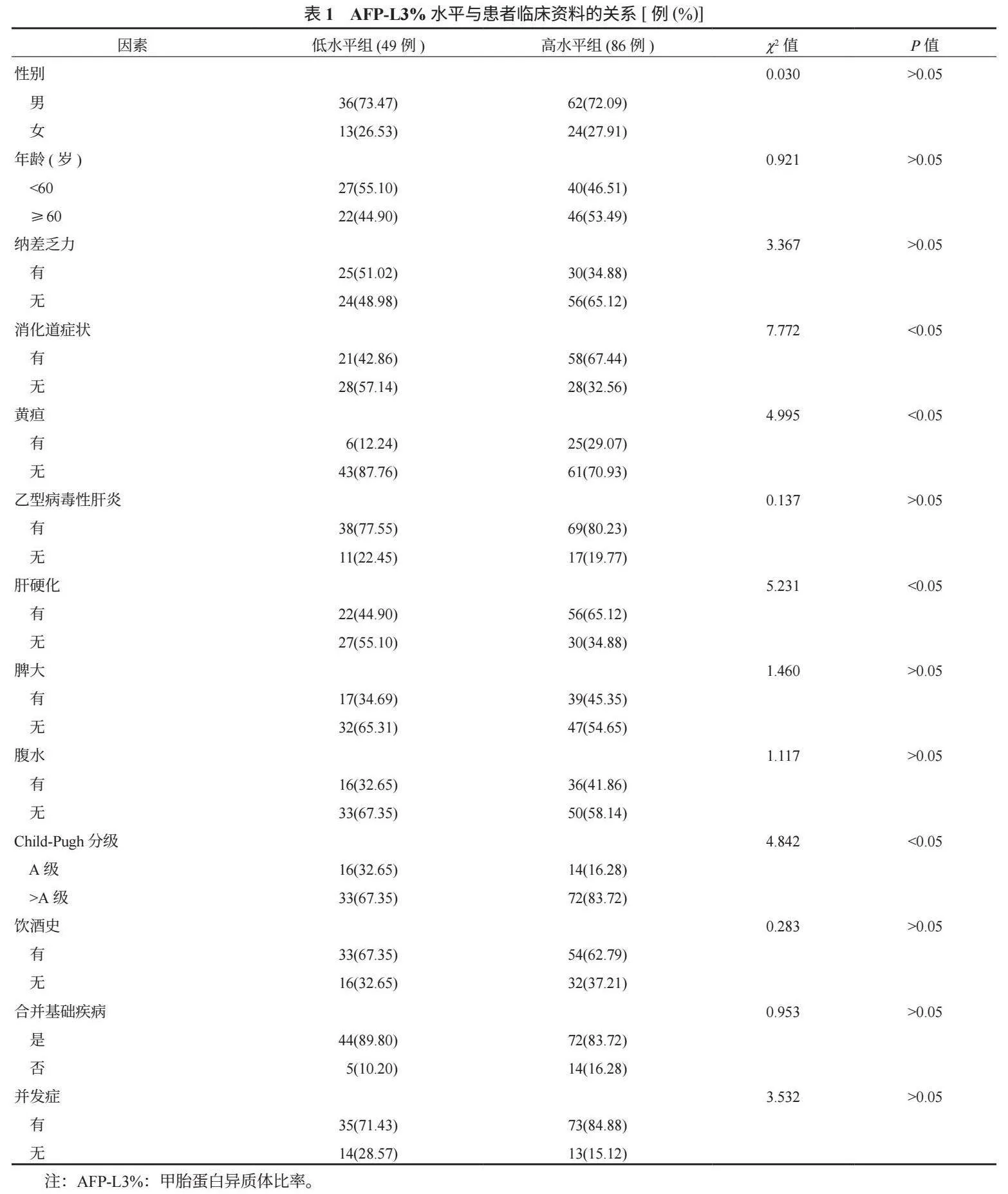
2.3 影响脊柱外科术后感染的多因素Logistic回归分析 将单因素分析中差异有统计学意义的变量作为自变量,脊柱外科术后是否感染作为因变量,具体赋值见表2;纳入多因素Logistic回归分析,结果显示,影响脊柱外科术后感染的危险因素有年龄≥60岁、合并糖尿病、手术时间≥3 h、术中失血量≥1 000 mL,效应值均有统计学意义(OR=2.038、2.239、2.104、2.119,均P<0.05),见表3。
3 讨论
脊柱外科手术常用于治疗各种骨科疾病(包括颈椎、胸椎、腰椎等),效果显著,但由于手术部位的特殊性,该类患者术后住院时间较长,从而易增加感染风险。有相关研究表明,脊柱外科术后感染可能会导致患者出现慢性疼痛和畸形,不利于预后恢复[6]。因此临床及时准确识别脊柱外科术后感染的特点及危险因素,对患者开展针对性的防控措施具有重要的指导意义。
本研究结果中,59例术后感染患者中,手术部位感染30例(50.85%)、泌尿系统感染11例(18.64%)、血液系统感染10例(16.95%)、呼吸系统感染7例(11.86%)、皮肤软组织感染1例(1.69%),这表明脊柱外科患者术后感染部位以手术部位、泌尿系统为主。分析其原因可能为,脊柱外科手术在开展时用时较长,且可能会内置材料(如内固定、明胶海绵等),从而易增加手术部位感染风险;同时,脊柱外科患者术后需长期卧床,会导致尿液滞留在膀胱内,加之缺乏适度活动量,个体免疫低下,从而易造成病菌在泌尿道滋生,继而增加发生泌尿系统感染的可能性[7-8]。临床工作中应当重视手术部位的护理,以及泌尿系统感染的预防,如完善术前检查,纠正术前存在可能影响术后感染发生的危险因素;同时规范手术和术中操作,提高手术技巧,加强术后护理,避免术后手术部位感染,缩短术后卧床时间,进而降低泌尿系统感染率。
本研究多因素Logistic回归分析结果显示,影响脊柱外科术后感染的危险因素有年龄≥60岁、合并糖尿病、手术时间≥3 h、术中失血量≥1 000 mL。分析其原因可能为,随着年龄的增加,患者身体机能会逐渐退化,自身免疫抵抗力下降,从而导致手术耐受力较差,术后自我修复慢,继而以增加病原菌入侵感染风险[9]。糖尿病会导致微血管病变,以减少组织局部血供,造成缺血、缺氧,进而不利于伤口愈合,增加感染风险[10]。随着手术时间的延长,术野、医疗器械在空气中暴露的时间也随之延长,进而使得患者遭受空气中细菌感染的可能性增大[11]。术中失血量增多易导致术野不清,增加手术、止血难度,进而提高术后感染的发生率。此外,本研究虽未得出术后1 d血清降钙素原水平是影响脊柱外科术后感染的独立危险因素,但降钙素原含量对细菌感染诊断具有较高的特异性,其水平升高表明机体感染程度越严重,同时降钙素原还可参与机体的炎症反应,以导致感染病情加剧,进而形成恶性循环,不利于患者病情恢复[12]。
基于上述因素,临床可采取以下针对性措施:针对年龄大的患者,可予以强化健康教育,以提高其对脊柱外科术后感染的认知水平,并提供合理饮食、适当运动等指导,进而改善患者的身体机能,减少感染发生。针对糖尿病患者应予以血糖控制,如控制饮食、训练、降糖药物等,进而降低术后感染发生率。加强环境清洁、消毒,术前做好患者皮肤清洁消毒工作,同时落实医护人员手卫生和无菌操作,进而减少脊柱外科术后感染风险;加强对护理人员操作技能的培训,强化其无菌理念,进而有助于提高手术质量,缩短手术时间,减少出血量;针对手术时间长、失血量多的患者,可加强予以抗感染处理,进而有助于促进患者术后恢复。此外,还可定期检测患者血清降钙素原水平状况,以早期诊断患者感染状态,及时予以抗感染处理,进而有助于控制感染病情促进患者康复。
综上,脊柱外科患者术后感染部位以手术部位、泌尿系统为主,且影响脊柱外科术后感染的危险因素有年龄≥60岁、合并糖尿病、手术时间≥3 h、术中失血量 ≥ 1 000 mL,临床可据此制定预防措施进而改善患者预后。但本研究为回顾性研究,且为单中心研究,样本来源较单一,结果可能受影响,以无法保证全部信息的准确性与可信度,故脊柱外科术后感染的特点及危险因素仍有待进一步研究进行验证。
参考文献
周迎锋, 张超, 马超, 等. 脊柱手术住院患者术后院内感染特点及影响因素分析[J]. 中国病原生物学杂志, 2020, 15(1): 103-106.
徐彩娃, 孙永宁. 脊柱术后手术部位感染病原菌分布及危险因素调查[J]. 中国卫生检验杂志, 2023, 33(23): 2917-2921.
卞建, 徐燕. 脊柱外科术后感染相关因素分析[J]. 中国病原生物学杂志, 2020, 15(12): 1469-1472, 1479.
王达义, 常巍.脊 柱外科诊断与治疗原则指南[M]. 上海: 第二军医大学出版社, 2013: 78-79.
中华人民共和国卫生部. 医院感染诊断标准(试行)[J]. 现代实用医学, 2003, 15(7): 460-465.
郑礼鹏, 何沛峰, 周庆忠, 等. 脊柱外科手术后切口感染患者血清中miR-182和miR-199b表达及意义[J]. 中国病原生物学杂志, 2023, 18(11): 1346-1349.
马维理, 陈国奋, 熊亮, 等. 脊柱术后感染危险因素及与PCT、Presepsin、ESR水平[J]. 中华医院感染学杂志, 2020, 30(23): 3655-3658.
卢庆弘, 蒙法科. 脊柱术后切口感染患者血清炎症因子的表达及病原菌分布[J]. 颈腰痛杂志, 2020, 41(1): 122-123.
南玲, 刘丁. 脊柱外科手术患者医院感染特征及危险因素分析[J]. 中国骨与关节杂志, 2020, 9(7): 550-554.
张丹梅, 袁丽, 朱琪. 脊柱术后医院感染特征及影响因素分析[J]. 宁夏医科大学学报, 2022, 44(11): 1134-1139.
曾国华, 陈荣春, 吴琼, 等. 中老年脊柱手术病人血清降钙素原,红细胞沉降率水平与术后感染的关系[J]. 护理研究, 2022, 36(22): 4025-4029.
冯利君, 张允帅, 王宸, 等. 脊柱侧凸融合术手术部位感染的危险因素及血清PCT、CRP检测的预测价值[J]. 安徽医药, 2021, 25(7): 1419-1423.
作者简介:王芳,大学本科,主治医师,研究方向:骨科院感及预防。

