纤维蛋白原与白蛋白比值、纤维蛋白原与前白蛋白比值、淋巴结转移率对Ⅲ期结直肠癌根治术患者预后的预测价值


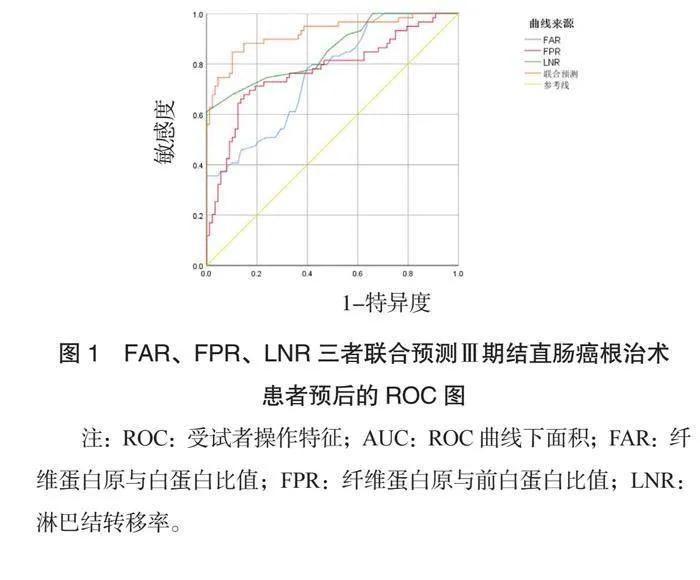
【摘要】目的 探讨纤维蛋白原与白蛋白比值(FAR)、纤维蛋白原与前白蛋白比值(FPR)、淋巴结转移率(LNR)三者联合对Ⅲ期结直肠癌根治术患者预后的预测价值,为临床治疗提供参考。方法 选取2019年1月至2022年1月兰陵县人民医院收治的147例行Ⅲ期结直肠癌术的患者为研究对象,进行回顾性分析。根据术后有无复发分为复发组(59例)和未复发组(88例),采用多因素Logistic回归模型分析影响Ⅲ期结直肠癌根治术患者术后复发的独立危险因素,绘制受试者操作特征(ROC)曲线分析FAR、FPR、LNR三者联合预测Ⅲ期结直肠癌根治术患者预后的价值。结果 两组患者年龄、性别、肿瘤直径、神经和(或)脉管侵犯、肿瘤T分期、肿瘤N分期比较,差异均无统计学意义(均P>0.05);复发组患者合并肠梗阻、肿瘤低分化、FAR>0.073、FPR>0.10、LNR>0.285占比均高于未复发组(均P<0.05)。多因素Logistic分析结果显示:合并肠梗阻、肿瘤低分化、FAR>0.073、FPR>0.10、LNR>0.285是影响Ⅲ期结直肠癌根治术患者术后复发的独立危险因素(均P<0.05)。ROC曲线分析结果显示,FAR、FPR、LNR三者联合预测Ⅲ期结直肠癌根治术患者预后的AUC值为0.897,敏感度为85.30%,特异度为89.40%,均高于各项单一检测。结论 合并肠梗阻、肿瘤低分化、FAR>0.073、FPR>0.10、LNR>0.285是影响Ⅲ期结直肠癌根治术患者术后复发的独立危险因素,FAR、FPR、LNR三者联合预测Ⅲ期结直肠癌根治术预后具有较高的应用价值。
【关键词】纤维蛋白原与白蛋白比值;纤维蛋白原与前白蛋白比值;淋巴结转移率;结直肠癌
【中图分类号】R735.3 【文献标识码】A 【文章编号】2096-2665.2024.12.0028.04
DOI:10.3969/j.issn.2096-2665.2024.012.010
结直肠癌是中国常见的恶性肿瘤,其发病率和死亡率呈逐年升高趋势,严重影响患者身体健康[1]。该疾病发展速度较快,恶性程度较高,多数患者确诊时已处于中晚期。目前,手术切除已成为结直肠癌治疗的主要途径,但多数患者术后两年内会复发。术后的复发和转移是影响结直肠癌患者预后的主要原因,因此,寻找能够预测结直肠癌患者预后的有效指标十分重要。既往研究表明,与肿瘤相关的炎症细胞可直接或间接地促进癌细胞生成或转移[2]。纤维蛋白原与白蛋白比值(FAR)、纤维蛋白原与前白蛋白比值(FPR)是反映机体凝血功能、炎症反应和营养水平的生物标志物,也是影响宫颈癌、肝癌和非小细胞肺癌患者生存的独立危险因素,可能与结直肠癌患者的预后相关[3-5]。淋巴结转移率(LNR)作为直接反映肿瘤扩散和病理特点的指标,在评定肿瘤严重程度和预测患者预后方面具有重要意义[6]。基于此,本研究选取2019年1月至2022年1月兰陵县人民医院收治的147例行Ⅲ期结直肠癌术的患者为研究对象,分析FAR、 FPR、 LNR三者联合对Ⅲ期结直肠癌根治术患者预后的预测价值,现报道如下。
1 资料与方法
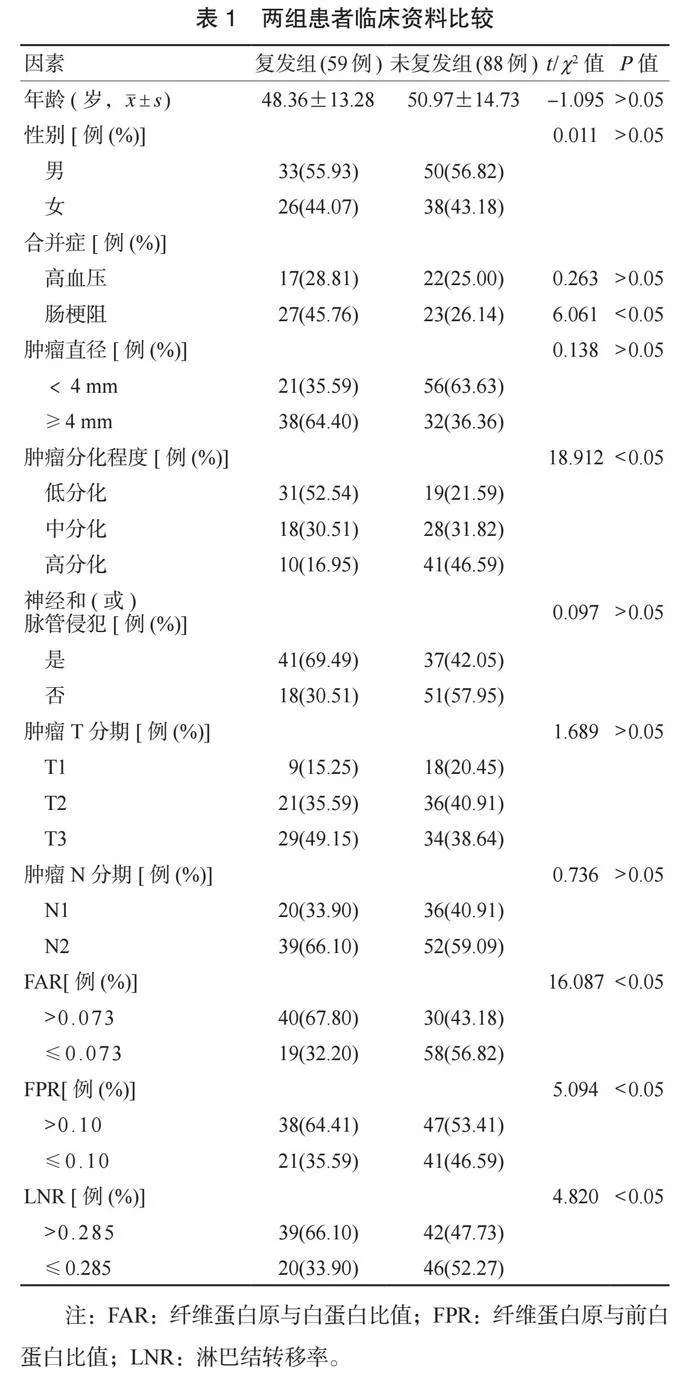
1.1 一般资料 选取2019年1月至2022年1月兰陵县人民医院收治的147例行Ⅲ期结直肠癌术的患者为研究对象,进行回顾性分析。根据术后1年有无复发分为复发组(59例)和未复发组(88例),两组患者一般资料
见表1。本研究经兰陵县人民医院医学伦理委员会批准。纳入标准:⑴符合《中国结直肠癌诊疗规范(2017年版)》中结直肠癌的诊断标准[7],且病理分期为Ⅲ期、未发生远端转移;⑵结直肠原发肿瘤;⑶均行结直肠癌根治术;⑷临床资料完整;⑸无精神障碍者。排除标准:⑴既往存在手术史和(或)化疗史;⑵合并其他癌症者;⑶合并严重基础疾病者;⑷合并心、肝、肾等重要脏器功能障碍者;⑸术后发生严重并发症者;⑹术后化疗药物过敏者;⑺妊娠或哺乳期女性。
1.2 手术方法 腹腔镜下结直肠癌根治术:患者取平卧位(后续根据手术要求摆放合适体位),进行气管全身麻醉后,常规消毒铺巾。于脐下作一1~2 cm切口,置入Trocar,建立CO2气腹。后置入腹腔镜,切除癌肿病灶切除后进行肠端吻合,术毕。
患者出院后第1年,每隔2~3个月进行1次肿瘤标志物检测、胸部X线平片检查、腹部CT或MRI检查,以明确复发或转移情况。术后1年进行结肠镜检查,每3个月进行1次电话随访或门诊随访,共随访1年。
1.3 观察指标 ⑴比较两组患者临床资料,包括年龄、性别、合并症(高血压、肠梗阻)、肿瘤直径、肿瘤分化程度、神经和(或)脉管侵犯、肿瘤T分期、肿瘤N分期、 FAR、 FPR、 LNR。⑵分析影响结直肠癌根治术患者术后复发的独立危险因素。⑶绘制受试者操作特征(ROC)曲线分析FAR、 FPR、 LNR三者联合预测Ⅲ期结直肠癌根治术患者预后的价值。
1.4 统计学分析 采用SPSS 26.0统计学软件分析数据。计量资料以(x)表示,采用t检验;计数资料以
[例(%)]表示,采用χ2检验;采用多因素Logistic回归模型分析危险因素;预测价值采用ROC分析。以P﹤0.05为差异有统计学意义。
2 结果
2.1 两组患者临床资料比较 根据患者术后复发结果,分为复发组(59例)和未复发组(88例)。单因素分析结果显示:两组患者年龄、性别、合并高血压、肿瘤直径、神经和(或)脉管侵犯、肿瘤T分期、肿瘤N分期比较,差异均无统计学意义(均P﹥0.05);复发组患者合并肠梗阻、肿瘤低分化程度、 FAR>0.073、 FPR>0.10、 LNR >0.285占比均高于未复发组,差异均有统计学意义(均P﹤0.05),见表1。
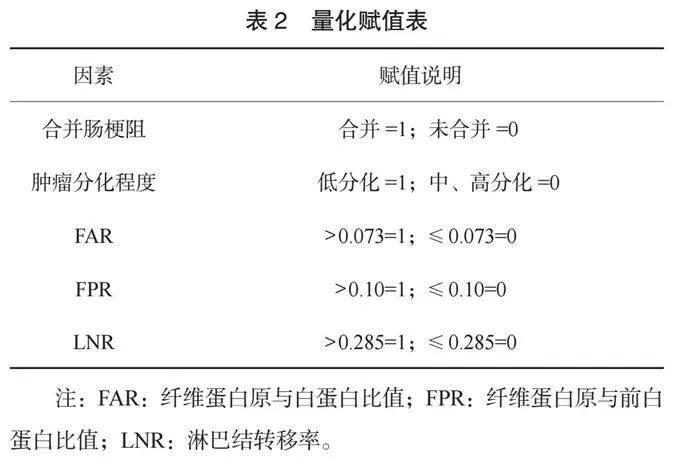
2.2 影响结直肠癌根治术患者术后复发的多因素Logistic分析 以单因素分析中差异有统计学意义的因素为自变量,以Ⅲ期结直肠癌根治术后是否复发为因变量(1=复发,0=未复发),进行量化赋值,纳入多因素Logistic回归分析模型,见表2。多因素Logistic回归分析结果显示:合并肠梗阻、肿瘤低分化程度、 FAR>0.073、
FPR>0.10、 LNR >0.285是影响Ⅲ期结直肠癌根治术患者预后的独立危险因素(均P﹤0.05),见表3。
2.3 FAR、FPR、LNR三者联合预测Ⅲ期结直肠癌根治术患者预后的ROC价值分析 ROC曲线分析结果显示: FAR、FPR、 LNR三者联合预测Ⅲ期结直肠癌根治术患者预后的AUC值为0.897,敏感度为85.30,特异度为89.40,均高于各项单一检测,见表4、图1。
3 讨论
由于结直肠癌早期临床症状无特异性,患者确诊时多已进展至中晚期[8]。手术切除原发肿瘤和邻近淋巴结是目前治疗结直肠癌的主要手段,术后结合放化疗,可提高Ⅲ期结直肠癌患者的生存率,但患者仍存在复发转移的风险。有研究显示,Ⅰ、Ⅱ期结直肠癌患者术后5年生存率为60%~80%,而Ⅲ、Ⅳ期的患者5年生存率仅为10%~35%[9]。因此,及时识别出具有复发倾向和预后情况较差的有效指标对改善Ⅲ期结直肠癌患者预后十分重要。
本研究结果显示,合并肠梗阻、肿瘤低分化程度、
FAR>0.073、FPR>0.10、LNR>0.285是影响Ⅲ期结直肠癌根治术患者预后的独立危险因素。分析原因如下:⑴胃肠道肿瘤发生梗阻时会导致患者吸收机体所需微量元素障碍,进而出现营养不良,导致预后不佳[10]。⑵癌细胞的分化程度越低,其形态和功能与正常细胞的差异就越大,难以被机体识别和控制;低分化癌细胞具有较强的增殖能力和侵袭能力,更容易突破原发部位的限制,向周围组织和器官扩散,患者预后更易复发。⑶FIB是一种由肝脏产生的多功能蛋白质,不仅是血液凝固系统的重要组成部分,还可调控炎症反应[11]。在肿瘤微环境中,FIB与血小板结合,在肿瘤细胞表面形成保护层,可使肿瘤细胞避免免疫系统的攻击,还可通过与炎症细胞结合,调控肿瘤的炎症微环境,加快癌细胞的增殖、扩散和附着,促进新血管的形成,抑制癌细胞的程序性死亡[12]。Ⅲ期结直肠癌患者通常会出现不同程度的营养不良,白蛋白(ALB)水平下降会使患者整体健康状况进一步恶化,引起低蛋白血症[13]。Qun等[14]研究发现,低前白蛋白(PA)是影响患者术后生存的独立危险因素。⑷肿瘤的增殖和转移依赖于宿主细胞的营养支持,营养不良会增加术后并发症发生的概率,延长术后恢复期,对患者预后产生不良影响。因此,FAR、FPR能较好地反映结直肠癌患者凝血功能、炎症反应和营养状态。⑸肿瘤N分期是根据转移淋巴结的数量确定的,但实际检测淋巴结数量受多种因素影响,术后病理检查无法完全反映术前淋巴结状况,无法进行准确分期。LNR是阳性淋巴结数与淋巴结总数之商,根据此数据可准确进行分期,进而影响预后。
本研究结果显示,FAR、FPR、LNR预测Ⅲ期结直肠癌根治术患者预后的AUC、敏感度、特异度均高于各项单独预测,提示FAR、FPR、LNR对Ⅲ期结直肠癌根治术患者预后具有较高的预测价值。在临床实践中,可通过Ⅲ期结直肠癌根治术患者FAR、FPR、LNR评估患者术后预后情况,及时制订和实施治疗策略。
综上所述,合并肠梗阻、肿瘤低分化程度、FAR>0.073、FPR>0.10、 LNR>0.285是影响Ⅲ期结直肠癌根治术患者预后的独立危险因素, FAR、FPR联合LLR预测Ⅲ期结直肠癌根治术患者的预后具有实用价值。
参考文献
中华医学会肿瘤学分会早诊早治学组.中国结直肠癌早诊早治专家共识(2023版)[J].中华医学杂志, 2023, 103(48): 3896-3908.
MITSUI S, TANAKA Y, DOI T, et al. Prognostic value of preoperative plasma fibrinogen levels in resected stage I non-small cell lung cancer[J]. Thorac Cancer, 2022, 13(10): 1490-1495..
钱樱,阿迪莱·扎克尔,孙玮琳,等.FAR AGR PNI及SⅡ与ⅠA~ⅡA期宫颈癌临床病理特征的关系[J]. 中国肿瘤临床, 2022, 49(2): 82-86.
张杰,孟凡亮.组蛋白脱乙酰基酶4、纤维蛋白原/白蛋白比值在非小细胞肺癌中的诊断及预后价值[J].实用医学杂志, 2023, 39(19): 2495-500.
徐小尚,蔡蓓蓓,章龙珍.纤维蛋白原与前白蛋白比值对肝细胞癌术后预后的预测价值[J].现代肿瘤医学, 2021, 29(18): 3224-3228.
辛磊,宋波,王莉,等.淋巴结转移率和病理学淋巴结分期对胃癌根治术后患者的预后评估[J].中华内分泌外科杂志, 2021, (3): 293-298.
中华人民共和国卫生和计划生育委员会医政医管局,中华医学会肿瘤学分会.中国结直肠癌诊疗规范(2017年版)[J].中华外科杂志, 2018, 56(4): 241-258.
寻鲁宁,王冲,沈成凤,等.1990—2019年中国结直肠癌发病趋势分析及预测模型比较[J].中国肿瘤, 2023, 32(4): 279-286.
ALYABSI M, SABATIN F, RAMADAN M, et al. Colorectal cancer survival among Ministry of National Guard-Health Affairs (MNG-HA) population 2009—2017: Retrospective study [J]. BMC cancer, 2021, 21(1): 954.
苗菲菲,朱晓翠,刘兆玮,等.结肠癌伴肠梗阻患者术后切口感染风险因素剖析及列线图预测模型建立[J].中国病原生物学杂志, 2023, 18(3): 336-341.
P. G-P, J.M. G-A, I.M. V A, et al. Correlation between nutritional ultrasound, vectorial bioimpedance and dynamometry techniques in the morphofunctional assessment of malnutrition in prehabilitation programme patients for colon surgery [J]. Clinical Nutrition ESPEN, 2023, 54: 692-693.
CHEN C, YANLONG L, PENG H, et al. Research progress of preoperative FPR, FAR or AFR in patients with colorectal cancer [J]. Cancer management and research, 2021, 13: 1791-1801.
杨小冬,慕竹青,孟娜娜,等.结直肠癌患者血清CRP/ALB、GDF-15、VEGF、IL-37水平与预后的关联[J].郑州大学学报(医学版), 2023, 58(5): 703-708.
QUN Y H, FAN S, CUI L Y, et al. The value of circulating fibrinogen-to-pre-albumin ratio in predicting survival and benefit from chemotherapy in colorectal cancer [J]. Therapeutic Advances in Medical Oncology, 2021, 13: 17588359211022886.

