是谁在你的肠道装了定时炸弹?


【摘要】大肠息肉是肠癌的重要前兆,其致病因素多样,包括遗传、饮食和炎症等。近年来,大肠癌发病率上升,早期发现并治疗息肉对预防癌变至关重要。结肠镜是诊断大肠息肉的有效手段,能及时发现并切除息肉。通过药物治疗、内镜治疗、手术等综合措施,结合健康生活习惯和积极治疗肠道疾病,可有效降低大肠息肉及肠癌风险。公众应提高防癌意识,定期进行结肠镜检查,关注肠道健康。
【关键词】大肠息肉;大肠癌;致病因素;早期防治
【中图分类号】R57 【文献标识码】A 【文章编号】2096-2665.2024.12.0145.02
DOI:10.3969/j.issn.2096-2665.2024.12.046
近年来,随着我国生活方式和饮食结构的改变,大肠癌发病率总体呈现上升趋势,其发病率和死亡率在我国分别居第2位(29.51/10万)和第4位(14.14/10万)[1],大部分患者在确诊时已经处于中晚期,有的甚至连手术的机会都没有了,可悲可叹。研究表明[2],大肠癌的发生发展大多遵循“息肉-腺瘤-癌”的顺序,这个过程一般需要5~10年的时间,为疾病的早期诊断和临床干预提供了重要时间窗口。所以预防大肠癌,我们需从其前身——大肠息肉开始!
1 什么是大肠息肉?
大肠息肉是指肠黏膜表面上隆起的病变,通俗地讲,是指长在肠管内的“肉疙瘩”。一根肠道里可以长一个至数个不等,甚至整个肠道都是,若某一部位有两个以上的息肉,则称为多发性息肉。
大肠息肉种类主要分为4种,包括腺瘤性息肉、错构性息肉、炎症性息肉、增生性息肉。从临床数据上看,85%~90%的大肠癌都来自腺瘤性息肉[3]。腺瘤性息肉患者肠癌的发生率比一般人群高3~5倍,多发性腺瘤可高出
10倍甚至更多。可见腺瘤列为癌前病变并不是空穴来风,如果不能及时发现,并将其斩草除根,有朝一日,可能演变成可怕的癌症。
2 大肠息肉的致病因素有哪些?
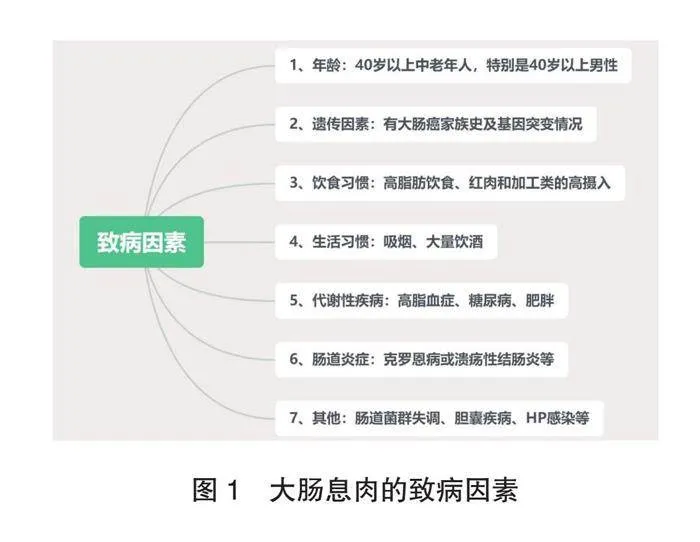
大肠nt9FovBwec5inw6vKqUJB1uQhGARpsHJ85uZ8ICUl00=息肉是一类未确定成分的异常生长组织,其致病因素非常多,可能与以下7点有关(图1),若存在相关情况需当心[4-7]:
图1 大肠息肉的致病因素
3 大肠息肉会有哪些表现?
多数大肠息肉起病隐匿,无任何自觉症状。只有少数患者会出现便秘、腹泻、出血、黏液便等相关症状。当短期内出现腹泻、便秘、黏液便或大便形状和性质的改变(比如大便变细),都应引起高度重视。出血过多或长期慢性失血可有贫血症状(图2)。若出现肠梗阻和肠套叠则可能需要急诊手术。
图2 大肠息肉的临床表现
4 怎么样才能发现大肠息肉?
结肠镜是目前诊断大肠息肉最理想的检查方法,可直接观察到全肠道情况,同时镜下可对病灶进行活检。
我国结直肠癌肿瘤筛查目标人群为40~74岁(图3),建议有以下情况的人群进行肠镜筛查[4-5]:
图3 结直肠癌肿瘤筛查目标人群
5 大肠息肉怎么治疗?
及时发现并处理肠息肉是目前预防肠癌发生的重要措施。处理肠息肉的方法主要包括[4-5,8-9]:
⑴药物治疗:目前阿司匹林等一些药物可能有助于预防息肉新生,但还没有药物可以有效治疗已形成的息肉。
⑵内镜下治疗:这是最常见的治疗方式,具体根据息肉的位置、形态、大小、数量及可能的性质而酌情采用不同的治疗方式,主要包括活检钳钳除术、圈套器切除术、内镜下黏膜切除术、内镜下黏膜下层剥离术等。
⑶手术治疗:对于较大的无法实施内镜下治疗的息肉,或者息肉癌变已经无法进行内镜下根治性治疗,或者息肉需要做肠段切除的患者,则需要进行外科手术治疗。
发现息肉,即使是切除了息肉,肠道内环境没改变,都有复发的可能,所以曾经有结肠息肉病史的患者,都应定期复查。
6 如何向大肠息肉说不?
⑴养成良好的生活习惯:
①合理膳食:避免辛辣刺激、高脂、高糖饮食,少食红肉、加工肉及腌制食品,建议低脂肪饮食,可适当多进食一些富含纤维素的食物,如五谷杂粮和新鲜蔬菜、水果。
②适当运动,控制体重:每天保持适当的体育锻炼,比如慢跑、快走等有氧运动,避免久坐不动。超重、肥胖的人群应该积极减肥,维持正常的体重。
③戒烟限酒:长期吸烟和大量酗酒是肠息肉的危险因素之一,限制酒精摄入和戒烟有助于降低患病风险。
④保持乐观心情:及时调节不良情绪,避免长期精神紧张、焦虑、抑郁等情况,避免精神压力过大。
⑵积极治疗肠道疾病:溃疡性结肠炎、克罗恩病、结肠血吸虫等疾病与大肠息肉的发生密切相关,一定要重视并且积极治疗。
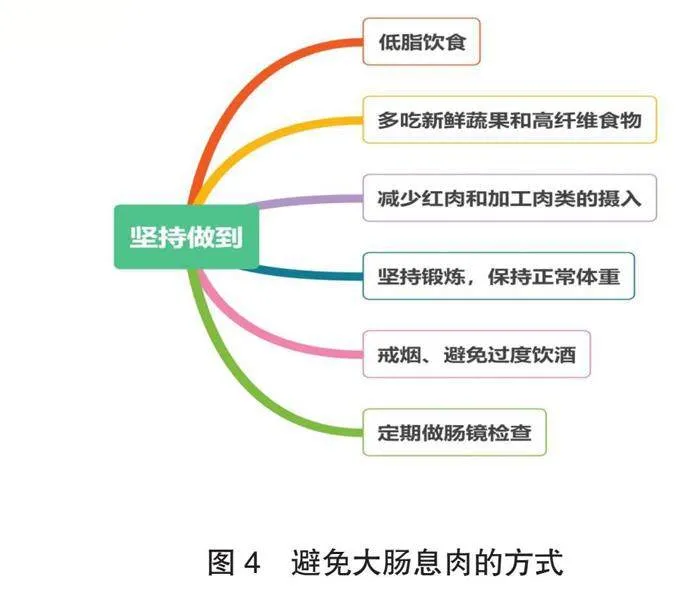
⑶定期筛查检查:年满40岁的人群应定期进行结肠镜检查,以便早期发现和处理潜在的肠息肉。对于有家族史或其他高风险因素的人群,可能需要更早开始筛查[3-5,10](图4)。
图4 避免大肠息肉的方式
参考文献
郑荣寿,孙可欣,张思维,等.2016年中国恶性肿瘤流行情况分析[J].中华肿瘤杂志, 2023, 45(3): 212-220.
DEKKER E, TANIS P J, VLEUGELS JLA, et al. Colorectal cancer [J]. Lancet, 2019, 394(10207): 1467-1480.
中华医学会消化病学分会,中华医学会消化病学分会消化系统肿瘤协作组.中国结直肠肿瘤综合预防共识意见(2021,上海)[J].胃肠病学, 2021, 26(5): 279-311.
国家癌症中心中国结直肠癌筛查与早诊早治指南制定专家组.中国结直肠癌筛查与早诊早治指南(2020,北京)[J].中国肿瘤, 2021, 30(1): 1-28.
中华医学会肿瘤学分会早诊早治学组.中国结直肠癌早诊早治专家共识(2023版)[J].中华医学杂志, 2023, 103(4): 3896-3908.
黄宇,于溯洋,刘雅婷,等.结直肠息肉发生的危险因素研究现状及分析[J].现代消化及介入诊疗, 2022, 27(4): 528-532.
李文洁,商春雨,桑慧,等.结直肠息肉高危因素的研究进展[J].国际消化病杂志, 2020, 40(1): 19-22.
中华医学会消化内镜学分会结直肠学组.中国结直肠癌及癌前病变内镜诊治共识(2023,广州)[J].中华消化内镜杂志, 2023, 40(7): 505-520.
TANAKA S, SAITOH Y, MATSUDA T, et al. Evidence-based clinical practice guidelines for management of colorectal polyps[J]. J Gastroenterol, 2021, 56(4): 323-335.
贺星,唐郡,崔立红,等.综合干预措施预防结肠息肉复发效果分析[J].现代消化及介入诊疗, 2023, 28(3): 223-326.

