门诊森田疗法对产后抑郁初产妇自我效能及睡眠质量的影响
高萍 朱楚玲
摘要 目的:分析门诊森田疗法治疗初产妇产后抑郁(PPD)的效果。方法:选取2022年3月至2023年10月于泉州市妇幼保健院·儿童医院产科门诊就诊的PPD初产妇106例作为研究对象,按照随机数字法随机分为观察组和对照组,每组53例。对照组接受常规心理干预,观察组在常规心理干预基础上接受门诊森田疗法。采用爱丁堡产后抑郁量表(EPDS)与汉密尔顿抑郁量表(HAMD)评估抑郁症状,采用一般自我效能问卷(GSES)评价自我效能,采用匹兹堡睡眠质量指数(PSQI)评价睡眠质量。结果:观察组在8周后EPDS与HAMD评分均低于对照组( P <0.05),观察组有效率为88.7%高于对照组的69.8%( P <0.05)。观察组在8周后GSES高于对照组,PSQI则显著较低( P <0.05)。结论:门诊森田疗法可提升PPD治疗效果,改善患者睡眠质量并提升其自我效能。
关键词 产后抑郁;初产妇;门诊;门诊森田疗法;睡眠质量;自我效能
The Effect of Outpatient Morita Therapy on Self-efficacy and Sleep Quality of Primiparous Women with Postpartum Depression GAO Ping,ZHU Chuling
(Quanzhou Maternal and Child Health Hospital and Children′s Hospital,Quanzhou 362000,China)
Abstract Objective: To know the effect of outpatient Morita therapy on postpartum depression(PPD) in primiparous women. Methods: A total of 106 primiparous women with PPD were enrolled and randomly divided into a study group( n =53) and a control group( n =53).The control group received conventional psychological intervention,while the study group received outpatient Morita therapy.The Edinburgh Postnatal Depression(EPDS) and Hamilton Depression Scale(HAMD) were used to evaluate depressive symptoms,the general self-efficacy scale(GSES) was used to evaluate self-efficacy,and the Pittsburgh Sleep Quality Index(PSQI) was used to assess sleep quality. Results: After eight weeks,the EPDS and HAMD scores of the study group were lower than those of the control group( P <0.05),and the effective rate of the study group was higher than that of the control group(88.7% vs.69.8%, P <0.05).After eight weeks,the GSES of the study group was higher than that of the control group,while the PSQI was significantly lower( P <0.05). Conclusion: Outpatient Morita therapy can enhance the effectiveness of PPD treatment,improve patients′ sleep quality,and enhance their self-efficacy.
Keywords Postpartum depression; Primiparous women; Outpatient Morita therapy; Sleep quality; Self-efficacy
中图分类号:R473.71;R338.63 文献标识码:A doi: 10.3969/j.issn.2095-7130.2024.03.025
产后抑郁(Postpartum Depression,PPD)是产妇产后发生的一系列抑郁症状的总称,常见沮丧、情绪低落、思维迟缓、自我评价降低、焦虑等,严重时可出现自伤/自杀与伤害婴儿[1]。流行病学研究显示,全世界PPD发病率为0.1% ~26.3%,我国为4.0% ~17.2%[2]。PPD严重损害产妇身心健康,降低其社会功能与生命质量,导致父亲更多承担婴儿照护、伴侣照护与家务,影响家庭功能。PPD可导致母乳喂养减少或中断,影响婴儿正常发育与免疫功能[3],也会导致母婴互动减少,不利于婴儿认知、语言、运动及情感功能发展。对于轻度PPD患者,临床多主张通过心理治疗改善,部分症状较重者需接受药物治疗。心理治疗是PPD常用干预方法,但常规心理治疗存在干预周期长、短期效果不理想等缺点[4]。森田疗法采用“顺其自然、为所当为”的理念开展心理治疗,已在焦虑、抑郁等精神疾病的治疗中得到了肯定[5]。本研究拟评价门诊森田疗法治疗PPD的效果,并探讨其对患者自我效能及睡眠质量的影响,现报道如下。
1 资料与方法
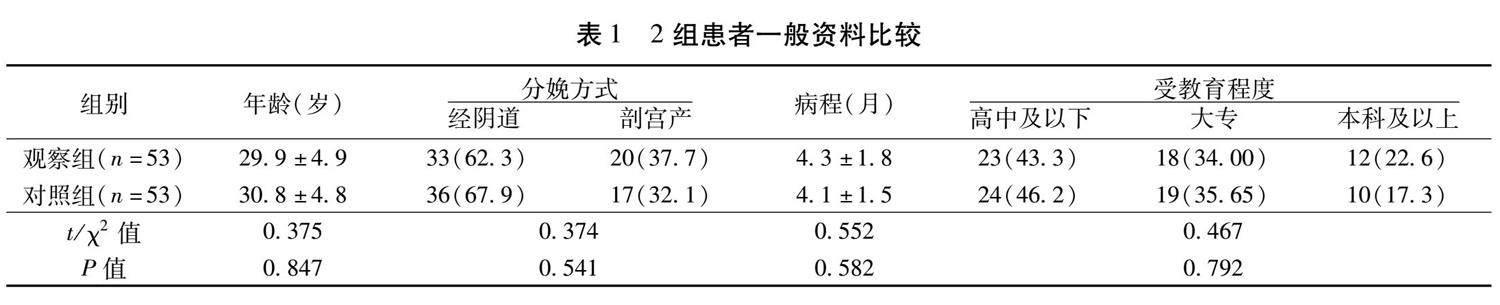
1.1 一般资料 选取2022年3月至2023年10月于泉州市妇幼保健院·儿童医院产科门诊就诊的PPD初产妇106例作为研究对象,按照随机数字法随机分为观察组和对照组,每组53例。一般资料经统计学分析,差异无统计学意义( P >0.05),具有可比性。见表1。本研究经过医院医学伦理委员会审核通过。
1.2 纳入标准 1)初产妇,单胎妊娠;2)年龄20~45岁;3)爱丁堡产后抑郁量表(Edinburgh Postnatal Depression,EPDS)≥13分;4)对本研究知情同意,并签署知情同意书。
1.3 排除标准 1)本次妊娠前即有抑郁症病史;2)就诊前已接受抗抑郁及抗精神疾病药物治疗;3)有乙醇或药物依赖史;4)存在认知障碍。
1.4 干预方法 2组患者均接受PPD相关健康教育、母乳喂养指导、产后康复指导。对照组接受常规心理治疗,共8周,前4周每周1次,后4周每2周1次。观察组同步接受门诊森田疗法,开展前向患者及其家属讲解PPD病因、森田疗法的治疗过程与意义。门诊森田疗法分为3个阶段,持续时间为8周。第1阶段为病因分析阶段,1~2周1次,病情较重者2~4 d 1次,每次20~50 min,治疗目标为让患者理解对抗和排斥症状是无益的,懂得情绪本位不利于症状改善,看待事物时不能仅看负面。治疗内容为分析病因并找出患者存在问题,通过正常化法辅助患者减少对症状的排斥,指导其放弃摆脱焦虑和(或)抑郁的欲望,尝试接受心理痛苦,进行静卧与冥想。第2阶段为作业阶段,1~2周1次,每次20~50 min,治疗目标为使第1阶段找到的发病因素通过各种作业行动得以改善。治疗的重点为行动的为所当为,让症状顺其自然,指导患者开展手工作业,如整理房间、拔草、缝纫、剪纸等,不断强化作业行动的意义,并辅助其解决作业过程中遇到的问题。指导患者撰写森田日记,详细记录情绪状态、想法改变、对疾病的认识、照护婴儿的过程、日常活动等,形成良好的生活节奏,并引导其体会婴儿照护、日常生活与工作中的愉悦感,变被动为主动。第3阶段为陶冶性格、充实生活阶段,3~4周1次,10~30 min/次,治疗目标为扩大行动范围、内容并提升行动质量,建立良好的生活习惯,明确生活与人生目标,通过改变行动实现目标。指导患者充实学习、工作,努力生活,坚持第2阶段的作业并扩大范围、提升难度,如练习绘画、跳舞、唱歌、玩乐器等,全身心投入作业中;主动参与互助会,向他人分享经验与过往体验等。每次干预后应确保患者理解,引导其参照相应的内容进行自我剖析,记录自身认知行为过程与体会,并在下次干预时进行回顾与总结。
1.5 观察指标 EPDS:该量表由COX等[6]研究者于1987年编制,主要用于PPD测量,后由LEE等[7]编译为中文版,包括自责、恐惧、焦虑等10个条目,各条目均采用4级评分法(0~3分),总分0~30分,评分越高提示抑郁症状越重;≥13分认为存在PPD,<13判定为正常。汉密尔顿抑郁量表(Hamilton Hepression Scale,HAMD):包括自杀、入睡困难、抑郁情绪、早醒、迟缓等17项内容,总分0~52分,<7分提示无抑郁,17~24分提示中度抑郁,>24分提示存在严重抑郁。采用HAMD减分率进行疗效评价,减分率=(治疗前HAMD评分-治疗后HAMD评分)/治疗前HAMD评分×100%。减分率<25%为无效,25% ~49%为有效,≥50%为显效[8],有效率=(有效+显效)例数/总例数×100%。自我效能:采用Ralf Schwarzer等编制,张建新等[9]汉化的一般自我效能问卷(General Self-efficacy Scale,GSES)评价。该量表包括10个条目,各条目均采用4级评分法(1~4分),总分10~40分,评分越高提示自我效能感越高。睡眠质量:采用匹兹堡睡眠质量指数(Pittsburgh Sleep Quality Index,PSQI)评价。PSQI分为7个因子,各因子0~3分,总分0~21分,评分越高提示睡眠障碍越重,PSQI≥7分判定为存在睡眠障碍[10]。
1.6 统计学方法 采用SPSS 24.0统计软件进行数据分析,计量数据用均数±标准差( ±s )表示,采用 t 检验;计数资料用百分率(%)表示,采用χ2检验,以 P <0.05为差异有统计学意义。
2 结果
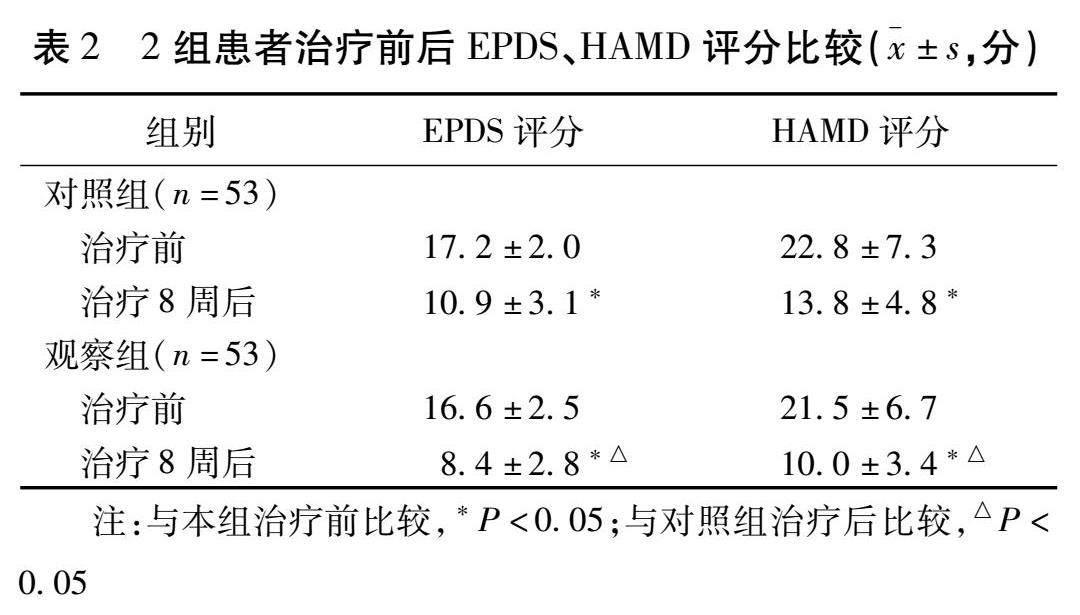
2.1 2组患者治疗前后EPDS、HAMD评分比较 2组患者EPDS、HAMD评分干预前比较,差异无统计学意义( P >0.05)。2组患者在8周后EPDS、HAMD均显著下降,且观察组在8周后EPDS、HAMD均低于对照组,差异有统计学意义( P <0.05)。见表2。
2.2 2组患者临床疗效比较 观察组显效30例,有效17例,无效6例,有效率88.7%。对照组显效17例,有效20例,无效16例,有效率69.8%。观察组有效率高于对照组,差异有统计学意义( P =0.017)。
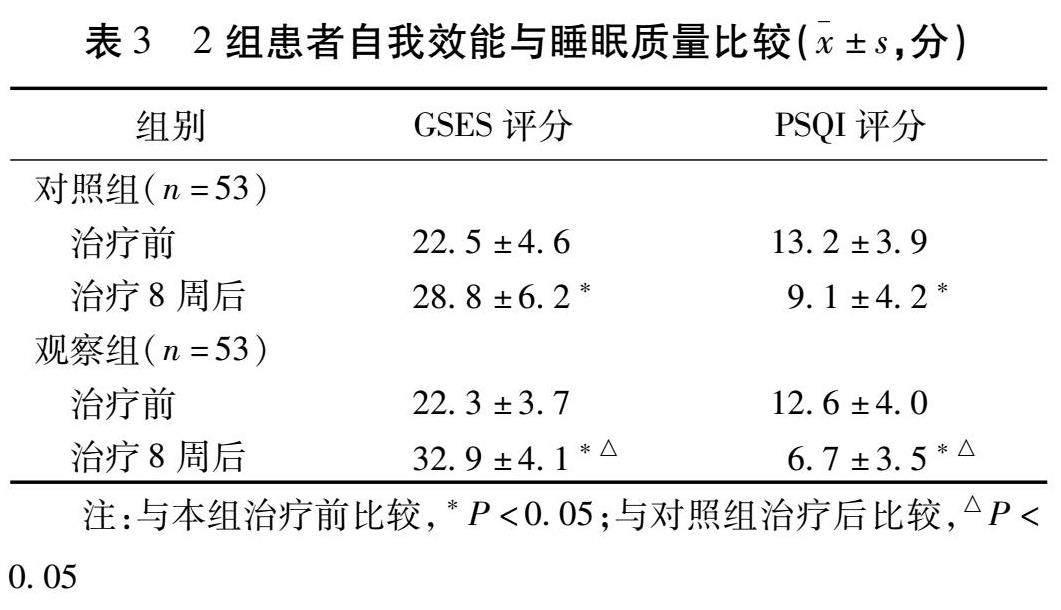
2.3 2组患者自我效能与睡眠质量比较 2组患者GSES、PSQI评分干预前比较,差异无统计学意义( P >0.05)。2组患者8周后GSES均显著上升,PSQI则显著降低,观察组8周后GSES显著高于对照组,PSQI则显著较低,差异有统计学意义( P <0.05)。见表3。
3 讨论
PPD严重影响产妇身心健康与婴儿照护,削弱家庭功能。近年产科临床及妇幼卫生部门对PPD的重视程度增加,但国内PPD的防治现状及效果仍有待改善。非药物治疗是PPD防治的重要方法,也是轻中度PPD的主要治疗方案[11]。森田疗法是源于东方文化的心理疗法,发展已超过百年,已被广泛用于精神病、药物依赖与人格障碍等疾病的治疗。森田疗法认为神经质素质的个体存在敏感、多疑特点,易出现高度精神紧张,过度关注自身生理反应与不适,导致身心症状的恶性循环,通过实践“顺其自然、为所当为”治疗原则可打破生理症状与精神心理的交互作用[12]。森田疗法在具体操作时分为静卧期、轻作业期、重作业期与日常生活训练4个阶段。门诊森田疗法对流程进行了调整,分为病因分析阶段、作业阶段与陶冶性格、充实生活阶段3个阶段,保留了常规森田疗法的基本理念,践行顺其自然,为所当为原则,依据患者具体情况选择适宜的治疗方案、时间与频次,操作性与患者接受度更好。
森田疗法的核心为“顺其自然”,主张患者接受自身症状,并减少对症状的关注,像正常人一样投入生活与工作,尽量减少症状对自身行动的影响,从而缓解抑郁症状[13]。王丽等[14]的研究显示,相对于单用盐酸氟西汀片,联合森田疗法可提升PPD抑郁缓解效果,也可改善内分泌紊乱。董建华等[15]的研究显示,相对于单用文拉法辛治疗,联合森田疗法可更为显著地降低PPD患者HAMD评分,并提升SF-36评分。上述研究提示药物治疗联合森田疗法可提升PPD治疗效果,改善患者生命质量。本研究显示,观察组在8周后EPDS、HAMD评分均显著降低,且均明显低于对照组,以HAMD减分率作为效果评价依据,观察组有效率也明显高于对照组,提示门诊森田疗法可促进PPD患者抑郁情绪缓解,提升治疗效果,相对于常规心理治疗具备显著优势。
睡眠障碍是PPD患者常见症状之一,多数伴随有不同程度睡眠障碍。睡眠障碍与PPD可能存在双向关系。LEWIS等[16]的研究显示,产后6周与7个月之间的睡眠质量变化与产后7个月抑郁症之间存在显著关联。陈明等[17]的研究显示,产后睡眠障碍与PPD存在正向关联,对于产后存在睡眠障碍者,应尽早进行睡眠干预。睡眠障碍会加重PPD患者抑郁症状与身心痛苦,影响其活动能力,提升治疗难度,改善睡眠质量有助于打破睡眠障碍与抑郁症状之间的恶性循环。董建华等[15]的研究显示,在PPD的治疗中联合应用森田疗法可降低患者PSQI评分,提示森田疗法对减轻睡眠障碍具有积极意义。本研究显示,观察组在8周后PSQI显著降低,且低于对照组,也得出了类似的效应,进一步提示森田疗法有助于改善PPD患者睡眠障碍,这种效应可能是其改善抑郁症状的重要原因。
自我效能是指个体对自我行为能力产生的自信程度,其核心内容为对自我能力的正确评估与信念。自我效能感是个体健康行为的重要影响因素,自我效能高的患者会更为主动地寻求解决问题的方法,也会更为积极地投入治疗、康复、自我管理中,并在长期良好的行为模式中形成良性循环。良好的自我效能感是慢性病患者疾病结局的保护因素,有助于其完成各项治疗方案,获得更好的治疗结局,达到更高的生命质量[18]。对于PPD患者,改善其自我效能有助于其坚持完成治疗与自我调节,从而获得更好的疾病结局[19]。本研究显示,观察组在8周后GSES评分有显著上升,平均值达到(32.9±4.1),处于较高水平,显著优于对照组,提示森田疗法可改善PPD患者自我效能,进一步肯定了其在PPD治疗中的应用价值。
综上所述,门诊森田疗法可促进PPD患者抑郁症状缓解,改善睡眠质量,提升治疗效果,也可提升其自我效能。门诊森田疗法为非药物治疗方法,具备效果明确、无不良反应、患者接受度高等优点,在PPD的治疗中具备较高的应用价值。
利益冲突声明 :无。
参考文献
[1] 庄幼青,蒋翠婷,曾丽玲,等.产妇心理弹性在产后负性生活事件与产后抑郁间的中介效应[J].解放军护理杂志,2021,38(12):18-21.
[2]李玉香,李晓云,刘淑香,等.养血疏肝法配合结构式团体心理治疗产后抑郁对患者神经生理功能的影响[J].中国性科学,2020,29(8):105-108.
[3]赖立,王彩,陈德娟.产妇产后抑郁对婴儿喂养方式及婴儿体重的影响调查[J].实用预防医学,2020,27(7):842-845.
[4]任四兰,梁玉雕,陈张铭.产后抑郁症治疗进展[J].中国计划生育和妇产科,2021,13(1):48-50.
[5]张素娟,马文有,张顺,等.相对卧床式森田疗法对复发性抑郁障碍患者人格特征和疗效的影响[J].中华行为医学与脑科学杂志,2020,29(7):613-619.
[6]COX J L,HOLDEN J M,SAGOVSKY R.Detection of postnatal depression.Development of the 10-item Edinburgh Postnatal Depression Scale[J].Br J Psychiatry,1987,150:782-786.
[7]LEE D T,YIP S K,CHIU H F,et al.Detecting postnatal depression in Chinese women.Validation of the Chinese version of the Edinburgh Postnatal Depression Scale[J].Br J Psychiatry,1998,172:433-437.
[8]张铮,黄俊芝,邱炳杰,等.心理干预联合盐酸帕罗西汀治疗产后抑郁症对照研究[J].精神医学杂志,2020,33(1):30-32.
[9]ZHANG J X,SCHWARZER R.Measuring optimistic self-beliefs:A Chinese adaption of the General Self-efficacy Scale[J].Psycho logia,1995,38(3):174-181.
[10] 彭莉娟,华震.老年人睡眠障碍评估量表的研究进展[J].中华老年医学杂志,2023,42(4):489-492.
[11]KARIMPOUR-VAZIFEHKHORANI A,RUDSARI A B,REZVANIZADEH A,et al.Behavioral activation therapy on reward seeking behaviors in depressed people:An experimental study[J].J Caring Sci,2020,9(4):195-202.
[12]李丽娟,肖岩,杨富增,等.调神针刺法联合森田疗法治疗躯体型障碍的疗效观察[J].中国医师杂志,2021,23(2):283-285.
[13]徐萍,钟清玲.森田疗法对帕金森病患者焦虑抑郁情绪的影响[J].中国老年学杂志,2018,38(10):2411-2414.
[14]王丽,孙俊伟,武兴荣,等.盐酸氟西汀片联合森田心理疗法对产后抑郁症患者HAMD评分及血清TSH、COR水平变化的影响[J].中国临床实用医学,2017,8(5):49-51.
[15]董建华,王威,王会军,等.森田疗法联合文拉法辛在初产妇产后抑郁治疗中的应用[J].国际精神病学杂志,2019,46(3):509-512.
[16]LEWIS B A,GJERDINGEN D,SCHUVER K,et al.The effect of sleep pattern changes on postpartum depressive symptoms[J].BMC Womens Health,2018,18(1):12.
[17]陈明,刘芳.睡眠障碍与产后抑郁症之间的关联[J].神经疾病与精神卫生,2020,20(10):729-733.
[18]郭颂莹.IMB模型为基础的护理干预对食管癌手术患者康复、自我效能及生活质量的影响[J].现代中西医结合杂志,2023,32(4):561-564.
[19]陆小丽,李瑞瑞,许莹莹,等.森田疗法对产后抑郁初产妇的自我效能及睡眠质量的影响[J].国际精神病学杂志,2020,47(3):609-612.

