1型糖尿病儿童青少年血清25-羟维生素D3与糖化血红蛋白水平的关系
许东伟 刘洋 王丽娜 田飞 赵岩 陈志红
[摘要] 目的 分析1型糖尿病(type 1 diabetes mellitus,T1DM)兒童青少年血清25-羟维生素D3[(25-(OH)D3]水平,探讨其与糖化血红蛋白(HbA1c)水平的关系。
方法收集2016年1月—2021年12月就诊于青岛大学附属医院儿童内分泌消化科的T1DM儿童青少年129例,设为T1DM组;根据HbA1c水平将T1DM组分为两亚组:血糖控制良好组(A组,HbA1c<7.5%)和血糖控制不良组(B组,HbA1c≥7.5%)。收集健康儿童青少年33例,设为对照组。收集所有入组儿童青少年的一般临床资料,检测其血清钙、磷、25-(OH)D3、HbA1c水平。
结果
T1DM组儿童青少年BMI及血清钙、磷和25-(OH)D3水平显著低于对照组(t=-15.665~-3.679,P<0.05),A组血清25-(OH)D3水平明显高于B组(t=3.857,P<0.05),二元logistic回归分析显示,25-(OH)D3水平降低是T1DM儿童青少年血糖控制不良的危险因素(OR=1.141,95%CI=1.051~1.239,P<0.05)。
结论T1DM儿童青少年血清25-(OH)D3水平低于健康青少年,且血糖控制不佳可能与血清25-(OH)D3水平降低有关;T1DM儿童青少年应该适当补充维生素D,并加强其血糖管理。
[关键词] 糖尿病,1型;维生素D缺乏;糖基化血红蛋白A;骨化二醇;钙
[中图分类号] R725.871
[文献标志码] A
Relationship between serum 25-hydroxyvitamin D3 levels and glycosylated hemoglobin levels in children and adolescents with type 1 diabetes mellitus
XU Dongwei, LIU Yang, WANG Li′na, TIAN Fei, ZHAO Yan, CHEN Zhihong
(Department of Pediatric Endocrinology and Digestion, The Affiliated Hospital of Qingdao University, Qingdao 266003, China)
;[ABSTRACT] Objective To investigate the serum levels of 25-hydroxyvitamin D3 [25-(OH)D3] in children and adolescents with type 1 diabetes mellitus (T1DM), and to investigate the relationship between 25-(OH)D3 levels and glycosylated hemoglobin (HbA1c) levels.
Methods We included 129 children and adolescents with T1DM who visited the Department of Pediatric Endocrinology, Metabolism & Gastroenterology of The Affiliated Hospital of Qingdao University from January 2016 to December 2021 (T1DM group). They were divided into two subgroups according to HbA1c levels: patients with good glycemic control (group A, HbA1c<7.5%) and those with poor glycemic control (group B, HbA1c≥7.5%). Thirty-three healthy children and adolescents were selected as control group. The general data and serum calcium, phosphorus, 25-(OH)D3, and HbA1c levels of the subjects were collected.
Results The T1DM group showed a significantly lower body mass index and significantly lower serum calcium, phosphorus, and 25-(OH)D3 levels than the control group (t=-15.665--3.679,P<0.05). The 25-(OH)D3 level in group A was significantly higher than that in group B (t=3.857,P<0.05). The binary logistic regression analysis showed that decreased 25-(OH)D3 levels were a risk factor for poor blood sugar control in children and adolescents with T1DM (OR=1.141,95%CI=1.051-1.239,P<0.05).
Conclusion Children and adolescents with T1DM have decreased 25-(OH)D3 levels compared with healthy children and adolescents, and the decrease may be closely related to poor blood glucose control. It is necessary for children and adolescents with T1DM to supplement vitamin D and strengthen blood glucose management.
[KEY WORDS] Diabetes mellitus, type 1; Vitamin D deficiency; Glycated hemoglobin A; Calcifediol; Calcium
1型糖尿病(type 1 diabetes mellitus,T1DM)约占儿童青少年糖尿病的95%。近年我国儿童青少年T1DM发病率为2/10万~5/10万,5岁以下儿童发病率年平均增速为5%~34%[1]。T1DM因其急慢性并发症,已成为威胁我国儿童青少年健康、降低患儿生活质量较严重的内分泌系统疾病。维生素D在调节人体钙磷代谢中起着不可或缺的作用,此外,维生素D在人体中还有其他重要作用,是维持人体健康、细胞的生长与分化不可缺少的一份子,但其也与许多疾病关系密切,例如糖尿病、自身免疫性疾病、肿瘤等。近年来,有关血清25-羟维生素D3(25-(OH)D3)水平与T1DM患者血糖控制水平间的关系存在争议[2-3],目前国内尚无T1DM儿童青少年血清25-(OH)D3与糖化血红蛋白(HbA1c)水平相关性的研究。本研究通过分析T1DM儿童青少年血清中25-(OH)D3水平及其与血清HbA1c水平的相关性,探讨血清中25-(OH)D3水平对TIDM儿童青少年血糖水平的影响。
1 资料与方法
1.1 一般资料
选取2016年1月—2021年12月青岛大学附属医院儿童内分泌消化科诊治的T1DM儿童青少年患者129例。纳入标准:①病史半年以上,年龄≤18岁;②符合2018年《国际儿童青少年糖尿病协会临床实践共识指南》中T1DM诊断标准[4]。排除标准:①其他类型的糖尿病患儿;②合并有其他急性或慢性系统性疾病患儿。根据血清HbA1c水平,将129例T1DM组患者划分为血糖控制良好亚组(A组,HbA1c<7.5%)和血糖控制不良亚组(B组,HbA1c≥7.5%)。选取于青岛大学附属医院进行健康查体的儿童青少年33例作为对照组。纳入标准:①年龄≤18岁者,②近2月内无感染史者,③无糖皮质激素应用史者,④近2月内无维生素D及类似制剂补充者。排除标准:①曾患有或现患有免疫性疾病者,②患有各类型糖尿病及有糖尿病家族史者。
1.2 观察指标
收集所有研究对象的一般临床资料,包括年龄、性别、身高、体质量、体质量指数(BMI)。同时收集所有研究对象空腹时的血液检测相关指标,包括血清HbA1c、25-(OH)D3、钙、磷以及碱性磷酸酶。参照《中国儿童维生素D营养相关临床问题实践指南》[5]中的标准,将25-(OH)D3低于30 nmol/L的研究对象定义为维生素D缺乏。
1.3 统计学处理
采用SPSS 26.0软件进行统计分析。计量资料以 ±s表示,两组间比较采用两独立样本t检验或近似t检验;计数资料以例(率)表示,两组间的比较采用χ2检验。运用二元logistic回归模型分析影响T1DM儿童青少年血糖水平的因素。以P<0.05为差异有统计学意义。
2 结 果
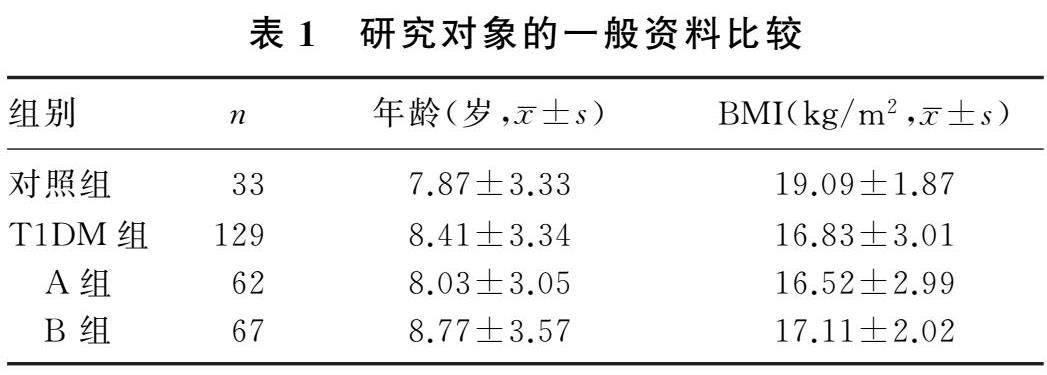
2.1 研究对象的一般资料比较
T1DM组和对照组患儿的年龄和性别比较差异无显著性(P>0.05),两组患儿BMI比较差异有显著性(t=-3.360,P<0.05);A、B组患儿年龄、性别和BMI比较差异无显著性(P>0.05)。见表1。
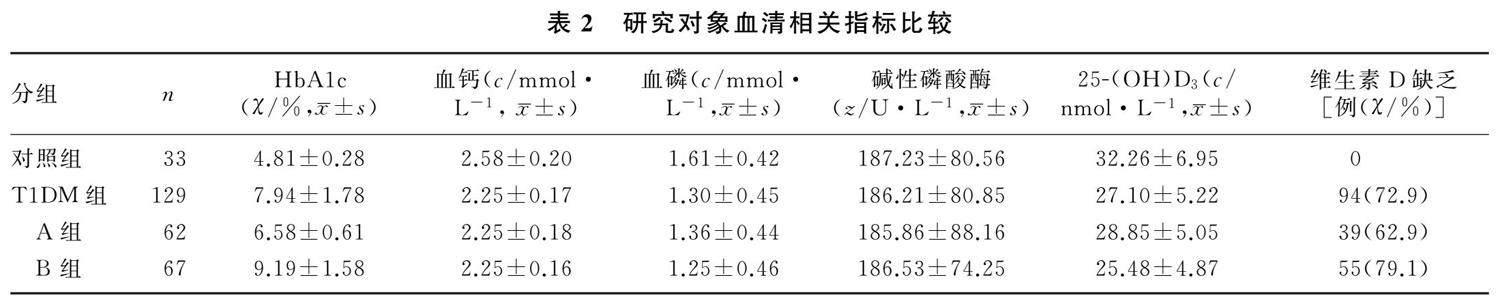
2.2 研究对象的血清相关指标比较
T1DM组和对照组患儿血清中HbA1c、钙、磷、25-(OH)D3水平以及维生素D缺乏例数比较差异有显著性(t=-15.665~-3.679,χ2=57.287,P<0.05),血清碱性磷酸酶水平比较差异均无显著统计意义(P>0.05);A组和B组患儿血清中HbA1c、25-(OH)D3水平和维生素D缺乏例数比较差异有显著性(t=-12.167、3.857,χ2=5.996,P<0.05),血清中钙、磷以及碱性磷酸酶水平比较差异无显著性(P>0.05),见表2。
2.3影响T1DM患儿血糖水平控制的因素分析
二元logistic回归分析结果显示,25-(OH)D3水平是T1DM患儿血糖水平控制的影响因素,并且25-(OH)D3水平降低是血糖控制不良的危险因素(OR=1.141,95%CI=1.051~1.239,P<0.05)。
3 讨 论
T1DM是以因胰岛素缺乏导致的糖、脂肪及蛋白质代谢紊乱为特征的慢性自身免疫性疾病,严重威胁儿童青少年身体健康。随着生活水平的提高,目前国内外儿童青少年的T1DM发病率逐年上升,且已经成为中国儿童青少年不容忽视的健康问题。T1DM的防治现状并不乐观,血糖控制不理想导致多种急性并发症(如糖尿病酮症酸中毒、严重低糖血症)以及慢性并发症(肾功能不全、视力受损等)的发生,其远期预后与长期血糖控制水平密切相关,如何减轻儿童青少年T1DM的疾病負担仍然任重道远。T1DM的确切发病机制至今仍未完全阐明,多数研究认为细胞免疫对T1DM的发病、发展有重要影响。维生素D是脂溶性维生素,在结构上与固醇相近,属类固醇衍生物。维生素D通过与细胞内的维生素D受体结合发挥生物学效应,除了调节钙磷代谢以维持机体钙磷平衡外,还参与调节多种免疫细胞的生长、分化及免疫炎性反应、糖脂代谢等。既往的研究结果显示维生素D缺乏可能是T1DM发病的原因之一[6]。
人体无法直接利用自然界中存在的维生素D(包括维生素D2和维生素D3),《中国儿童维生素D营养相关临床问题实践指南》推荐从婴儿期到青春期每天至少需要补充维生素D 400 U。维生素D在人体内发挥生物学效应需要经过以下不同器官的转化:在肝脏中,维生素D经25-羟化酶的作用生成25-(OH)D3,随后在肾脏中由于1-α羟化酶的作用发生1-α羟基化,生成生物活性很强的1,25-二羟维生素D3[1,25-(OH)D3],进而发挥生物学功能,促进肠道对钙磷的吸收。25-(OH)D3在血液中含量相对较高,半衰期达两周,在临床上一般认为能够通过血清测定25-(OH)D3水平反映维生素D水平。维生素D可促进细胞内钙离子浓度升高,启动细胞内的信号通路,从而促进胰岛素的合成和分泌;维生素D可以减少T淋巴细胞产生分泌多种炎症细胞因子,并能减少胰岛β细胞表面识别细胞因子的组织相容性复合体Ⅰ(MHCⅠ)类分子,从而直接保护胰岛β细胞,减少胰岛β细胞的凋亡[7]。
芬兰学者的一项前瞻性研究显示,若从婴幼儿时期开始,每日维生素D摄入量大于2 000 U,其罹患T1DM的概率与每日摄入量低于该标准的人群相比,下调达80%[8]。ZIPITIS等[9]的研究结果也显示,与未补充维生素D的婴儿相比,添加维生素D后,婴儿T1DM的发生率明显降低。一些研究表明,母亲在妊娠期间摄入富含维生素D(如鱼肝油等)的食物,可降低后代患胰岛自身免疫和T1DM的风险[10]。不同的随机对照试验表明,在T1DM患者中补充维生素D对保护正常胰岛β细胞功能和控制血糖是有效的[11-12]。维生素D受体反应元件存在于人胰岛素受体基因启动子区域,表明维生素D在影响胰岛素分泌中有潜在作用[13]。多項观察性研究结果显示,新发和已确诊T1DM患者血清中25-(OH)D3水平明显低于健康对照组[14-15]。
本研究显示,T1DM儿童的BMI比健康儿童低,分析原因,可能与在T1DM儿童发病初期,患儿体质量会下降,在治疗期间,又需要控制患儿的饮食有关。T1DM儿童的血清钙、磷和25-(OH)D3水平明显低于健康儿童,提示T1DM可能会影响儿童正常的钙磷代谢水平;另外,25-(OH)D3水平与血糖控制水平密切相关,进一步运用二元线性回归分析T1DM患儿血糖水平控制的影响因素,结果显示25-(OH)D3水平低是影响T1DM患儿血糖水平控制的危险因素,当25-(OH)D3水平每下降1个单位,发生血糖控制不佳的可能风险增加1.141倍。主要原因可能为T1DM儿童青少年血糖水平控制欠佳,高血糖水平影响肝脏细胞中25-羟化酶与肾脏细胞中1-α羟化酶活性,其为维生素D羟化的关键酶,进而使得维生素D的两次羟化过程受阻,体内25-(OH)D3与1,25-(OH)D3水平下降,严重时可引发维生素D缺乏的一系列症状。除此以外,人体内维生素D及其产物还受到其他多种因素影响,例如血液中钙磷浓度、内分泌途径的甲状旁腺激素作用等,但维生素D羟化酶仍然是主要且关键的因素[16]。T1DM儿童青少年病情因其年龄的特殊性,疾病治疗受到生长发育时期特有的内分泌代谢生理特点影响,相比成人更具复杂性与波动性,若血糖水平长期得不到良好控制,尚未完全发育成熟器官会受到严重损害,从而致血清25-(OH)D3水平更低。
综上,T1DM患儿血清钙、磷和25-(OH)D3水平低于健康青少年,且血糖控制不佳可能与血清25-(OH)D3水平降低有关。未来可通过指导营养摄入,对患儿家属进行疾病科学知识普及教育,如增加日光照射时间,适当进行户外运动,保证维生素D摄入量等。同时规范使用胰岛素,医生与家属及患者应共同合作,加强血糖管理,以减轻急慢性并发症的发生,从而减轻T1DM患儿的临床症状,提高其生活质量,改善远期预后。
伦理批准和知情同意: 本研究涉及的所有试验均已通过青岛大学附属医院医学伦理委员会的审核批准(文件号QYFYWZLL25664)。受试对象或其亲属已经签署知情同意书。
作者声明: 许东伟、陈志红、田飞参与了研究设计;许东伟、刘洋、赵岩、王丽娜参与了论文的写作和修改。所有作者均阅读并同意发表该论文,且均声明不存在利益冲突。
[参考文献]
[1]中华医学会儿科学分会内分泌遗传代谢学组,中华儿科杂志编辑委员会. 中国儿童1型糖尿病标准化诊断与治疗专家共识 (2020版)[J]. 中华儿科杂志, 2020,58(6):447-454.
[2] NAM H K, RHIE Y J, LEE K H. Vitamin D level and gene polymorphisms in Korean children with type 1 diabetes[J]. Pediatr Diabetes, 2019,20(6):750-758.
[3] CARAKUSHANSKY M, PATEL P, BEN KHALLOUQ B A, et al. Prevalence of vitamin D deficiency in children with type 1 diabetes mellitus[J]. Cureus, 2020,12(4):e7836.
[4] MAYER-DAVIS E J, KAHKOSKA A R, JEFFERIES C, et al. ISPAD Clinical Practice Consensus Guidelines 2018:Definition, epidemiology, and classification of diabetes in children and adolescents[J]. Pediatr Diabetes, 2018,19(Suppl 27):7-19.
[5] 中华医学会儿科学分会儿童保健学组,中华儿科杂志编辑委员会,毛萌,等. 中国儿童维生素D营养相关临床问题实践指南[J]. 中华儿科杂志, 2022,8(5):387-394.
[6] 汪爱平,宋文惠. 维生素D与1型糖尿病发病机制的研究新进展[J]. 中华临床医师杂志(电子版), 2016,10(21):3304-3307.
[7] INFANTE M, RICORDI C, SANCHEZ J, et al. Influence of vitamin D on islet autoimmunity and beta-cell function in type 1 diabetes[J]. Nutrients, 2019,11(9):2185.
[8] MIRHOSSEINI N, VATANPARAST H, MAZIDI M, et al. Vitamin D supplementation, glycemic control, and insulin resistance in prediabetics: A meta-analysis[J]. J Endocr Soc, 2018,2(7):687-709.
[9] ZIPITIS C S, AKOBENG A K. Vitamin D supplementation in early childhood and risk of type 1 diabetes: A systematic review and meta-analysis[J]. Arch Dis Child, 2008,93(6):512-517.
[10] SRENSEN I M, JONER G, JENUM P A, et al. Maternal serum levels of 25-hydroxy-vitamin D during pregnancy and risk of type 1 diabetes in the offspring[J]. Diabetes, 2012,61(1):175-178.
[11] WU J, ATKINS A, DOWNES M, et al. Vitamin D in diabetes: Uncovering the sunshine hormones role in glucose metabolism and beyond[J]. Nutrients, 2023,15(8):1997.
[12] TREIBER G, PRIETL B, FRHLICH-REITERER E, et al. Cholecalciferol supplementation improves suppressive capacity of regulatory T-cells in young patients with new-onset type 1 diabetes mellitus——A randomized clinical trial[J]. Clin Immunol, 2015,161(2):217-224.
[13] MAESTRO B, DVILA N, CARRANZA M C, et al. Identification of a Vitamin D response element in the human insulin receptor gene promoter[J]. J Steroid Biochem Mol Biol, 2003,84(2-3):223-230.
[14] MAJEED M, SIDDIQUI M, LESSAN N. Vitamin D deficiency increases with age and adiposity in Emirati children and adolescents irrespective of type 1 diabetes mellitus: A case control study[J]. BMC Endocr Disord, 2023,23(1):150.
[15] FEDERICO G, GENONI A, PUGGIONI A, et al. Vitamin D status, enterovirus infection, and type 1 diabetes in Italian children/adolescents[J]. Pediatr Diabetes, 2018,19(5):923-929.
[16] 王瑩,蔡威. 维生素D对免疫功能的影响[J]. 中国临床营养杂志, 2004,12(2):146-148.
(本文编辑 耿波 厉建强)

