严重多发外伤患者并发脓毒症的危险因素及风险预测模型构建
曲军,吴金海,胡润武
(南阳市第一人民医院 急诊创伤外科,河南 南阳 473000)
严重的多发外伤可破坏机体免疫系统的动态平衡,导致多种炎症递质、细胞因子、神经递质及激素水平发生较大变化,引起出血或感染[1]。而当严重多发外伤患者创伤后感染未得到及时控制时,感染的病原体可引起患者出现全身炎症反应综合征,并发脓毒症,最终导致多器官衰竭,威胁患者生命安全[2]。虽然早期液体复苏、代谢及重要器官性支持治疗及新型抗生素治疗已取得显著进展,但严重多发外伤并发的脓毒症导致的病死率仍居高不下,成为临床提高严重多发外伤患者救治成功率的最大阻碍之一[3]。因此,明确可影响严重多发外伤患者并发脓毒症的危险因素,早期预警并进行积极干预对于临床降低严重多发外伤患者脓毒症并发率、提高临床治愈率有重要意义。但临床尚缺乏系统的风险预测模型来实现对严重多发外伤患者并发脓毒症的早期预警。基于此,本研究通过回顾性分析120例严重多发外伤患者临床资料,分析可影响其并发脓毒症的危险因素,并建立风险预测模型,为临床明确高危人群,早期干预并制定脓毒症并发的防治方案提供经验,以提高严重多发外伤患者临床治愈率。
1 资料与方法
1.1 研究对象
回顾性分析南阳市第一人民医院2021年1月至2022年12月收治的120例严重多发外伤患者临床资料,其中男76例,女44例;年龄24~80岁,平均(56.08±11.93)岁。纳入标准:(1)年龄≥18岁;(2)符合《多发伤病历与诊断:专家共识意见(2013版)》[4]中多发伤诊断标准;(3)入院时创伤严重程度评分(injury severity score,ISS)[5]≥25分;(4)在伤后24 h内入院接受治疗;(5)一般资料及临床各项资料完整。排除标准:(1)中途放弃治疗;(2)伤前已伴有严重感染性疾病;(3)合并重要器官器质性疾病或恶性肿瘤;(4)妊娠期或哺乳期女性;(5)长期接受免疫抑制剂或激素治疗;(6)入院后生存时间<48 h。查阅纳入患者资料,依据治疗期间脓毒症发生情况将患者分为脓毒症组(41例)和非脓毒症组(79例),脓毒症诊断符合《脓毒症中西医结合诊治专家共识》[6]中相关诊断标准。
1.2 资料收集
利用医院电子病历系统,详细收集患者相关资料,包括患者年龄、性别、体重指数、婚姻状况、既往史(高血压、糖尿病)、吸烟史、饮酒史、受伤至入院时间、受伤原因、主要损伤部位、入院时ISS评分、序贯器官衰竭(sequential organ failure assessment,SOFA)评分[7]、是否接受手术、是否接受机械通气、实验室检查指标[白细胞计数(white blood cell count,WBC)、血小板计数(blood platelet,PLT)、中性粒细胞与淋巴细胞计数比值(neutrophi to lymphocyte ratio,NLR)、活化部分凝血活酶时间(activated partial thromboplastin time,APTT)、凝血酶原时间(prothrombin time,PT)、凝血酶时间(thrombin time,TT)]。
1.3 统计学方法
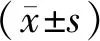
2 结果
2.1 患者临床资料
两组性别、体重指数、婚姻状况、受伤至入院时间等资料对比,差异无统计学意义(P>0.05);而脓毒症组年龄、NLR、APTT、ISS、SOFA评分高于非脓毒症组,机械通气患者占比高于非脓毒症组,差异有统计学意义(P<0.05)。见表1。

表1 两组患者临床资料对比
2.2 严重多发外伤患者并发脓毒症的危险因素分析
将单因素分析结果中差异有统计学意义的因素纳入进行多因素logistic回归分析,结果显示,NLR、APTT、ISS评分为严重多发外伤患者并发脓毒症的独立危险因素(OR>1,P<0.05)。见表2。

表2 严重多发外伤患者并发脓毒症的危险因素分析
2.3 建立并验证严重多发外伤患者并发脓毒症的风险预测模型
基于多因素logistic回归分析结果绘制列线图构建严重多发外伤患者并发脓毒症的风险预测模型(图1),采用Bootstrap自抽样法验证模型区分度显示C-index值=0.908,区分度良好;绘制标准曲线,显示校准曲线和Y-X直线紧密贴合,模型准确度良好。

图1 严重多发外伤患者并发脓毒症的列线图风险预测模型
3 讨论
脓毒症为机体对感染反应失调导致的器官功能障碍综合征,可导致器官功能不全及循环障碍,随着病情进展可发展为严重脓毒症及脓毒症休克,具有较高病死率[8]。严重多发外伤患者由于损伤较为严重,且伤口多受到污染,易导致局部细菌滋生和病毒侵害,出现严重感染情况,从而诱发脓毒症[9]。为降低严重多发外伤患者脓毒症并发率,提高其临床治愈率,明确可导致其并发脓毒症的危险因素,并早期进行针对性干预为防治脓毒症的主要方案。
本研究对120例严重多发外伤患者临床资料进行回顾性分析,结果发现,脓毒症组年龄、NLR、APTT、ISS、SOFA评分均大于非脓毒症组,机械通气患者占比也大于非脓毒症组,经多因素logistic回归分析进一步明确,NLR、APTT、ISS为严重多发外伤患者并发脓毒症的独立危险因素。逐个分析原因如下。(1)NLR为一种新型炎症指标,结合了中性粒细胞和淋巴细胞两个免疫系统方面的生物标志物,可以反映机体的炎症水平与免疫状态[10]。其中中性粒细胞不仅对病原体具有较强的吞噬作用,也可通过释放溶酶体酶对周围组织起到损伤作用,且其自身不受先天免疫系统的调控,其水平的升高更易导致脓毒症及多器官衰竭发生[11]。淋巴细胞可以与先天免疫系统中的细胞及其他与适应性免疫相关的细胞相互作用,使其在抗感染免疫系统中起到核心作用,成为几乎全部免疫应答的主要执行者,以对抗外界感染并监控体内细胞变异[12]。其水平的降低表明机体受到较为严重的创伤或感染,无法有效对抗病毒感染。NLR水平越高表明机体中性粒细胞水平更高或淋巴细胞水平更低,均在一定程度表明机体受到感染的程度更高,增加脓毒症并发风险。(2)APTT为反映机体凝血功能的主要指标之一,严重多发外伤患者由于大量出血、组织损伤易在早期出现凝血功能紊乱,引起APTT延长[13]。APTT的水平升高表明机体处于高凝状态,机体易出现组织灌注降低及弥散性血管内凝血,从而引起多器官功能障碍,增加脓毒症并发风险[14]。(3)ISS为临床评估创伤严重程度的主要指标,包括对患者头颈部、面部、胸部、腹部、四肢/骨盆及体表受伤程度的评估,可全面评估损伤程度及对生命的威胁性大小[15]。ISS越高表明严重多发外伤患者创伤面积更大、创伤部位更危险、对生命的威胁性更大,提示患者机体抗感染能力更差,增加脓毒症并发风险。最后,本研究依据多因素logistic回归分析结果将上述因素纳入构建严重多发外伤患者脓毒症并发的风险列线图模型,验证模型的C-index值为0.908,可见模型具有较高的区分能力,绘制校准曲线发现Y与X直线贴合良好,进一步提示模型准确度良好,有较高的预测效能。
基于上述多因素logistic回归分析结果,建议临床针对性进行以下措施:(1)针对NLR水平较高的患者,应密切监测患者各项生命体征,在常规治疗的基础上依据患者情况适当加强抗生素的使用,以加强机体的抗感染能力,尽快降低NLR水平;(2)针对APTT较长的患者,除常规治疗及密切监测患者生命体征外,可依据患者情况进行抗凝治疗;(3)针对入院时ISS较高的患者,应将其列为重点治疗对象,密切监测患者各项生命体征,依据患者情况给予针对性诊疗。
4 结论
NLR、APTT、ISS为严重多发外伤患者并发脓毒症的危险因素,基于上述因素构建的风险预测模型对于严重多发外伤患者并发脓毒症的预测价值较高,提示临床可针对上述危险因素进行早期干预,以降低脓毒症并发风险,提高严重多发外伤患者临床治愈率。

