髋部骨折患者内固定术后发生恐动症的影响因素分析
毛春桃 沈 荣
武汉中西医结合骨科医院(武汉体育学院附属医院),湖北省武汉市 430060
髋部骨折是一种严重的骨骼损伤,是影响中老年人健康的常见骨折类型,尤其是在50岁以上的人群中多发[1]。髋部骨折通常由于骨质疏松、跌倒、车祸、运动损伤等多种原因造成,患者表现有剧烈疼痛、肿胀、淤血、肢体无法移动等,严重影响患者的活动能力及日常生活,甚至可导致死亡[2]。临床中常用的治疗方法有保守治疗与手术治疗,其中保守治疗包括卧床休息、疼痛缓解、营养补充等,但治疗效果往往并不理想。手术治疗是治疗本病的首选方案,主要包括内固定术与全髋关节置换术(THR),两种术式各有优缺点,均可有效恢复患者髋关节功能,提高患者的活动能力[3]。临床实践中发现,部分髋部骨折患者术后易发生恐动症,不利于预后及术后康复。目前,国内患者术后恐动症的研究处于发展阶段[4],针对髋部骨折患者内固定术治疗后并发恐动症的相关报道较少。基于此,本文对170例行内固定术治疗的髋部骨折患者进行回顾性分析,并归纳其危险因素,为临床干预提供参考方向。
1 资料与方法
1.1 一般资料 回顾性分析2021年4月—2023年4月在我院行内固定术的170例髋部骨折患者的临床资料,其中,男86例,女84例;年龄45~78岁,平均年龄(61.47±3.68)岁。纳入标准:(1)经X线检查确诊为髋部骨折;(2)具备手术适应证,并接受骨折复位内固定手术治疗,且顺利完成手术;(3)初次接受手术治疗;(4)临床资料齐全。排除标准:(1)中途自行出院者;(2)合并恶性肿瘤者;(3)合并病理性骨折者;(4)精神状态异常者。
1.2 方法 经相关部门许可后,由我院病历系统调取170份接受内固定术治疗的髋部骨折患者的临床资料,主要内容包括:患者的年龄、性别、民族、婚姻状况、居住地、身体质量指数(BMI)、手术时间、手术时间、术中出血量、支付方式、疼痛接受能力、焦虑抑郁心理、术后髋关节功能、自我效能以及术后恐动症的发生情况。其中,术后恐动症的发生情况采用恐动症Tampa(TSK)量表[5]进行评价,表中共有17个条目,1~4分/条目,总分值为17~68分,得分>37分则表示患者存在恐动症,≤37分则表示患者不存在恐动症;焦虑抑郁心理则采用医院焦虑抑郁量表[6](HADS)进行评估,共14个条目,其中7个条目评定焦虑,7个条目评定抑郁,0~3分/条目,分值与患者的焦虑抑郁成正比,0~7分表示患者无焦虑/抑郁心理, 8~21分为存在焦虑/抑郁心理。髋关节功能用Harris髋关节功能评分表[7](HHS)进行评估,共有4个维度,满分为100分,以<70分表示患者髋关节功能差,≥70分表示患者髋关节功能良好;疼痛接受程度采用慢性疼痛接受问卷(CPAQ-8)进行评价,共有8个条目,0~6分/条目,分值与患者的接受程度成正比,以<38分表示患者的疼痛接受能力低,≥38分表示患者的疼痛接受能力高。
1.3 统计学方法 所得数据用Excel软件进行初步整理后,导入SPSS24.00软件进行分析,其中计数资料用n(%)表示,行χ2检验,多因素用Logistics回归分析,以P<0.05表示差异有统计学意义。
2 结果
2.1 髋部骨折患者内固定术后恐动症的发生情况 在170例髋部骨折患者中,内固定术后发生恐动症者57例,发生率为33.53%。
2.2 内固定术后发生恐动症的单因素分析 髋部骨折患者内固定术后发生恐动症与年龄、性别、民族、婚姻状况、居住地、手术时间、术中出血量及支付方式无关(P>0.05);与BMI、疼痛接受能力、焦虑抑郁心理、术后髋关节功能、自我效能感有关(P<0.05),见表1。
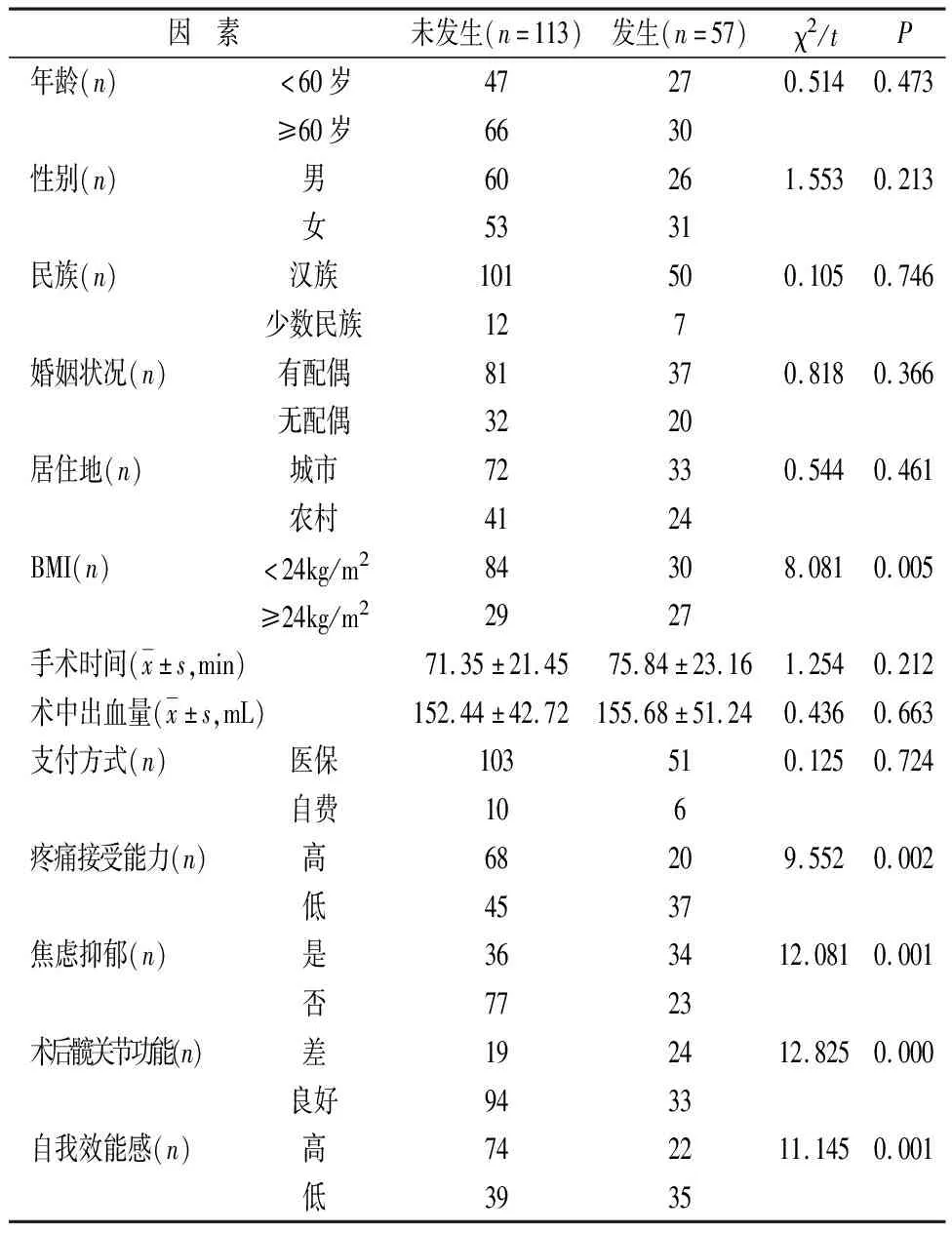
表1 内固定术后发生恐动症的单因素分析
2.3 内固定术后发生恐动症的多因素分析 以内固定术后是否发生恐动症为因变量,BMI、疼痛接受能力、焦虑抑郁心理、Harri评分、自我效能感为自变量,进行如下赋值:恐动症(发生=1,未发生=0)、BMI(<24kg/m2=0,≥24kg/m2=1)、疼痛接受能力(高=0,低=1)、焦虑抑郁心理(是=1,否=0)、术后髋关节功能(差=1,良好=0)、自我效能感(高=0,低=1);多因素Logistics回归分析显示:BMI≥24kg/m2、疼痛接受能力低、焦虑抑郁、术后髋关节功能差、自我效能感低是髋部骨折患者内固定术后恐动症的发生危险因素(P<0.05),见表2。
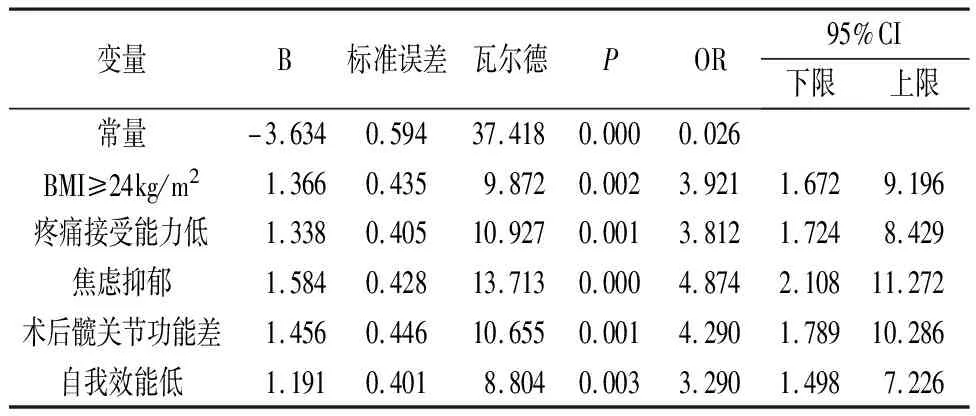
表2 内固定术后发生恐动症的多因素分析
3 讨论
内固定与人工髋关节置换均为临床中治疗髋关节骨折的常用手术治疗方案。THR可有效缓解患者髋部疼痛,矫正畸形,改善患者髋关节功能,但THR操作复杂,且术后容易出现如感染、血栓形成、深静脉血栓和假体脱位等不良事件[8]。此外,由于手术涉及整个髋关节的替换,因此可能需要更高的医疗费用,增加患者的经济负担。随着医疗技术的不断发展,内固定物亦随之不断完善,内固术的优势不断凸显,凭借其适用骨折类型范围较广泛、灵活性高、手术时间短、术中出血量少等优点成为治疗髋部骨折的重要途径[9]。恐动症又被称为运动恐惧症,患者多表现为对于运动或身体活动感到过度恐惧,进而避免身体活动,是术后较为常见一种心理障碍[10]。恐动症可间接诱发患者术后运动抵抗与回避情绪,增加患者的负性心理,影响其康复锻炼的主动性与积极性,不利患者术后的快速康复。因此,及时了解髋部骨折患者内固定术后发生恐动症的影响因素具有重要的临床意义。
本文中,170例髋部骨折患者内固定术后发生恐动症57例,发生率为33.53%,与孔静静等人[11]的研究相似,充分表明内固定术后恐动症的发生率仍处于较高水平。本文结果显示:BMI≥24kg/m2、疼痛接受能力低、焦虑抑郁心理、术后髋关节功能差、自我效能感低是髋部骨折患者内固定术后恐动症的发生危险因素(P<0.05),分析原因如下:(1)BMI≥24kg/m2。本文结果显示,BMI≥24kg/m2可使内固定术后恐动症的发生风险增加2.921倍。体重增加对药物动力学、呼吸、心脏生理监测以及术后康复均存在不良影响。同时,既往研究[12]表明,肥胖患者术后疼痛程度、术后切口感染的风险均高于体重正常者,故其恐动症的发生风险更高。针对肥胖患者,医护人员可在其入院后制定个性化的饮食计划,指导其主动控制卡路里摄入量的同时,确保摄入足够的蛋白质、维生素和矿物质等营养物质,避免高脂肪和高糖食品。(2)疼痛接受能力低。疼痛给患者的身体造成了不适及负面体验,导致其对于身体活动的信心降低。同时,疼痛接受能力低的患者通常会对疼痛的感知过分夸大, 对潜在的疼痛过度关注, 对即将感受到的疼痛更敏感,更容易出现抵触情况,进而增加了恐动症的发生风险。针对此类患者,医护人员可开展“疼痛”相关知识的专题讲座,使其对疼痛有更为科学的了解,进而提高患者的疼痛接受能力,降低恐动症的发生风险。(3)焦虑抑郁心理。焦虑抑郁是患者住院治疗期间常见的负性心理,由于恐动症患者多存在疼痛灾难化的错误认识,将躯体的疼痛误以为是一种折磨,进而加重其焦虑抑郁情绪,两者互为因果,形成恶性循环。张华果等人[13]指出,老年髋部骨折患者普遍存在跌倒恐惧心理,这种恐惧心理可加重患者原有的焦虑抑郁情绪,进而引发一系列回避行为。对此,医护工作者可通过认知行为疗法、心理咨询等心理治疗手段,帮助其调整不良的认知、情绪和行为,提高其自我控制能力和心理适应性。(4)术后髋关节功能差。本文结果表明,术后髋关节功能差可使内固定术后恐动症的发生风险增加3.290倍。采用Harris髋关节功能评分表评估患者术后髋关节功能,可真实、准确地反映髋关节功能恢复情况,患者髋关节的活动越差,活动中所感受到的疼痛与不适往往更强,其运动恐惧心理则更强。针对此类患者,医护人员可通过与患者沟通交流,表达关心和鼓励,增强患者的自信心,并在医生指导下,进行适当的康复运动训练,促进髋关节的恢复。(5)自我效能感低。自我效能感是指个人对于自己能力的评价和信心的程度。自我效能感高的患者通常更相信自己能够有效地完成医生所安排康复运动,早期运动的依从性、积极性更高。有研究[14]表明,自我效能感与恐动症呈现负相关关系,即自我效能感越高,恐动心理则越弱。本文结果亦显示,自我效能感低的患者术后恐动症发生风险是自我效能感高者的3.290倍,与雷梦迪等[15]报道相近。对此,医护人员可与患者共同制定个性化的康复小目标,循序渐进,帮助患者建立康复的信心;对患者的表现应及时给予积极的反馈,并给予一些小礼物作为鼓励,加强患者的自我肯定,进而提高自我效能感。
综上所述,髋部骨折患者内固定术后恐动症的发生受BMI、疼痛接受能力、焦虑抑郁心理、术后髋关节功能、自我效能感的影响,医护工作者应密切关注高风险患者,必要时及时给予针对性干预,以降低术后发生恐动症的发生率。

