可视喉镜配合纤维支气管镜引导双腔支气管插管在胸外科手术麻醉中的应用
邵 强 王 瑛 芮鹏飞 徐 静 潘秋云
江苏省人民医院溧阳分院(溧阳市人民医院)麻醉科,江苏省溧阳市 213300
随着医疗技术的不断进步,当前行胸外科开胸手术治疗的病例也逐渐增多,而肺隔离则是该手术进行前较为常规的麻醉处理过程,用以隔离患者的病患侧及健侧肺器官,预防发生交叉感染的问题,同时还能改善手术过程的视野,帮助手术医生快速准确判断患者病情,为其制定有效的通气方案[1]。当前临床上广泛应用的肺隔离手段为双腔支气管导管术,而在实施双腔支气管导管术过程中,置入导管位置的要求非常高,必须精确,一旦其位置处理不当会导致患者发生诸多并发症,损害机体,严重的还会威胁其生命安全,为了确保支气管导管置入位置精确,就需要应用可视喉镜与纤维支气管镜加以配合与引导,为患者顺利的肺隔离奠定基础[2]。本研究现选取80例行全身麻醉经支气管插管胸外科手术的患者,对其资料展开对比分析,现汇报如下。
1 资料与方法
1.1 一般资料 选取我院2021年6月—2022年12月收治的80例行全身麻醉经支气管插管胸外科手术的患者。采用随机数字表法分为观察组40例和对照组40例。观察组中男22例,女18例;年龄29~75岁,平均年龄(45.8±7.8)岁;体质量44.2kg~89.1kg,平均体质量(57.9±10.4)kg。对照组中男21例,女19例;年龄29~74岁,平均年龄(45.4±7.6)岁;体质量44.5~89.0kg,平均体质量(58.3±10.1)kg。两组一般资料比较无统计学差异(P>0.05),有可比性。
1.2 选择标准 纳入标准:(1)患者均符合美国麻醉师协会ASA[3]的病情分级,为Ⅰ级~Ⅲ级;(2)患者自愿配合研究流程,签署知情同意书。排除标准:(1)有严重支气管畸形问题的患者;(2)经口明视明确为插管困难的患者;(3)配合度极低,中途退出研究的患者。
1.3 方法 在患者进行手术前,常规进行麻醉前的检视与测评,评估患者的呼吸质量,明确其患处支气管位置是否有插管辅助器具。行麻醉处理前准备常规的设施仪器,优亿可视喉镜(型号:TD-C-IV)、aScope纤支镜(型号:Ambu aScope3)、普通喉镜用TRUPHATEK喉镜等。将患者送入手术室后,为其进行常规的麻醉处理,用药包括0.075mg/kg咪达唑仑(国药准字H20143222,江苏恩华药业股份有限公司)、2mg/kg丙泊酚(国药准字H20040300,西安力邦制药有限公司)、0.8mg/kg罗库溴铵(国药准字H20093186,浙江仙琚制药股份有限公司)等。具体操作如下:患者行常规麻醉后,在为对照组患者确定支气管插管位置时以听诊辅助联合医疗人员经验操作,采用优亿可视喉镜进行支气管插管位置确定的引导,再使用双腔支气管插管进入患者呼吸道,将导管芯取出,持续将支气管导管深入,旋转90°。若遭遇明显的阻力则停止。明确导管位置的方法以向支气管和支气管套囊加注氧气,结合听诊器的结果为准,掌握气体的流动情况和患者胸部的扩张收缩幅度综合进行判断。具体参考以下的标准:(1)患者呼出二氧化碳的气体浓度上保持均匀稳定;(2)使用听诊器的结果显示健侧呼吸音正常,患侧则无插管而发生的改变情况;(3)健侧通气的情况下患者呼吸停止,呼吸音和胸部起伏运动相一致,无漏气问题。完成插管后采用纤维支气管镜对具体的位置作最后的修正,再将插管进行固定。观察组患者则使用可视喉镜联合纤维支气管镜,医疗人员和麻醉师均需有丰富的经验,且有助手配合。在插入导管后助手将可视喉镜从患者口腔插入,通过可视喉镜已能明显观察声门为准,医疗人员结合观察声门的情况和上呼吸道的大小明确双腔支气管导管规格,在可视喉镜引导下把双腔管放入声门,纤维支气管通过主管插入,在持续加深的过程直达目标支气管开口,随后再将支气管导管置入预设的合适支气管位置及深度。从患者体内取出支气管镜以前,还要多次确定其对应的具体位置,在固定导管位置以后,为患者接入呼吸机进行机械通气,术后在患者麻醉失效及苏醒后,为其取下导管[4-5]。
1.4 观察指标 (1)记录两组患者在入室时、插管完成时、插管完成后3min的平均动脉压(MAP)水平与心率(HR)的情况。(2)以喉镜进入患者口腔到确定插管成功为患者的插管定位时间进行对比,记录两组一次性插管成功的情况。(3)记录比较两组患者术后48h出现的声带受损、咽喉水肿、口腔损伤、气管栓塞、支气管痉挛、上喉痉挛等并发症发生率。
1.5 统计学方法 将研究数据录入SPSS24.0软件中分析,计数资料以百分率表示,行χ2检验,计量资料以均数±标准差表示,行t检验,P<0.05表示比较差异有统计学意义。
2 结果
2.1 两组不同时间点MAP与HR比较 两组患者不同时点的MAP与HR比较均无显著统计学差异(P>0.05),且整体上均保持平稳。见表1。

表1 两组不同时段MAP与HR变化情况比较
2.2 两组一次性插管成功率及定位时间比较 观察组患者插管定位时间短于对照组,一次性插管成功率高于对照组(P<0.05)。见表2。
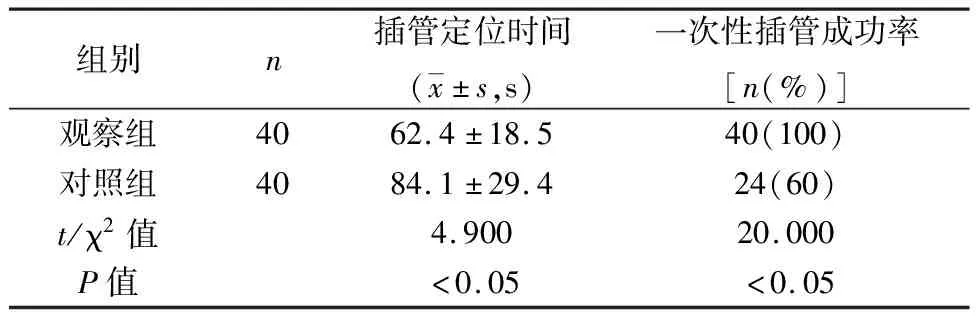
表2 两组一次性插管成功率与定位时间比较
2.3 两组并发症发生情况比较 观察组患者并发症发生率低于对照组(χ2=5.000,P<0.05)。见表3。
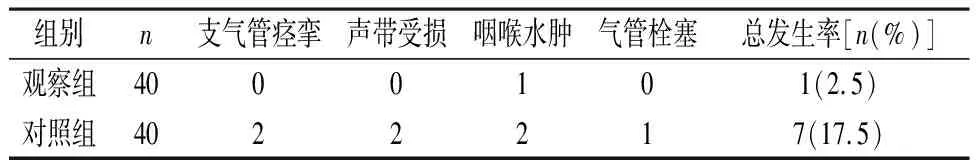
表3 两组并发症发生情况比较
3 讨论
患者行胸外科手术治疗时需要采用双腔支气管导管技术,确保手术中视野开阔,有助于减少手术过程风险,降低患者术后并发症的发生概率,且还能预防手术操作累及健侧的肺部器官,从而降低纵隔移动幅度,因此双腔支气管导管技术的应用得到诸多手术医师和患者的认可,在麻醉处理中应用较多[6-7]。但因为支气管导管直径比支气管内壁粗,而导管材质会对其弯曲的程度有一定的制约性影响,还会降低通气的质量,常用的传统听诊方法在确定插管位置的精准度上缺乏保障,插管过程也难以判断遭遇的阻力,所以很大程度影响其一次性插管的成功率,也会导致最终的插管质量不佳[8]。
与传统的镜片对比,可视喉镜优势也较为明显,其可以在显示器中将声门和声门前段的组织清晰显示,并在双腔支气管插入时就可实施,与普通喉镜对比则能大幅度降低过度暴露而导致组织产生伤害的问题,还解决了双腔支气管镜导管插入过程的暴露难题。在将双腔支气管插入到气道后,结合传统听诊的方法来确定位置将存在很多经验判断和盲目的问题,容易插入异侧支气管中[9]。且存在一次性插管成功率较低,导管位置缺乏精确度,并且在修正插管位置的过程反复推拉导管给患者声带、口腔造成不良影响而引发患者水肿出血的后果。纤维支气管镜所具备的可视作用可帮助医生在应用双腔支气管导管时有更精准的定位,能够大幅度提高一次性插管的成功率,避免因缺乏精准度和插管不成功而进行反复插管给患者带来的痛苦,降低支气管痉挛、气管栓塞、上喉痉挛等并发症的发生率,提高患者的满意度和认可度。本研究结果显示,观察组一次性插管成功率达高于对照组(P<0.05)。观察组患者的插管定位时间短于对照组(P<0.05)。在并发症方面,观察组仅出现1例咽喉水肿的问题,对照组则发生支气管痉挛、咽喉水肿和声带受损各2例,另外还有1例为气管栓塞,观察组并发症总发生率明显低于对照组(P<0.05)。而在入室时、插管完成时以及插管完成后3min,两组患者各项生命体征指标均无明显差异,整体表现较为平稳,均证实了双腔支气管插管的安全性。有学者[6]研究探讨纤维支气管镜引导下双腔支气管导管插管在胸外科手术麻醉中的应用效果,结果发现所选病例只有1例未达到一次性插管成功的效果,因在纤维支气管镜端进入患者左主支气管以后,双腔支气管导管无法继续进入,于是中途更换了小1号的双腔支气管导管,才得以顺利定位,而其他患者则均为一次性插管和定位成功,本研究纳入的病例未出现此情况。
综上所述,可视喉镜联合纤维支气管镜引导双腔支气管插管在胸外科手术麻醉中应用,可减少患者的定位时间,提高一次性插管成功率,降低患者并发症的发生,有临床推广价值。

