多发肺微小肺脑膜瘤样结节1例
贺泽民 刘柯婷 李 红 曹伯雄 昝自亮 冯昊 魏强
肺微小脑膜瘤样结节(minute pulmonary meningothelial-like nodules, MPMNs)是一种罕见的肺内结节,临床上极为少见。本文报道四川大学华西空港医院胸外科收治的一名56岁的女性患者,体检发现双肺多发肺内磨玻璃结节,经长时间随访观察后肺结节增大,接受了胸腔镜下左肺下叶背段切除、左肺上叶楔形切除,术后诊断为MPMNs。在临床中,肺微小脑膜瘤样结节十分罕见,本报道旨在提高胸外科医生对这种罕见疾病的影像学及病理特征的认识,提高对此类疾病的诊断及鉴别诊断,报告如下。
病例资料
患者,女性,56岁,因“发现肺结节8年余 ”于2023年6月5日入院,患者入院8年余前,行胸部CT发现双肺结节,不伴咳嗽、咳痰、胸痛、胸闷、气促,无潮热、盗汗、发热、畏寒、恶心、呕吐,亦无头晕、头痛、腹痛等不适。定期随访,结节未见长大,1周前患者复查CT提示部分结节较前增大,为进一步治疗来院,门诊以肺占位收入我科住院治疗。既往无高血压、糖尿病等慢性病史。入院查体:T:36.8℃,P:80次/分,R:19次/分,BP:108/89mmHg,全身浅表淋巴结未扪及肿大。口唇不发绀。颈软,气管居中,甲状腺无肿大,未闻及颈部血管杂音。双侧胸廓对称无畸形,双侧呼吸动度一致,胸部无压痛。双肺野叩呈清音,双肺听诊呼吸音清晰,双肺未闻及干湿性啰音。辅助检查:2023年5月29日我院胸部CT提示:1.右肺中叶少许纤维条索影。2.双肺多个结节(约20余枚),部分为实性,部分为磨玻璃结节。入院诊断:双肺结节。
入院后查肿瘤标记物、血常规、肝功能、肾功能、凝血功能、输血前感染性指标检测阴性。胸部增强CT提示:双肺多发结节,以磨玻璃结节为主,结节大者位于左肺上叶,约0.7cm ,双肺间多处约0.1~0.6cm磨玻璃结节(如图1),颅内及上腹部CT平扫及增强未见异常,心脏彩超:左室收缩功能检测值正常,舒张功能降低,肺功能正常。患者肺结节随访过程中增大,不除外肺癌可能,具有手术指征,征得患方同意后,于2023年6月8日在全麻下行胸腔镜左肺下叶背段切除+左肺上叶楔形切除,术中探查:较大结节位于左肺上叶尖段,约0.7cm×0.5cm大小,剖面呈鱼肉样,左肺下叶背段见多枚肺结节,约0.4~0.6cm大小,剖面呈鱼肉样,均无脏层胸膜皱缩,无侵犯壁层胸膜,肿瘤距隆突>2cm,未侵及周围脏器。术后病理诊断:左肺上叶、左肺下叶结节:共5枚,均为肺组织内纤维组织增生伴少许炎细胞浸润,局灶纤维变性,IHC:Vimentin(+)、EMA(部分+)、PR(部分+)、CD56(弱+)、Ckpan( AE1/AE3)(-)、TTF-1(-)、CK7(-)、CK5/6(-)、P40(-)、CgA(- )、Syna(-)、NapsinA(-)、Ki-67阳性率约1%。符合肺微小脑膜瘤样结节(如图2),手术切缘未见病变累及。术后于2023年6月13日顺利拔除胸腔闭式引流管后出院,出院后定期随访观察其余双肺结节。
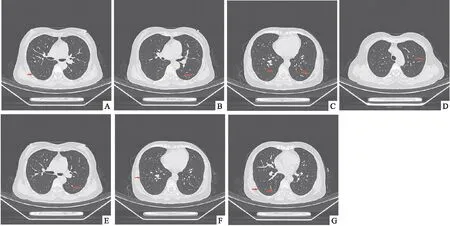
图1 A-G:术前的胸部CT提示双肺多发结节

图2 A:肺结节组织(HE×40); B:肺结节组织(HE×100)
讨 论
近年来,随着胸部CT检查的广泛普及,肺多发磨玻璃结节(synchronous multiple ground-glass nodules, SMGN)的诊断越来越频繁,有研究报道,在肺磨玻璃结节的患者中,多发肺磨玻璃结节占20%~30%[1]。对于>6mm多发肺磨玻璃结节经观察3个月后若结节未见缩小或消失,更可能是多原发性肺癌,良性结节较为少见[2],其中微小肺脑膜瘤在临床上极为少见,临床报道较少。
脑膜瘤(meningioma)是相对常见的中枢神经系统肿瘤,异位脑膜瘤的发病率为1%~2%,原发性肺脑膜瘤在颅外脑膜瘤中极为罕见[3],MPMNs通常发生在中年或老年人身上,女性稍占多数,大多数MPMNs是良性病变,生长缓慢,病人通常没有症状。他们经常在体检时被发现,恶性的MPMNS具有侵略性的生长和远处转移是极其罕见的[4]。MPMNs主要表现为一个孤立的肺结节,MPMNS多发的肺磨玻璃结节临床上极为少见,由于CT图像形态学的MPMNs多样性, 大多数MPMNs体积较小,直径0.1~11.0mm,CT扫描通常显示圆形或椭圆状的孤立结节或不同大小的肿块阴影,密度均匀,边界光滑,轮廓清晰,各肺叶中均有分布,常沿肺泡间隔生长,不破坏肺组织原有结构,呈毛玻璃阴影或实性结节,早期病变在较小时可以表现为玻璃样的变化,这很容易与早期肺癌相混淆。因此MPMNs在CT影像中不具备特异性[5]。通常在肺手术切除标本或尸检标本中偶然发现,MPMNs尸检发现率约为0.3%~0.5%,而手术发现率为1.1%~9.5%[6]。确诊需要根据结节病理和免疫组化确诊,MPMNs在HE染色下主要成分为上皮样细胞和梭形细胞,位于肺间质内的小静脉周围,可呈簇状、巢团状、旋涡状排列,细胞核呈圆形或卵圆形,可见核内包涵体,细胞质嗜酸,细胞边界不清。免疫组化表现为波形蛋白(vimentin)、上皮膜抗原(epithelial membrane antigen,EMA)、孕激素受体(progestogen receptor,PR)、CD56阳性率高,CK、TTF-1、S-100、HMB-45、CD34、Syn、CgA均阴性,Ki-67增殖指数均<5%[7]。其中vimentin在所有病例报告中表达率达100%,PR阳性可能提示性激素在控制其生长方面发挥作用。CD56作为神经细胞黏附分子,是一种表达于神经元、神经胶质、骨骼肌表面的细胞表面糖蛋白,阳性提示MPMNs可能伴脑膜上皮分化[5],本例患者免疫组化提示Vimentin(+)、EMA(部分+),PR(部分+)、CD56(弱+),Ki-67阳性率约1%。患者肺结节整体恶性程度偏低或趋于良性,与既往报道的免疫组化结果相符。
肺微小脑膜瘤样结节患者通常无特殊症状,少数可有咳嗽及轻微胸痛,多无吸烟及职业接触史[8]。在本病例中,患者无明显症状,主要表现为双肺多发结节,双肺结节多达20余枚,大小约0.1~0.7cm,患者通过定期随访观察,观察时间达到8年,近期出现结节增大,CT影像上与早期肺癌极难区别,术前不能完全排除肺癌可能,因此我们选择手术治疗,术中切除肺结节6枚,均为肺微小脑膜瘤样结节,因此此类疾病在临床诊断极具挑战性。预后方面,肺微小脑膜瘤样结节多为良性病变,手术切除后预后良好,无复发或转移。有报道显示,许多病例
的随访时间超过20年,不过也有研究发现,部分肺微小脑膜瘤样结节有恶性表现,预后欠佳[9]。
因此,肺微小脑膜瘤样结节(MPMNs),在临床中十分罕见,多为良性肿瘤,预后较好,但也有恶性MPMNs病例报道。在临床工作中,非常容易与早期肺癌相混淆。在多发肺内磨玻璃结节的临床诊疗过程中,MPMNs往往被我们忽视,应当引起我们的特别注意。

