WLR及CRP/ALB对新型冠状病毒感染病情严重程度的预测评估作用观察
朱东平 冷静 陆孝灵 陈璐 李莉
2019冠状病毒病(COVID-19)在全世界大流行,严重威胁了全球公共卫生安全,于2020年3月11日被世界卫生组织(世卫组织)宣布为大流行病[1]。随着新型冠状病毒不断传播,产生了很多变异株,2022年奥密克戎变异株成为全球流行优势毒株,传染性增大,毒力减低,新冠病毒再次在全国流行。研究发现,SARS-CoV-2引起的过度炎症反应和随后失控的细胞因子风暴是导致重症COVID-19患者临床恶化和死亡的重要原因[2-3]。 因此通过研究白细胞计数与淋巴细胞计数、C-反应蛋白与血清白蛋白比值等炎症指标组合标志物来验证与COVID-19感染患者进展为危重症的关系,为临床诊治提供依据。
资料与方法
一、研究对象
此回顾性、观察性研究纳入2022年11月至2023年1月在云南省第三人民医院住院的新型冠状病毒(COVID-19)感染患者437例,其中平稳组患者(n=383),危重症组患者(n=54),排除了入院时诊断为危重症患者以及入院时基础数据缺失>20%的患者。该研究已获得云南省第三人民医院伦理委员会批准(2023KY035)。
二、定义
根据国家卫健委、国家中医药管理局发布的《新型冠状病毒感染诊疗方案(试行第十版)》对COVID-19的临床类型进行分类[4],诊断标准为流行病学史+临床表现(呼吸道症状、肺部影像学检查、实验室检测)+病原学检测(核酸、抗体),危重症诊断标准为①出现呼吸衰竭,且需要机械通气。②出现休克。③合并其他器官功能衰竭需要ICU监护治疗。
三、数据收集
从电子医疗系统中获取每例患者的临床记录和实验室数据。由经验丰富的呼吸临床医生完成,从患者的电子病历中选出基础数据、合并症、临床症状和体征以及临床结局(住院期间严重COVID-19进展为危重症)的数据。收集并评价入院时的实验室检查结果,包括CRP、Alb、肝功能、凝血功能、血常规参数、血气等指标。
四、实验室检查
使用BC-6800全自动血液分析仪(迈瑞,深圳,中国)进行常规血液参数分析。使用生产商试剂在LABOSPECT 008 AS自动生化分析仪上检测血清生化参数,包括肝功能参数、肾功能指数、脂质谱、Alb和CRP。使用SF-8100自动凝血分析仪测定凝血功能参数。所有实验室数据均在同一实验室使用标准化和认证程序进行检测。
五、统计学分析

结 果
一、COVID-19危重症组和平稳组患者的人口统计学和基线临床特征
根据选择标准,最终分析共纳入437例感染COVID-19住院患者。住院期间,54/437例(12.4%)患者病情快速恶化,进展为危重症,另外平稳出院患者383/437例(87.6%)的临床特征和结局总结见(表1)。437例患者的平均年龄为(72.39±15.0)岁,感染COVID-19后进展为危重症患者(78.7±9.2)岁较平稳出院患者平均年龄(71.5±15.5)岁更高(P<0.05);危重症组中39例(72.2%)患者为男性,较平稳组男性234例(61.1%)无统计学差异。诊断C0VID-19住院患者完善胸部CT检查诊断病毒性肺炎患者238例(54.5%),其中危重症组患者提示病毒性肺炎44例(81.5%),较平稳组194例(50.7%)有统计学差异(P<0.05);高血压是最常见的合并症,其次是糖尿病、冠心病、慢性阻塞性肺疾病、慢性肾脏疾病和慢性心力衰竭,两组患者住院时间无统计学意义。
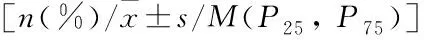
表1 平稳组与进展为危重症COVID-19患者的基线特征
二、两组数据实验室指标对比及重要指标数据分布情况
危重症组与平稳组主要研究指标差异性分析得出白细胞计数与淋巴细胞计数比率(WLR)[20.4(10.5,37.2)vs5.7 (3.9,10.9),Z=10.076,P< 0.001], C-反应蛋白与血清白蛋白比值(CRP/ALB)[7.65(4.20,19.00)vs0.70(0.20,1.90),Z=10.059,P< 0.001];此外单因素差异分析表明白细胞计数、淋巴细胞计数、CRP、ALB、IL-6、D-二聚体、氧分压、血沉及降钙素原在两组间具有统计学差异(P<0.05)(表2)。

表2 平稳组与进展为危重症COVID-19患者的实验室指标[M(P25,P75)]
三、危重症COVID-19患者疾病进展的危险因素
基于人口统计学因素和入院时临床实验室检查指标对COVID-19患者进展为危重症的相关风险因素分析,将单因素差异性分析结果P<0.05指标纳入多因素回归分析,结果发现白细胞计数、血清白蛋白和CRP/ALB在排外相关混杂因素后仍具有统计学差异,结果分别为(OR:1.270,95%CI:1.055~1.434,P=0.025)、(OR:0.937,95%CI:0.925~0.989,P=0.041)、(OR:1.550,95%CI:1.256~1.804,P=0.012),CRP/ALB是强有力的预测因素。但是WLR排除相关因素影响后不具有统计学差异(OR:1.202,95%CI:0.993~1.537,P=0.055)(表3)。
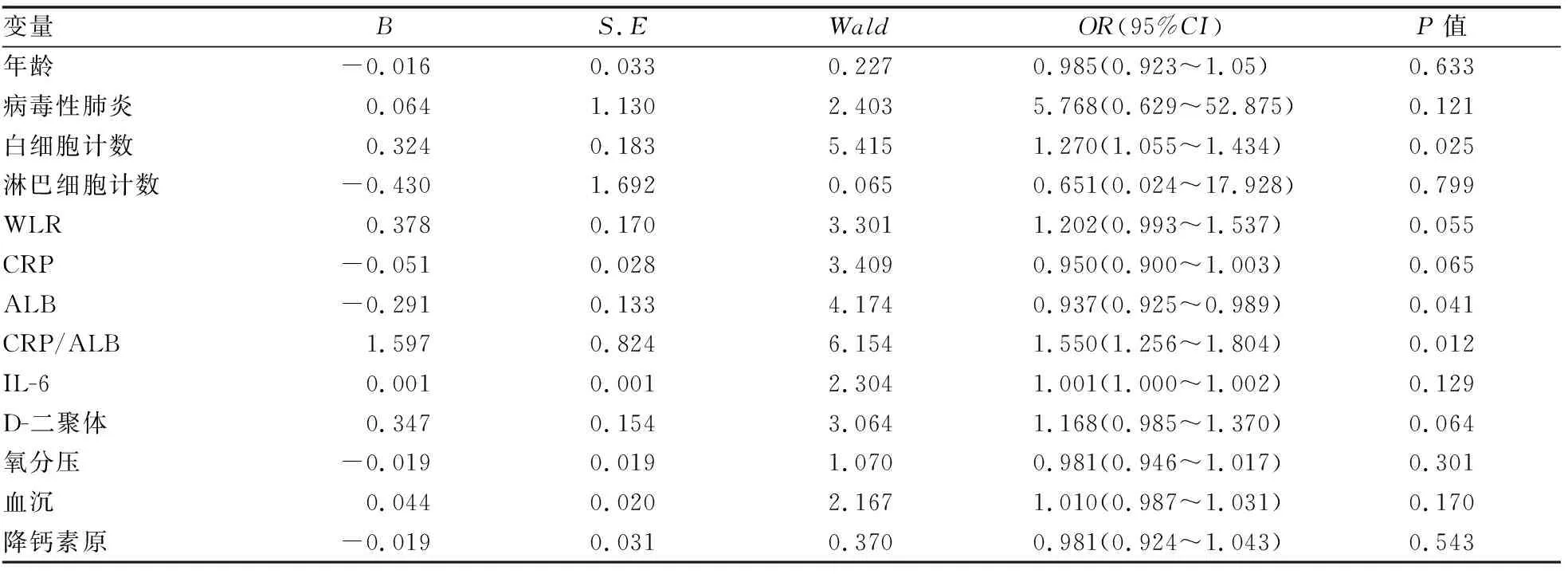
表3 COVID-19患者相关危险因素多因素Logistic 回归分析
四、疾病进展和临床结局的诊断价值和预测因素
为了评价WLR与CRP/ALB的预后价值,生成了受试者操作特征曲线(图1)。受试者工作特征曲线下面积(AUC)为WLR 0.84(95%CI:0.79~0.89,P<0.001),CRP/ALB为0.92(95%CI:0.88~0.95,P<0.001);WLR预测进展为危重症最佳截断点为12.37,敏感度为71%,特异度为82%,同时还比较了CRP/ALB比值预测疾病进展死亡的最佳截断点为2.86,敏感度为86%,特异度为84%,两指标均具有很高预测能力。
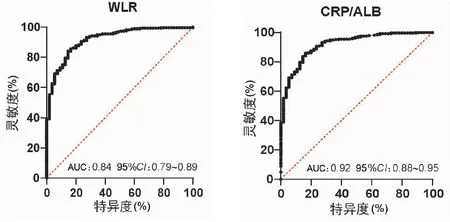
图1 平稳组与危重症组相关预测因子ROC曲线
五、研究指标预测终点事件发生价值
通过WLR预测进展为危重症最佳截断点为12.37,CRP/ALB比值预测疾病进展为危重症的最佳截断点为2.86,超过最佳截断点的血清指标患者容易进展为危重症;将WLR、CRP/ALB值分组为高值和低值组,利用Kaplan-Meier 生存分析绘制生存曲线,采用Log-rank检验来评估两组研究的差异,结果分别为(中位时间16天,95%CI:13.425~18.575,Log-rank=105.150,P<0.001)和(中位时间16天,95%CI:13.430~18.570,Log-rank=102.249,P<0.001)(图2)。

图2 不同WLR、CRP/ALB值预测COVID-19患者进展为危重症K-M曲线
讨 论
自2022年12月以来,新型冠状病毒变异株奥密克戎的出现增强了新冠病毒传染性,降低了其毒性,导致中国阳性感染人数达到694万。为防止新冠疫情再次暴发并防止疾病进展,需要进一步研究以管理这些病例并需要一种可靠的与COVID-19感染患者疾病进展相关的生物标志物来区分COVID-19感染的危重症患者,以便早期识别COVID-19进展的危重症患者,减少不良事件的发生,合理利用医疗资源、减轻医疗负担。
大规模多中心临床流行病学研究表明,在新冠病毒大流行早期,进展为危重症导致死亡患者比例为1.4%~3.1%[5],低于本研究结果,进展为危重
症的比例为12.4%。造成差异的原因可能与研究组中新型冠状病毒的突变和重症患者比例较高有关。研究表明[6],年龄、男性和合并症是新型冠状病毒感染患者死亡的独立预测因素,但在本研究中多因素回归分析后发现年龄和合并症与COVID-19感染患者疾病进展无明显相关性(P>0.05);在临床工作中,应更多地关注老年患者的临床指标和症状,但在本研究中,合并症与进展为危重症之间没有明显的关联。此外,在本研究发现,感染COVID-19后并发病毒性肺炎的患者更容易出现疾病进展为危重症,这与相关国内外的研究结论相似,即并发病毒性肺炎是COVID-19患者住院和死亡的常见原因,CT图像在确定疾病的严重程度和程度方面起着至关重要的作用[7-10]。
在许多重症和危重症患者中,SARS-CoV-2可诱导细胞因子风暴,这是以炎症细胞因子过度释放的过度炎症反应[2-3],该反应主要表现为肿瘤坏死因子-α (TNF-α)、巨噬细胞炎症蛋白1A、单核细胞趋化蛋白-1、白细胞介素(IL-6)、IL-7、炎症趋化因子等细胞因子的产生增加。此外,炎症指标已被广泛研究,能可靠预测COVID-19的进展和严重程度[11-14]。在感染的急性阶段,白细胞迅速增加,以保护机体功能,防止病原体的扩散和毒素对机体的攻击。本研究发现危重症患者白细胞计数明显高于平稳组(P<0.001),表明其也有预测危重症发展价值。此外,研究还指出,感染SARS的患者普遍存在淋巴细胞计数下降,SARS患者在发病早期细胞免疫功能明显受损,且病情越严重,CD4+T淋巴细胞计数下降越显著,提示外周血淋巴细胞亚群计数下降程度可作为病情严重程度和预后的指标之一[15]。此外,钟南山院士等研究小组表明,新型冠状病毒感染患者引起的炎症因子风暴和一系列免疫反应导致淋巴细胞耗竭,从而导致淋巴细胞计数普遍减少。因此,在感染急性期白细胞升高、淋巴细胞减少的情况下,与平稳组相比危重症组白细胞计数和淋巴细胞计数之间差异有统计学意义(P<0.001),可作为COVID-19感染患者危重病情进展的预测指标。但在进行多因素Logistic 回归分析中发现,WLR不能作为危重症COVID-19患者死亡的危险因素(P>0.05)。
本研究发现,C-反应蛋白与血清白蛋白比值可以预测新冠病毒感染患者是否发展为危重症,当新冠病毒感染引起急性炎症风暴时,CRP会迅速升高,在发病48小时内给予最高峰。此外,白蛋白是由肝细胞产生的,它在维持血浆胶体渗透压、某些物质的血管内转运、炎症反应、血栓形成、脂质代谢等方面起着重要作用[16],在全身炎症反应期间,患者常因不良饮食和肝脏生产功能受到抑制从而导致白蛋白水平下降,可以作为炎症状态和营养状态的指标。此外,促炎细胞因子如肿瘤坏死因子-α(TNF-α)和白细胞介素-6(IL-6),也会抑制白蛋白生成,从而导致了白蛋白下降,进一步削弱了机体对新冠病毒的抵抗力,增加了疾病进展与死亡风险。而且有研究发现,严重和危重症COVID-19患者通常表现为营养状况差和过度炎症[17]。此外还有研究表明COVID-19患者的白蛋白水平较低,血清白蛋白水平低与COVID-19患者的疾病严重程度和不良结局显著相关[18]。近年来,它的使用越来越多,CRP/ALB比值最初被作为脓毒症的预后指标,并可以预测脓毒症患者的疾病严重程度和90天死亡率[19]。因此,CRP/ALB比值可能代表了炎症和营养状态之间的平衡。此外,本研究发现,入院时白细胞计数、淋巴细胞计数、CRP、ALB、IL-6、D-二聚体、血沉和降钙素原在感染新冠患者进展为危重症或死亡与平稳出院患者有统计差异,炎性指标在两组对照研究中均表现出了一定的预测价值,这为我们临床工作中对新冠病毒感染患者的诊治提供了一定依据。
入院时CRP/ALB值与进展为危重症COVID -19疾病的发生显著相关,可用于早期预测COVID-19感染患者临床预后。

