骨质疏松性椎体骨折患者采用脊柱微创手术的临床效果研讨
王冰,王全明
江南大学附属医院骨科,江苏无锡 214000
骨质疏松为当前老年群体常见骨科病变,其骨质丢失较为严重,骨密度处于较低水平,接触到轻微外力即有骨折风险。该类骨折有脱位表现,会限制椎体活动,增加椎体痛感,若在骨折后碎块压迫到脊髓,会损伤到神经组织,影响椎体的康复[1]。保守方案能避免手术造成的创伤,但椎体结构较特殊,很难达到精准愈合的效果,而且较长卧床周期会诱发其他并发症。为了优化椎体骨折康复效果,临床多行开放手术治疗,能观察到椎体具体骨折情况,使断端精准复位,可调节椎体高度,逐渐恢复椎体功能,但该术式创伤大,感染风险高,适应症窄[2]。脊柱微创手术类型较多,其中经皮椎体后凸成形术(Percutoneous Kyphoplasty,PKP)较为普遍,该手术会将骨水泥注入在塌陷位置,可纠正患肢高度,提高椎体稳定性,降低椎体受压程度,符合椎体力学特点,促进椎体的康复[3]。本研究选取2020 年1 月—2022 年12 月江南大学附属医院收治的80 例骨质疏松性椎体骨折患者作为研究对象,探究脊柱微创手术的应用价值,现报道如下。
1 资料与方法
1.1 一般资料
选取本院收治的80 例骨质疏松性椎体骨折患者作为研究对象,按照单双号分组,将其分为开放组(n=35)、微创组(n=45)。开放组中男18 例,女17例;年龄51~80 岁,平均(65.89±2.15)岁;骨折时间2~24 h,平均(13.46±2.75)h。微创组中男24 例,女21 例;年龄50~81 岁,平均(66.23±2.44)岁;骨折时间3~25 h,平均(14.27±2.91)h;两组患者一般资料对比,差异无统计学意义(P均>0.05),具有可比性。本研究经医院医学伦理委员会批准通过(LS2022101)。
1.2 纳入与排除标准
纳入标准:①诊断为骨质疏松性椎体骨折;②均为首次椎体骨折;③对本研究知情同意;④椎体后壁未缺损。
排除标准:①骨髓炎者;②脊髓受损较为严重者;③陈旧性骨折者;④无法凝血者;⑤椎体退行性病变者。
1.3 方法
开放组采用传统开放手术。注意观察椎体骨折程度,若未伤及神经组织,未伴随移位情况,可行石膏固定处理;若未伤及神经,伴随移位情况,可行牵引复位;若伤及神经,伴随复位表现,可将骨折椎体作为中心,将椎体附近肌肉组织切开,注意保护神经,充分暴露椎体,观察上下椎板状态,将椎弓根螺钉拧入到适当位置,实施固定处理,结束后冲洗引流缝合即可。
微创组采用脊柱微创手术。该组患者均取俯卧位,行全麻处理,经C 型臂X 线机辅助定位到骨折椎体位置,经椎弓根实施穿刺处理,穿刺后行正侧位透视检查,确保穿刺针走形正确,刺入针尖,直至达到椎体后缘皮质5 mm 的地方,退出内芯,将导丝送入其中,将工作套管送入到该位置,而后向骨折椎体位置送入球囊,经对比剂辅助均匀填充球囊,充分扩张球囊,扩张符合要求后停止填充,监测椎体状态,复位后吸出对比剂,退出球囊,向骨折位置注入骨水泥,充分凝固后退出套管,缝合切口。
1.4 观察指标
①两组围术期指标。包括出血量、手术时间、出院时间,还需记录骨水泥使用量。
②椎体状态。需在手术前后分别行影像学检查,记录伤椎前缘、中部高度,还需计算出Cobb 角。
③愈合情况。统计日本骨科协会评分(Japanese Orthopaedic Association Scores, JOA),共29 分,能了解椎体功能;统计日常生活活动能力(Activities of Daily Living, ADL)评分,共100 分,能了解椎体活动范围;统计视觉模拟评分(Visual Analogue Score, VAS),共10 分,可判断椎体痛感。前2 项为正向积分,后1 项为负向计分。
④并发症发生情况。包括脊髓损伤、骨水泥渗漏、感染。
1.5 统计方法
采用SPSS 26.0 统计学软件处理数据,围术期指标、椎体状态、愈合情况为计量资料,且符合正态分布,以(±s)表示,行t检验;并发症发生情况为计数资料,以例数(n)和率(%)表示,行χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 两组患者围术期指标比较
微创组的出血量、骨水泥使用量均低于开放组,差异有统计学意义(P均<0.05);微创组的手术、出院时间均短于开放组,差异有统计学意义(P均<0.05)。见表1。
表1 两组患者围术期指标比较(±s)
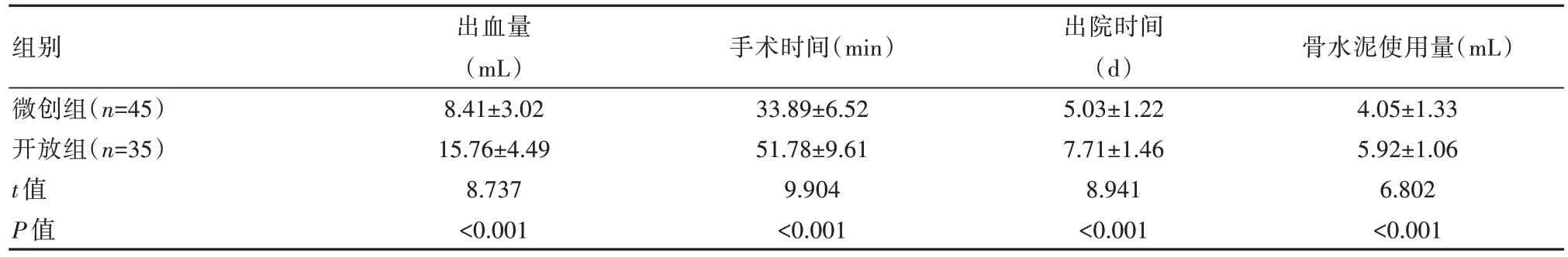
表1 两组患者围术期指标比较(±s)
组别微创组(n=45)开放组(n=35)t 值P 值出血量(mL)8.41±3.02 15.76±4.49 8.737<0.001手术时间(min)33.89±6.52 51.78±9.61 9.904<0.001出院时间(d)5.03±1.22 7.71±1.46 8.941<0.001骨水泥使用量(mL)4.05±1.33 5.92±1.06 6.802<0.001
2.2 两组患者椎体状态比较
术前,两组患者的伤椎前缘高度、伤椎中部高度、Cobb 角比较,差异无统计学意义(P均>0.05);术后,微创组的伤椎前缘高度、伤椎中部高度均高于开放组,Cobb 角低于开放组,差异有统计学意义(P均<0.05)。见表2。
表2 两组患者椎体状态比较(±s)
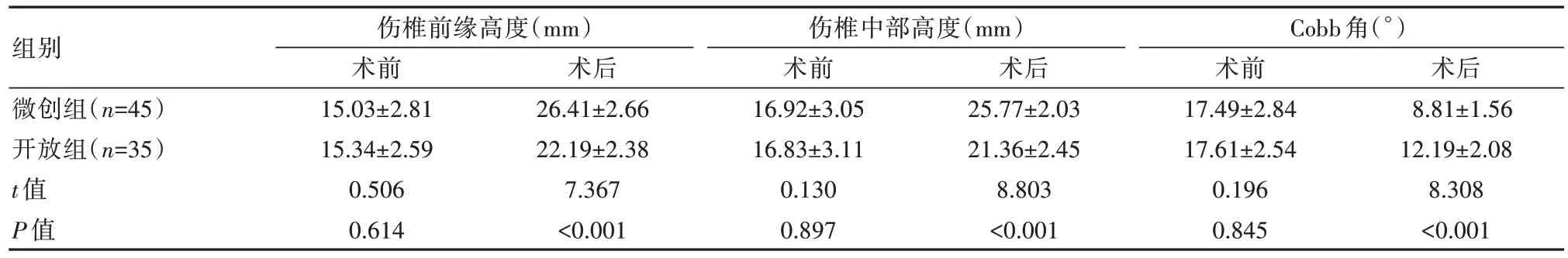
表2 两组患者椎体状态比较(±s)
组别微创组(n=45)开放组(n=35)t 值P 值伤椎前缘高度(mm)术前15.03±2.81 15.34±2.59 0.506 0.614术后26.41±2.66 22.19±2.38 7.367<0.001伤椎中部高度(mm)术前16.92±3.05 16.83±3.11 0.130 0.897术后25.77±2.03 21.36±2.45 8.803<0.001 Cobb 角(°)术前17.49±2.84 17.61±2.54 0.196 0.845术后8.81±1.56 12.19±2.08 8.308<0.001
2.3 两组患者愈合情况比较
术后,微创组的JOA、ADL 评分均高于开放组,VAS 评分低于开放组,差异有统计学意义(P均<0.05)。见表3。
表3 两组患者愈合情况比较[(±s),分]
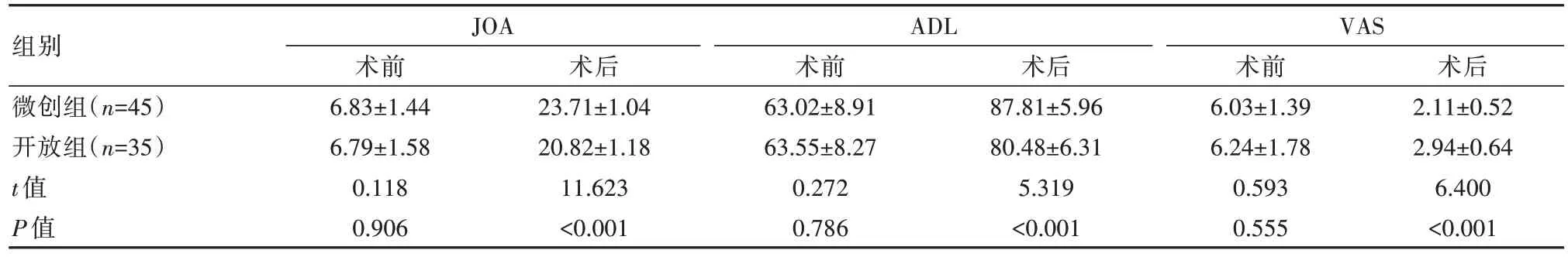
表3 两组患者愈合情况比较[(±s),分]
注:JOA:日本骨科协会评分,ADL:日常生活活动能力,VAS:视觉模拟评分。
组别微创组(n=45)开放组(n=35)t 值P 值JOA ADL VAS术后2.11±0.52 2.94±0.64 6.400<0.001术前6.83±1.44 6.79±1.58 0.118 0.906术后23.71±1.04 20.82±1.18 11.623<0.001术前63.02±8.91 63.55±8.27 0.272 0.786术后87.81±5.96 80.48±6.31 5.319<0.001术前6.03±1.39 6.24±1.78 0.593 0.555
2.4 两组患者并发症发生情况比较
微创组的并发症总发生率低于开放组,差异有统计学意义(P<0.05)。见表4。

表4 两组患者并发症发生情况比较
3 讨论
骨质疏松症较为普遍,老年人为高发群体。年龄增长后骨矿物质、骨基质等均处于流失状态,无法维持稳定骨代谢状态,在外力作用下有极高的脊柱骨折率,会加重椎体疼痛感,限制椎体行为。对于骨质疏松患者而言,自身骨小梁受损较为严重,骨吸收时痛感会加重,在骨负荷机制下会增加软组织紧绷程度,形成劳损性疼痛,不适感较强[4]。此类骨折患者椎体稳定性差,生活能力差,保守治疗不会对椎体造成较多损伤,但在康复期内为避免椎体移位,需持续卧床,会限制患者活动,进一步加重骨量流失程度,延长卧床时间,构成恶性循环,进而引发多种椎体骨折并发症[5]。为了提升椎体康复质量,临床常经手术复位骨折椎体组织,其中开放手术使用时间长,在骨折椎体位置做切口,清楚观察到椎体状态,实施精准对齐复位治疗,可使受损椎体快速愈合,但其创伤大,恢复周期长,部分椎体骨折患者并不接受。脊柱微创手术符合现代治疗理念,仅需较小创口向患处倒入骨水泥即可,整体创伤小,恢复周期短,可恢复患肢功能,提升活动度。
本研究中,微创组的围术期指标、恢复周期、椎体状态、愈合情况均优于开放组,并发症发生率低于开放组(P均<0.05)。庄宏刚[6]的研究结果也显示,实验组的VAS 评分(2.25±0.84)分低于对照组(5.26±0.79)分(P<0.05)。即脊柱微创手术能保证康复安全性,优化愈合效果,不断恢复椎体功能。经皮椎体后凸成形术为研究所用微创术式,该术式由PVP 转化而来,向骨折椎体位置送入球囊,对球囊实施扩张处理,经对比剂辅助能观察到球囊扩张状态,辨别椎体高度,高度符合要求后,将骨水泥注入到病灶位置,可缩短椎体恢复时间,降低后凸畸形程度,不断恢复肢体功能[7]。该手术在定位到塌陷椎体组织后,向其中注入骨水泥,能使椎体位置的血管处于凝固状态,可达到支撑效果,且骨水泥能释放出较多热量,患者感觉神经末梢受到损伤,会阻碍感觉传导,提升疼痛阈值,经多角度减轻伤椎疼痛感,改善伤椎状态[8]。开放手术会将伤椎和附近组织过多地暴露出来,感染风险高,还可能损伤到脊髓组织,手术安全性受到影响。PKP 手术则能避免该问题,此术式能纠正脊柱生物力线,帮助患者提升脊柱承受能力,可防止骨质疏松造成的椎体受损问题,有效提升椎体功能。经PKP 手术后能提高伤椎稳定性,降低再次压缩风险,在骨诱导机制下不会过多影响到轴向心力,能预防临近椎体骨折[9]。整个复位过程在C 型臂机辅助下完成,可提高复位精准度,降低伤椎暴露范围,避免伤椎和附近组织与病菌的接触,对感染的预防效果好,整体风险低,可加快椎体愈合,恢复椎体活动度[10-12]。
综上所述,脊柱微创手术优势多,出血量少,能恢复伤椎高度,有效调节Cobb 角,而且并发症较少,能优化椎体康复质量,提升伤椎功能,减轻患者伤椎痛感。

