关节锻炼运动器联合本体感觉训练对膝关节骨折术后关节僵硬患者的影响
李 坤,聂春杰,周晓燕,史睿喆
(郑州大学第一附属医院郑东院区 河南郑州450052)
膝关节骨折是骨科常见创伤,大多由暴力导致,严重的膝关节骨折需要进行手术治疗[1]。而膝关节是人体功能较为复杂的大关节,术后长时间制动会对膝关节功能造成一定的影响,患者在固定期间和固定拆除早期即需要进行功能锻炼,否则会引起膝关节僵硬甚至强直[2-3]。临床上常采用本体感觉训练增强患者的自我躯体感受,提高患者对姿势、动作、位置以及平衡能力的调整作用[4]。但是由于患者关节受损,加之长时间的制动,会引起一定程度的功能失调[5]。此外,患者由于疼痛自我管理效能较低,功能锻炼依从性下降,导致本体感觉训练效果不好。关节锻炼运动器是通过仪器辅助患者进行功能锻炼,通过模拟人体运动模式,实现功能康复的目的[6-7]。它的优势在于能够改善患者的屈伸功能和关节活动范围,预防膝关节挛缩,缓解肌肉痉挛,增强肌肉韧性,进而恢复膝关节的正常活动能力。本研究主要探讨关节锻炼运动器联合本体感觉训练对膝关节骨折术后关节僵硬患者的关节活动度和平衡能力的影响。现报告如下。
1 资料与方法
1.1 临床资料 随机抽取2021年1月1日~2022年11月30日本院骨科符合标准的膝关节骨折术后关节僵硬患者110例作为研究对象。纳入标准:符合《骨关节炎诊治指南(2007年版)》中的膝关节骨折诊断标准[8],且进行初次、单侧全膝关节置换术(TKA),经过MRI检查证实膝关节僵硬;年龄55~75岁;术后病情稳定。排除标准:合并其他损伤;切口暂未愈合;术后严重感染;合并重要器官功能障碍;严重精神疾病,神经系统疾病患者;中途脱落患者。按照简单随机法分为对照组和实验组各55例。对照组男35例(63.64%)、女20例(36.36%),年龄(59.25±3.35)岁;病变位置:左膝29例(52.73%),右膝26例(47.27%);体质量指数(23.25±1.25);身高(167.25±4.35)cm。实验组男36例(65.45%)、女19例(34.55%),年龄(60.35±3.45)岁;病变位置:左膝27例(49.09%),右膝28例(50.91%);体质量指数(23.67±1.31);身高(168.15±4.65)cm。本研究符合《赫尔辛基宣言》中科研伦理要求。
1.2 方法 两组均行膝关节手术治疗,术后对照组采用本体感觉训练的康复模式。①本体感觉神经肌肉训练:患者仰卧,患侧下肢屈曲,反转拮抗肌,之后患者取俯卧位,放松屈肌并保持,每天坚持训练20 min。②平衡训练:患者直立于软垫上,背靠墙面,将瑞士球置于背部与墙面之间,双足分立,与肩同宽,双上肢环抱与胸前,依次站立、下蹲,循环训练,每个动作坚持10 s,动作间歇停顿10 s,每天训练时间20 min。③Moto-med训练:采用下肢型康复训练器,患者取坐位,根据患者耐受力调整阻力,行正反方向训练,每个方向训练时间为10 min,20 min/d。患者每周休息1 d,坚持12周。实验组在对照组基础上采用关节锻炼运动器的康复训练模式。术后第2天即开始使用膝关节持续被动运动(CPM)康复器进行训练,将患肢置于支架上方,固定良好,根据患者的耐受情况设定机器的参数,从30°左右开始练习,每天适量增加5°~10°,直至90°~100°,从2 min循环1次加速到1 min循环1次,锻炼2次/d,每次30 min,坚持12周。
1.3 观察指标 ①比较两组训练前、训练1个月、训练2个月、训练3个月的关节活动度。患者保持肌肉松弛,撤去系统动力支持,用量角器、皮尺测量,根据关节活动度测量标准[9]评估关节活动度。②比较训练前、训练1个月、训练2个月、训练3个月的Lysholm膝关节评分[10],包括跛行、是否需要支撑、交锁、肿胀、疼痛、不稳定、爬楼梯、下蹲等项目。评分100分为完全正常,90~99分为优,75~89分为良,50~74分为可,<50分为差。③比较两组训练前、训练1个月、训练2个月、训练3个月平均摆动值。采用ProKin252评估患者的本体感觉,测试分为6个模式:双足站于稳定面;单足站于稳定面;前后跨步站于稳定面;双足站于泡沫垫;单足站于泡沫垫;前后跨步站于稳定面。患者在每个模式下站立30 s,分析电脑自动生成的图表结果,记录平均摆动数值,数值与患者的本体感觉呈负相关[11]。④比较两组训练前、训练1个月、训练2个月、训练3个月Berg平衡量表(BBS)评分。BBS包括14个条目,每个条目0~4分,总分56分,分数越高表示患者的平衡功能障碍越轻[12]。⑤比较两组训练前、训练1个月、训练2个月、训练3个月的运动轨迹面积和运动轨迹周长[13]。采用ProKin252评估患者双足稳定性,患者直立,双手自然垂于身体两侧,最大限度保持身体静止,持续30 s,运动轨迹面积反映人体重心的移动区域,面积、运动轨迹周长均与稳定性呈负相关。

2 结果
2.1 两组训练前后关节活动度比较 见表1。

表1 两组训练前后关节活动度比较
2.2 两组训练前后Lysholm膝关节评分比较 见表2。
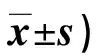
表2 两组训练前后Lysholm膝关节评分 比较(分,
2.3 两组训练前后平均摆动值比较 见表3。

表3 两组训练前后平均摆动值比较
2.4 两组训练前后BBS评分比较 见表4。
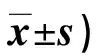
表4 两组训练前后BBS评分比较(分,
2.5 两组训练前后运动轨迹面积比较 见表5。

表5 两组训练前后运动轨迹面积比较
2.6 两组训练前后运动轨迹周长比较 见表6。

表6 两组训练前后运动轨迹周长比较
3 讨论
膝关节骨折复位术是膝关节骨折的常规疗法,手术过程会伤害膝关节软组织,引发血肿,加之创伤性纤维素渗出、术后石膏固定等原因,导致患者出现术后膝关节周围肌肉萎缩,严重时导致关节僵硬,活动异常[14]。后期恢复需要改善局部血液循环和肌肉张力,促进骨与肌肉的修复,进而恢复患者的正常肢体功能。临床上常采用本体感觉训练康复锻炼促进患者的肢体恢复,由于术后早期患者的疼痛和肢体制动等因素,患者的活动有限,待患者骨折逐步愈合后才能适量增加活动力度;另一方面,疼痛也会间接导致活动量的减少,降低患者肢体功能恢复的速度,延长恢复时间,增加住院天数。关节锻炼运动器是通过仪器使患者的肢体持续被动运动,通过早期功能锻炼,促进膝关节骨与韧带、肌肉的恢复。通过调整参数,患肢进行被动运动,不受患者康复锻炼依从性的影响,能够缓解患者主动运动的疼痛,增加关节活动度,有利于后期患者肢体功能的恢复和平衡力的掌控。
本研究中,两组训练1个月、训练2个月、训练3个月的关节活动度、Lysholm膝关节评分均高于训练前(P<0.05),且实验组关节活动度、Lysholm膝关节评分均高于同期对照组(P<0.05)。说明关节锻炼运动器联合本体感觉训练能够提高膝关节骨折术后关节僵硬患者的关节活动度和膝关节功能恢复程度。可能是由于关节锻炼运动器的早期应用,协助膝关节周围韧带和肌肉的收缩和舒张,加快了创伤部位周围的血液循环,增加了膝关节的营养供给,促进膝关节功能恢复。通过低角度到高角度的逐步适应,渐次提高患肢的运动速度,使患者的患侧肢体运动幅度适应患肢的恢复程度,减少骨和肌肉的二次损伤,促进关节的恢复,提高关节活动度。有研究表明,关节锻炼运动器联合运动的方式能够减轻膝关节骨折术后关节周围的肿胀和疼痛,促进炎症的消散和组织的修复,进而改善膝关节功能[15]。加之患者疼痛缓解,增加本体感觉训练的依从性,进一步促进膝关节功能的修复。
本研究中,两组训练1个月、训练2个月、训练3个月的平均摆动值、运动轨迹面积和运动轨迹周长均小于训练前(P<0.05),BBS评分高于训练前(P<0.05),且实验组在训练1个月、训练2个月、训练3个月的平均摆动值、运动轨迹面积和运动轨迹周长均低于同期对照组(P<0.05),BBS评分高于同期对照组(P<0.05)。说明关节锻炼运动器联合本体感觉训练能够增强患者的本体感觉,加强患者对重心的控制,提升平衡能力。可能的原因是膝关节骨折术会造成韧带、半月板、肌腱和关节囊的损伤,从而使组织中的本体感受器破坏,对局部的感知弱化,传导受阻,导致膝关节本体感受下降,平衡性降低。而关节锻炼运动器能够依据患者的实际需要调整长度和参数,增强患者早期锻炼的耐受性,提高患者的舒适度,根据关节恢复情况逐步增加运动量和运动速度。将关节被动运动和本体主动运动相结合,两者协同作用,患者疼痛减轻,依从性提高,增加患者局部组织的血液供应,促进关节周围组织韧带、半月板、肌腱、关节囊的修复,进而增强患者的本体感觉输入、传导,恢复膝关节的本体感觉功能,进而促进患者平衡能力修复。
综上所述,关节锻炼运动器联合本体感觉训练能够增加膝关节骨折术后关节僵硬患者的关节活动度,恢复膝关节功能,提高患者的本体感觉,增强患者的平衡能力,稳固患者的重心,具有临床推广价值。

