麻醉护理一体化护理模式在手术室外无痛胃肠镜麻醉患者中的应用
刘琳慧,朱鹏飞,袁雅卓,张庆丽,陈成群
(郑州大学第一附属医院 河南郑州450000)
胃肠镜检查是一种常见的、用于诊断和治疗胃肠道疾病的临床检查方法。在检查过程中,检查管的插入会导致胃肠道刺激,引起患者疼痛和不适。因此,为了缓解患者的不适,提高胃肠镜检查的成功率,麻醉广泛应用于胃肠镜检查过程中[1]。传统麻醉方式存在局部麻醉无法完全消除患者疼痛、静脉麻醉恢复时间较长、术中产生意识波动等问题[2]。同时,手术室外无痛胃肠镜检查本身存在一定风险,由于患者存在个体差异,其产生的麻醉效果也不尽相同[3]。麻醉护理一体化护理模式是一种新的综合性护理模式,以麻醉医生和麻醉护士之间的协作为基础构建护理团队,强调护理团队间专业知识、技能的整合和紧密协作,不仅可以为患者提供全面的个性化护理服务,达到更好的麻醉效果,还能加强医生与护士之间的协调配合,保证患者术中安全[4]。近年来,麻醉护理一体化护理模式越来越受到关注,并在手术患者中的取得良好的护理效果。本研究旨在探讨麻醉护理一体化护理模式在手术室外无痛胃肠镜麻醉患者中的应用效果,为临床提供研究依据和参考。现报告如下。
1 资料与方法
1.1 临床资料 选取2022年3月1日~8月31日我院麻醉与围术期医学部89例行手术室外无痛胃肠镜麻醉患者为研究对象。纳入标准:①行手术室外无痛胃肠镜进行诊治;②年龄>18岁;③无意识障碍、精神疾病等,意识清醒且能配合本研究;④患者签署知情同意书。排除标准:①心、肾等严重疾病者;②麻醉禁忌证者;③存在严重感染、出血倾向等并发症或疾病者;④中途退出研究者。依据抽签法将患者分为对照组44例和观察组45例。对照组男23例、女21例,年龄21~57(36.84±7.31)岁;体质量指数(BMI)17.4~27.1(19.87±4.51);病程0.65~2.10(1.02±0.35)年;检查类型:胃镜23例,肠镜21例。观察组男25例、女20例,年龄23~59(37.62±6.53)岁;BMI 16.5~28.0(18.96±5.37);病程0.80~2.50(1.45±0.61)年;检查类型:胃镜22例,肠镜23例。两组一般资料比较差异无统计学意义(P>0.05)。本研究符合《赫尔辛基宣言》中的伦理审查标准[5]。
1.2 方法
1.2.1 对照组 给予常规护理。①术前护理:心理护理,向患者详细讲解无痛胃肠镜的优点和围术期注意事项,消除患者的紧张情绪;肠道准备,术前禁饮食,指导患者正确服用肠道清洁药物;物品准备,备好麻醉药物、手术仪器、急救物品和药品。②术中护理:注意观察患者生命体征变化,密切关注心率、呼吸、血压变化,维持呼吸道通畅。③术后观察:给予吸氧、监测生命体征,待患者完全清醒,Aldrete评分>9分,家属陪同离开;嘱患者当日禁饮酒,禁止剧烈运动,观察有无腹痛、呕吐状况,如有异常及时通知医生处理。
1.2.2 观察组 在常规护理基础上实施麻醉护理一体化护理模式。①医护人员合理配置:成立专业的麻醉护理小组,由护士长担任组长,安排3~4名护士成员,组长合理安排细分组员的护理工作为术前肠道准备、心理护理、术中监测、术后观察等;组长组织进行麻醉护理知识培训及专项考核,提高护理团队的专业水平。②麻醉护理一体化管理:a.术前准备阶段,麻醉护理小组与麻醉医生充分交流,了解患者的病史、生理情况、药物过敏等资料,制订准确的麻醉方案和个性化护理措施。b.术中护士加强与麻醉医生的协调配合。护理人员密切监测患者术中生命体征,观察有无麻醉深度不足或过度、脉搏血氧饱和度、循环不稳定等情况,若发生异常,及时通知麻醉医生并配合处理。c.术后患者转入麻醉恢复室,麻醉医生与护理人员完成患者信息的有效交接。术后重视患者的苏醒期情况,观察有无恶心、呕吐、低血压、误吸等并发症,出现异常及时与医生交流。给予患者持续镇痛管理,提高术后舒适度。③优化麻醉恢复记录单:设计专门的麻醉恢复室护理记录单,包括出入恢复室时间、手术名称、过敏史、麻醉方式、生命体征监测记录表等,详细记录后妥善保存。④心理护理:积极与患者交流沟通,询问护理过程中有无不适;观察患者意识清醒后的情绪变化,对患者可能出现的紧张、恐惧、焦躁等不良情绪,应耐心交流沟通,做好心理疏导,减少不良情绪对患者的影响;询问患者治疗护理过程中有无不适并做好改进工作,满足患者合理要求。
1.3 观察指标 ①比较两组麻醉疗效。检查时,患者没有出现躁动,并能安静配合手术操作,且术后无疼痛为优;检查时患者出现轻微躁动,但仍能较好地配合手术操作为良;检查时患者躁动明显,且无法配合手术操作,需再次追加麻醉药为差。优良率(%)=(优例数+良例数)/总例数×100%。②比较两组干预前后焦虑自评量表(SAS)[6]、抑郁自评量表(SDS)[7]评分。采用SAS、SDS评估患者的心理状态,评分越高提示患者的心理状态越差。③比较两组并发症发生率。包括术后苏醒期恶心、呕吐、低血压、误吸等。④比较两组护理满意度。护理满意度评估总分为100分,得分90~100分为满意、60~89分为基本满意、<60分为不满意。满意度(%)=(满意例数+基本满意例数)/总例数×100%。

2 结果
2.1 两组麻醉疗效比较 见表1。

表1 两组麻醉疗效比较(例)
2.2 两组干预前后SAS、SDS评分比较 见表2。
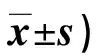
表2 两组干预前后SAS、SDS评分比较(分,
2.3 两组并发症发生率比较 见表3。

表3 两组并发症发生率比较(例)
2.4 两组护理满意度比较 见表4。

表4 两组护理满意度比较(例)
3 讨论
无痛胃肠镜麻醉常规围术期护理在许多方面带来益处,但也存在以下缺点:麻醉导致某些特定患者或患有特定疾病的患者发生不良反应或风险;麻醉期间无法与患者进行有效交流和沟通,导致潜在问题无法及时发现和解决;麻醉过程需要密切监测患者的生命体征和麻醉深度,对麻醉团队有更高要求[8]。麻醉后恢复过程同样需要精心护理,以确保患者在恢复期间没有并发症或不适,需要护理团队保持高度警觉性和敏感性。麻醉护理一体化护理模式是一种综合性的护理模式,将麻醉和护理相结合,以提供全面的护理服务。因此,本研究探讨麻醉护理一体化护理模式在手术室外无痛胃肠镜麻醉患者中的应用效果。
本研究结果显示,观察组麻醉优良率高于对照组(P<0.05),说明麻醉护理一体化护理模式可以显著提高手术室外无痛胃肠镜麻醉患者的麻醉优良率。分析原因:该模式要求护理团队在检查前充分了解患者的病史、体检结果、药物过敏史等信息,准确评估患者的身体状况和麻醉需求,为患者制订个性化的麻醉方案,选择适合患者的麻醉药物和剂量,以确保最佳麻醉效果;护理团队术前与麻醉医生共同协作,根据患者情况制订个性化麻醉方案和综合性麻醉护理计划,提前做好风险评估并制订相应的风险应对措施,在麻醉过程中全程监测患者生命体征,确保麻醉期间检查顺利进行,保证麻醉安全,提高了麻醉效果;此外,定期绩效评估和反馈可以及时发现潜在问题并予以改进,进一步提高了麻醉的优良率。本研究结果显示,观察组干预后SAS、SDS评分低于对照组(P<0.01),表明麻醉护理一体化护理模式可以改善手术室外无痛胃肠镜麻麻醉患者的不良情绪。分析原因:护理团队充分了解患者的病史、生理特征和麻醉需求,与患者积极沟通,护士积极解答患者疑惑,询问并解决了患者在治疗过程中遇到的问题,为患者制订更具针对性的麻醉和护理方案,以满足其特定需求,增强患者安全感[9]。本研究结果显示,观察组并发症发生率低于对照组(P<0.05),说明麻醉护理一体化护理模式可以降低手术室外无痛胃肠镜麻醉患者恶心、呕吐、低血压和误吸等不良反应发生率。究其原因:护理团队在麻醉前充分了解患者的病史、过敏史、药物使用情况等基本信息,制订个性化麻醉方案,强化了团队之间的协作与沟通,在麻醉过程中密切关注患者的生命体征状况,避免发生低血压,保持气道通畅,降低误吸风险,还可以及时发现其他潜在问题并采取措施,降低了术后并发症发生率。本研究结果显示,观察组护理满意度高于对照组(P<0.01),表明麻醉护理一体化护理模式可以提高手术室外无痛胃肠镜麻醉患者的护理满意度。考虑因为麻醉护理团队由经验丰富的麻醉医生和专业护士组成,专业人员具备丰富的知识和技能,在手术室外无痛胃肠镜麻醉过程中能够为患者提供安全、高质量的护理服务;此外,该模式通过术前教育、情绪支持、术后关怀等措施,缓解了患者的焦虑不安情绪,增强了其对手术室外无痛胃肠镜麻醉的信心和满意度。
综上所述,麻醉护理一体化护理模式的围麻醉期护理,通过个性化麻醉方案、安全监测和控制、专业团队协作与沟通、心理护理等措施,可以改善患者心理状态,有效降低患者在麻醉苏醒期间不良反应发生率,提高麻醉过程的安全性和患者满意度,值得临床推广。

