髋关节镜下“8”字缝合关节囊在股骨髋臼撞击综合征合并盂唇损伤中的应用
寇文冠,马晨,柯磊,刘东帅,张月震
[1.沧州市人民医院关节(运医)骨科二区,河北 沧州 061000;2.沧州市人民医院疼痛脊柱微创科,河北 沧州 061000;3.沧州市人民医院脊柱骨科,河北 沧州 061000]
股骨髋臼撞击综合征(femoro-acetabular impingement,FAI)是年轻人髋关节疼痛的重要原因,主要因股骨头颈交界处异常凸起或/和髋臼局部或整体过度覆盖导致髋关节运动时股骨和髋臼过早接触(撞击)引起,多合并盂唇和软骨损伤,并与髋关节骨关节炎的发展有关[1]。髋关节镜已成为治疗FAI和关节内髋关节病变的首选方法,相比开放手术,髋关节镜手术创伤小、恢复快,且能满足手术所需的视野和处理病变结构的操作空间[2]。髋关节囊对髋关节的稳定具有不可或缺的作用,越来越多研究支持髋关节镜手术治疗时应对切开的髋关节囊进行修补和缝合,并证实对改善手术效果有积极的作用[3]。但髋关节囊缝合技术存在一定难度,导致关节囊闭合程度不一,研究显示与部分闭合髋关节囊相比,完全闭合髋关节囊患者髋关节功能改善更明显,再翻修率明显降低[4],越来越多学者意识到关节囊包膜完整性对髋关节稳定和预防髋关节前脱位和半脱位至关重要[5]。由于常规关节囊缝合术的有效性存在一定争议,本研究尝试采用“8”字缝合技术用于髋关节镜下FAI合并盂唇损伤的治疗,以获得完整和稳固的关节囊闭合,旨在为临床治疗提供参考。
1 资料与方法
1.1 一般资料 选择2020年1月到2021年1月沧州市人民医院骨科收治的96例FAI患者,纳入标准:(1)X线片可见“枪柄”征、“8”字征或坐骨棘征,MRI提示髋臼信号异常,股骨头颈交界形态改变,盂唇损伤,髋臼前倾等[6-7];(2)拟行髋关节镜手术;(3)本地居民,可配合完成随访,具有良好的依从性;(4)书面知情同意本研究。排除标准:(1)既往髋臼骨折、髋关节脱位、股骨颈骨折,既往髋关节手术史;(2)风湿或类风湿性关节炎;(3)骨肿瘤、髋关节缺血性坏死。
采用随机数字表法将患者分为两组各48例。观察组采用“8”字缝合关节囊,男28例,女20例;年龄32~56岁,平均(42.65±6.09)岁;病程1~9个月,平均(5.02±1.35)个月;分型:凸轮型26例,钳夹型10例,混合型12例。对照组采用常规缝合技术缝合关节囊,男30例,女18例;年龄30~55岁,平均(42.95±6.12)岁;病程2~10个月,平均(5.32±1.42)个月;分型:凸轮型29例,钳夹型12例,混合型7例。两组性别、年龄、病程、分型比较均衡性良好(P>0.05)。本研究已经获得沧州市人民医院伦理委员会批准。
1.2 手术方法 所有患者采用全身麻醉,仰卧于牵引台上,采用髋关节前外侧入路(主要工作通道)和前方辅助入路(用于唇瓣修复)进入髋关节,置入髋关节镜,使用射频消融装置去除关节囊外脂肪以改善关节囊外空间的可见性。“T”形切开关节囊,探查囊腔,磨削股骨头颈、髋臼等部位至镜下撞击解除,锚钉缝合修复盂唇损伤,关节内部分手术完成后解除牵引,确认股骨头颈是否存在畸形。如果存在畸形,进行骨软骨成形术,充分冲洗关节以清除骨碎片。关节囊缝合:对照组采用常规缝合技术缝合,置入Suture Lasso缝合钩缝合关节囊远端,通过缝合钩置入PDS Ⅱ缝合线到达关节内后退出缝合钩,置入过线钳,穿过关节囊近端并抓取关节内PDS Ⅱ缝合线拉出切口,避免拉脱线尾,以PDS Ⅱ缝合线为导丝拉入Ethibond 2号缝合线进入关节内打结并剪线。相同方法由远到近拉入若干根Et-hibond 2号线,间断缝合打结并剪线。观察组采用“8”字缝合关节囊,髋关节屈曲30 °以放松关节囊,沿股骨颈平面在镜下从前外侧入路观察左髋关节,通过前外侧入路通道置入1根8 mm的运输套管,经运输套管置入70 ° SlingShot缝线传递器,释放2号Ultrabraid缝线以“8”字模式缝合。缝合方法如下:将缝线传递器穿过髌股韧带并靠近切开囊的内侧角,注意不要触及关节盂下唇,在关节囊的关节侧释放缝线,从关节囊的上侧收回缝线传递器。再将缝线传递器穿过关节囊的股侧,抓住游离缝合端从套管中拔出,将缝合传递器穿过关节囊的髋臼侧,在关节侧释放缝线,收回缝合传递器,穿过股骨侧,取出游离的缝合端完成一组“8”字缝合。关节镜检查确保缝线无缠结,如果缝线缠结,蟹爪抓手抓住缝线末端解开缝线。更换套管进行下一组缝合,下一组缝合线放置在上一组的前一针,确保密封缝合且不过度拉紧,相同方法重复缝合直到完全覆盖关节囊切口。臀部弯曲至15 °,缝合线分别用反向的顺序手工打结,从囊外间隙吸出剩余液体,并使用3-0线以埋入、间断缝合的方式闭合入口。手术切口覆盖无菌敷料,绷带固定。术后5~7 d可开始拄拐部分负重行走锻炼;术后4周可进行适当的髋屈曲和圆周活动,避免髋关节过伸以保护关节囊;术后4~12周,可完全负重行走锻炼;术后12周可进行不受限制的活动,逐渐恢复完全的体育活动。
1.3 观察指标 (1)记录两组缝合时间、手术时间、术中出血量、术后首次下床活动时间、术后住院时间、完全负重活动时间。(2)术后每3个月电话随访1次,至2022年10月,术前、术后1年、末次随访测量髋关节内旋-外旋活动度(range of motion,ROM),采用Harris髋关节评分(Harris hip score,HHS)[8]、非关节炎髋关节评分(non-arthritic hip score,NAHS)[9]、髋关节日常活动结果评分(hip outcome score-activity daily,HOS-ADL)[10]评价髋关节功能。(3)术前、术后1年、末次随访拍摄髋关节X线片,测量α角、髋臼中心边缘角(central edge,CE)。(4)记录并发症(神经损伤、感染、缺血性坏死、异位骨化、髋关节骨关节炎、股骨颈骨折)和再翻修情况。
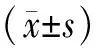
2 结 果
2.1 两组临床治疗结果比较 观察组缝合时间、手术时间均长于对照组(P<0.05);术后首次下床活动时间、完全负重活动时间短于对照组(P<0.05);两组术中出血量、术后住院时间比较差异无统计学意义(P>0.05,见表1)。

表1 两组临床治疗结果比较
2.2 两组髋关节内旋-外旋ROM、HHS、NAHS、HOS-ADL评分比较 两组术后髋关节内旋-外旋ROM,HHS、NAHS和HOS-ADL评分均较术前增加(P<0.05);观察组术后12个月、末次随访HHS、NAHS和HOS-ADL评分均高于对照组(P<0.05,见表2)。

表2 两组髋关节内旋-外旋ROM、HHS、NAHS、HOS-ADL评分比较
2.3 两组影像学资料比较 两组术后α角、CE角均较术前降低(P<0.05),两组术前、术后12个月、末次随访α角、CE角比较差异均无统计学意义(P>0.05,见表3)。
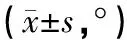
表3 两组影像学资料比较
2.4 两组并发症和再翻修情况比较 两组神经损伤、感染、异位骨化、髋关节骨关节炎发生率和再翻修情况比较差异无统计学意义(P>0.05,见表4)。
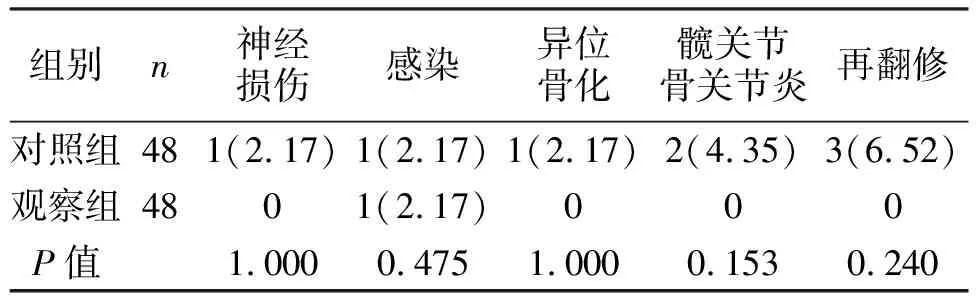
表4 两组并发症和再翻修情况比较[例(%)]
2.5 典型病例 42岁男性患者,“FAI病程8个月,左髋关节疼痛、活动受限”入院。查体:左髋关节皮肤无破损,左髋关节后方及前方疼痛,屈曲内收内旋疼痛明显,“4”字征阳性。术前诊断:左侧髋关节撞击综合征。在腰麻下行左髋关节镜下盂唇修复+股骨头颈区成形术。术后患者左髋关节周围疼痛减轻,屈曲内收内旋疼痛明显减轻。手术前后影像学资料见图1~5。
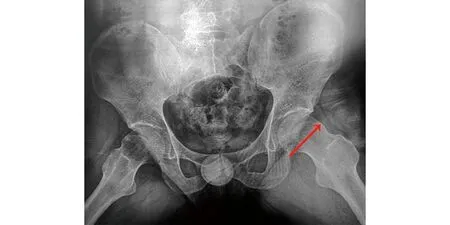
图1 术前X线片示髋关节撞击形成骨赘
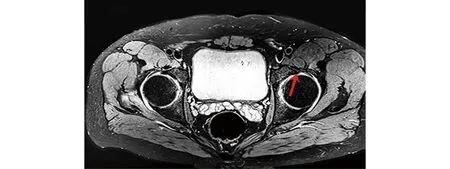
图2 术前MRI示髋关节损伤

a 髋臼前上盂唇损伤 b “8”字缝合切开的关节囊
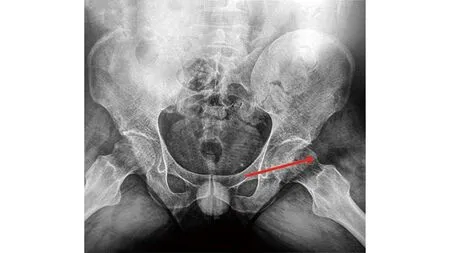
图4 术后X线片示已磨除增生撞击形成的骨赘
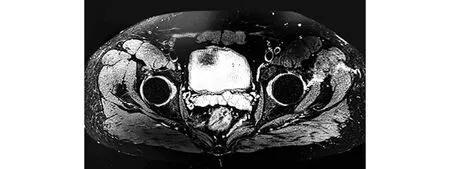
图5 术后MRI示髋关节恢复良好
3 讨 论
髋关节镜下关节囊缝合在FAI治疗中几乎已达成共识,被临床研究证实可预防髋关节不稳定,降低翻修率,改善髋关节功能[11-12],但是关节囊缝合未完全闭合可能增加髋关节失稳和再翻修手术风险。影像学研究显示,78%的接受髋关节镜翻修手术患者术前髋关节核磁共振提示关节囊缺损[13]。生物力学研究表明,包膜切开术后髋关节运动可发生显著异常改变,与完整髋关节囊相比,当髋关节处于中性屈曲状态时,T形关节囊切开术可增加髋关节过度外旋[14];髋关节囊切开术后,中立位测试髋关节出现过度平移,屈曲位测试髋关节出现过度旋转[15];随着髋关节囊切开的长度增加,髋关节活动度也相应增加[16],可见关节囊完整闭合对髋关节稳定性有显著的影响。
在关节囊修复过程中,细致的缝合管理是实现有效的关节囊闭合、保证髋关节稳定的前提。目前已有多位学者提出使用不同的缝合技术和设备进行关节囊缝合,如Camp等[17]提出采用Suture Passer(一种外科缝合传递器)缝合,可简单闭合、移位或折叠关节囊,操作简便,并最大限度地减少缝合纠缠的风险,但是存在过度松弛或髋关节发育不良现象。Federer等[18]主张采用关节囊悬吊技术,可充分显示中央和周围的隔室,保护原位髋包膜,减少医源性髋关节损伤和过多的关节囊清创手术,但是该项技术也存在手术时间长、张力缝合时难以通过入口、张力缝合缝线缠结等弊端。本研究改进了缝合技术,采用“8”字缝合法来提供更坚固和完整的闭合关节囊,从而在不过度收紧囊膜的前提下产生最佳的闭合效果。经过统计学分析,结果显示观察组术后12个月、末次随访HHS、NAHS和HOS-ADL评分高于对照组,表明髋关节镜下“8”字缝合可促使患者术后恢复,改善髋关节功能。分析原因为:首先,“8”字缝合允许重叠交错穿过,可形成一个完整的密封的关节囊,并在关闭关节囊后捆绑,提供更坚固的关节囊;其次,“8”字缝合允许双通道技术,在缝合过程中有效地管理缝线,不纠缠缝合肢;第三,遵循关节生理解剖顺序,不过度收紧,可最大限度地稳固髋关节并减少关节液体泄漏。因此“8”字缝合可实现完全闭合关节囊,保证髋关节稳定性,促使术后功能恢复,降低术后翻修风险。“8”字缝合也存在不足之处:首先,增加缝合的复杂性,延长缝合和手术时间,本研究观察组缝合时间、手术时间长于对照组也证实了这一点。本研究两组再翻修率比较差异无统计学意义,可能与样本量偏少,随访时间过短有关。
“8”字缝合过程中应注意以下关键点:(1)切除关节囊外脂肪,有助于识别肌腱,术中应避免意外的包膜损伤,缝合关节囊时,将髋关节弯曲至30 °以放松关节囊;(2)使用交替颜色的缝线协助缝合管理,避免并纠正缝线重叠或缠结,采用15 °的弯曲绑线,以防止过紧;(3)在关节囊切开过程中,过度关节囊切开可导致最终闭合时产生相当大的张力,并存在早期失败的风险,使用射频设备的烧蚀功能可降低这种风险;(4)关节内处理完毕应彻底冲洗髋关节以清除碎屑[19]。
综上所述,髋关节镜下“8”字缝合关节囊可缩短术后首次下床活动时间和完全负重活动时间,改善髋关节功能。本研究创新性在于证实髋关节镜术中通过“8”字缝合技术关闭关节囊,可提供更稳定的髋关节,促使髋关节功能恢复。本研究也存在不足之处,样本例数较少,随访时间有限,仍需开展大样本的研究加以证实。

