加速康复外科理念护理对人工股骨头置换术患者术后疼痛和康复的干预效果
张菊花
(新干县中医医院骨二科,江西 新干 331300)
随着我国老龄化社会的不断发展,出现股骨颈骨折及股骨头坏死等疾病的患者越来越多,其已经严重地影响了患者的健康和日常生活,同时也成为了影响患者活动的主要原因[1]。目前针对于以上疾病的治疗主要以手术为主,同时髋关节假体材料也更加先进,手术技术也在不断的进步,因此人工股骨头骨置换术已经成为了治疗此类疾病的主要方法。对于临床来讲,人工股骨头置换术的治疗效果不仅仅局限于本手术的成功程度,还取决于围术期的护理质量[2]。加速康复外科理念(ERAS)作为比较先进的护理理念,其在护理工作中主要采用的护理措施均为经过循证证实为有效的护理措施,联合护理、麻醉、外科、心理以及康复等多个专业共同协作,尽量降低患者术后手术切口的疼痛感,以及术后病症的发生率,加速康复的效果[3]。目前ERAS理念广泛应用于临床各个科室,但是对于人工髋关节置换术患者的相关研究则比较少,为此笔者在本次研究中针对人工髋关节置换术患者采用了ERAS理念展开围术期护理,并重点对患者术后疼痛干预效果及康复情况进行对比和分析。现报告如下。
1 临床资料
1.1 一般资料
选取2021 年1 月—2023 年1 月期间在我院进行人工股骨头置换术的80 例患者作为研究对象,按照随机数字表法将其分为观察组和对照组,每组40 例。观察组中包括男性患者23 例,女性患者17 例;年龄58~85 岁,平均年龄(71.5±6.8)岁;临床诊断:股骨颈骨折32 例,股骨头坏死8 例。观察组中包括男性患者20 例,女性患者30 例;年龄58~85岁,平均年龄(72.5±10.8)岁;临床诊断:股骨颈骨折35 例,股骨头坏死5 例。2 组一般资料比较,差异无统计学意义(P>0.05),具有可比性。
纳入标准:年龄18~80 岁;本次手术为首次单侧髋关节置换;麻醉方式均为气管插管全身麻醉;术前无营养不良和肥胖;可正常沟通;自愿入组研究。
排除标准:经急诊入院手术的患者;就诊期间存在其他部位骨折,或者处于治疗状态,存在行走障碍;合并胃肠功能异常疾病;存在抑郁症、焦虑症以及精神分裂症等精神异常情况。本研究经医院医学伦理委员会批准。
1.2 方法
1.2.1 对照组护理方案
对照组患者采取常规护理方案,具体如下:术前进行术前评估;遵医嘱指导患者术前饮食和相关功能锻炼,并帮助患者控制血糖和血压;向患者讲解术前注意事项;术前进行常规大量不保留灌肠。术中进行常规保温,遵医嘱补液。术后6 h方可饮水,无腹胀不适30 min之后再进行半流食;按照患者需要进行常规镇痛。术后1 d开始进行四肢活动,根据患者情况制定活动量;术后2~3 d拔出导尿管;向患者介绍术后康复知识。
1.2.2 观察组护理方案
观察组患者则采取基于ERAS理念下的护理方案,具体如下。
术前准备。(1)术前全面评估:充分了解患者的基础疾病、心理状态、心肺功能以及麻醉风险。(2)术前生理优化:向患者进行营养知识宣教,并根据患者的实际情况进行饮食调节,对于不能进食的患者可进行营养支持;告知患者术前禁烟禁酒,关注血糖水平,确保血糖处于正常水平;告知并指导患者术前进行功能锻炼,例如吹气球和咳嗽等心肺功能训练,增加肌肉训练;协助患者正确应用助行器;训练患者卧床大小便。进行预防性血栓干预,即根据患者实际情况指导患者穿戴弹力袜子,并使用间歇性加压装置,同时遵医嘱使用抗血栓药物。(3)心理疏导:主动和患者沟通,发现患者情绪变化情况,对于存在焦虑和紧张的患者,护理人员进行合理情绪疏导,并提供个性化的心理支持。(4)健康宣教:向患者讲解围术期加速康复外科涉及的护理操作,对于患者不理解的方面进行讲解。(5)术前饮食:对于没有消化道梗阻和胃动力障碍的患者,在麻醉前6 h的禁食蛋白质类流食;麻醉前4 h内禁止进入碳水化合物,2 h内禁止饮水;对于非糖尿病患者则可以预先口服12.5%碳水化合物饮品,800 mL以内,术前2 h则仅可饮用400 mL以内;术前不进行常规肠道准备。
术中配合。(1)术中保温:手术过程中为患者准备薄毛毯,术中应用的液体可提前进行温热,关节腔冲洗液温度可设定到38~40℃。术中做好覆盖,减少不必要的暴露。尽量将体温保持在36℃。(2)术中输液:监测容量,避免过度输液和灌注不足。
术后康复。(1)术后饮食:术后患者清醒无异常后即可饮水和进食,以高蛋白、高热量和高维生素类食物为主。(2)疼痛管理:根据患者的实际情况进行预防性镇痛,根据个人情况可采取多模式镇痛模式,如果选择口服则建议首选非甾体类抗炎药,尽量不适用阿片类药物;设立管理目标,即达到VAS评分在3 分以内。(3)功能锻炼:术后采取仰卧位,在下肢放置一软枕,保持下肢处于外展位,手术一侧肢体膝关节下方放置软枕,髋关节和膝关节处微屈状态。术后返回病房后,在生命体征稳定后即可以进行床上进行功能训练。①进行深吸气和深呼吸,并进行有效的咳嗽训练,双侧上肢进行伸展扩胸运动,进行心肺功能锻炼,每天进行2 次训练,每次训练进行10~20组。②进行踝泵运动,即进行主动跖屈和背屈,达到促进血液循环的目的。每小时进行15 次训练,每组训练均保持这个动作5~10 m,每次训练10~15 组。③进行肌肉力量训练,并且逐渐熟悉上肢辅助器的使用,每次做10~20 组,每天进行2~3 次。④关节活动度训练,协助患者进行髋关节的屈伸和伸直练习,每次5~15 min,每天2~3 次。⑤步行训练,术后患者生命体征稳定,经评价后显示疼痛评分在4 分以下,机体活动能力在2 级以下,肌力在4 级及以上则可以进行步行训练。步行距离首先从5~10 m开始,逐渐增加,患者经锻炼后如果在上肢辅助器的协助下能够行走,则可以适时将其更换为双拐。⑥负重训练:术后1 d即可以开展床边负重训练,并借助辅助器站立负重。床边负重熟练后则可以过度到负重行走和负重上下楼梯,并从部分负重转换到完全负重,每天进行3 次训练。⑦坐站位训练,健侧肢体点地,患侧肢体使用拐杖,下肢触地,利用健侧下肢和双手进行挺髋站立。⑧活动期间要注意患者呼吸、体力等情况,如果出现头晕或者体力不支的情况则需要卧床休息,停止活动。⑨帮助患者建立康复锻炼计划,同时帮助患者完成计划,根据患者身体耐力情况和训练情况进行调整。(4)尿管护理:术后24 h内拔除尿管,并尽早拔出尿管。在拔出尿管之前,需要进行憋尿训练,保证膀胱有憋尿感时再进行排尿。(5)术后心理护理:术后鼓励患者积极参与康复锻炼,并强调康复过程中可能会出现的问题,嘱患者在遇到问题时可及时就诊。
1.3 评价指标
术后疼痛评价:采用视觉模拟评分法(VAS)作为评价工具[4]。总分为10 分,无疼痛感为0 分,分值越大代表疼痛越明显。1~4 分为轻微疼痛,具体包括钝性疼痛、重物压迫感和炎性痛等;5~6 分为中度疼痛,具体包括烧灼痛、痉挛、跳痛、刺痛、压痛或者触痛;7~9 分为严重疼痛,表现为妨碍患者正常活动;10 分为难以忍受的剧烈疼痛。
术后指标对比:具体指标包括首次下床活动时间、首次下床活动距离、首次排气时间、首次排便时间、尿管拔出时间和引流管拔出时间。
髋关节功能:采用Harris髋关节功能评分作为髋关节功能评价工具[5]。本评分分别从4 个维度进行评价,即疼痛、功能、下肢畸形和关节活动度,其中疼痛为0~44 分,功能为0~47 分,下肢畸形为0~4 分,关节活动度为0~5 分,分数越高代表髋关节功能恢复程度越好。
日常生活能力:采取Barthel指数进行评价[6],分别从10 个方面进行评分,得分0~20 分为完全依赖,得分25~45 为重度依赖;得分50~70 分为中度依赖;得分75~95 分为轻度依赖,满分100 分独立。
并发症:术后并发症包括关节脱位、假体周围感染、关节僵硬、泌尿系统感染、肺部感染、尿潴留、压力性损伤、便秘以及下肢静脉血栓。
1.4 统计学分析
将调查中的相关数据输入到SPSS22.0 统计学软件包予以处理。计数资料应用(n,%)描述,组间比较采用χ2检验;计量资料应用(±s)描述,组间比较采用t检验。当P<0.05 时,代表差异有统计学意义。
2 结果
2.1 2 组患者术后静息状态下VAS评分对比
2 组患者在返回病房时的VAS评分比较,差异无统计学意义(P>0.05);但是在术后第1 天清晨、术后第2 天清晨和术后第3 天清晨观察组患者的评分要明显低于对照组,组间差异有统计学意义(P<0.05)。见表1。
表1 2 组患者VAS评分对比(±s,分)

表1 2 组患者VAS评分对比(±s,分)
组别 例数 返回病房时 术后第1 天清晨 术后第2 天清晨 术后第3 天清晨对照组 40 3·06±0·85 4·96±0·68 3·87±0·94 3·21±0·96观察组 40 2·85±0·46 4·11±0·54 3·02±0·44 2·32±0·42 t 8·262 10·854 12·663 8·162 0·825 0·000 0·000 0·000 P
2.2 2 组患者术后指标对比
观察组患者的首次下床活动时间、首次下床活动距离、首次排气时间、首次排便时间、尿管拔出时间和引流管拔出时间均明显短于对照组,组间差异有统计学意义(P<0.05)。见表2。
表2 2 组患者术后指标对比(±s)
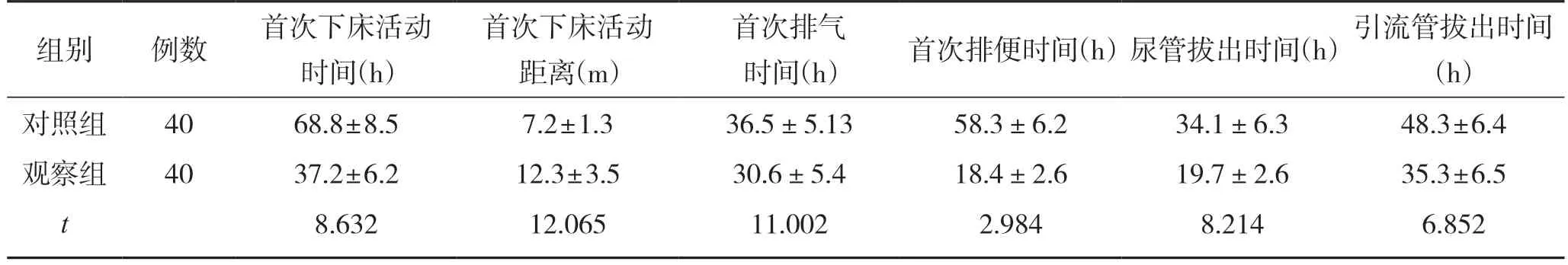
表2 2 组患者术后指标对比(±s)
时间(h) 首次排便时间(h)尿管拔出时间(h)引流管拔出时间(h)对照组 40 68·8±8·5 7·2±1·3 36·5±5·13 58·3±6·2 34·1±6·3 48·3±6·4观察组 40 37·2±6·2 12·3±3·5 30·6±5·4 18·4±2·6 19·7±2·6 35·3±6·5 t 8·632 12·065 11·002 2·984 8·214 6·852组别 例数 首次下床活动时间(h)首次下床活动距离(m)首次排气

表2 2 组患者术后指标对比(±s)
组别 例数 首次下床活动时间(h)时间(h) 首次排便时间(h)尿管拔出时间(h)引流管拔出时间(h)P 0·000 0·000 0·000 0·000 0·000 0·000首次下床活动距离(m)首次排气
2.3 2 组患者Harris髋关节功能评分和Barthel指数评分对比
出院前,2 组Harris髋关节功能评分和Barthel指数评分对比,组间差异无统计学意义(P>0.05);观察组患者术后1 个月的Harris髋关节功能评分和Barthel指数评分均高于对照组,组间差异有统计学意义(P<0.05)。见表3。
表3 2 组患者Harris髋关节功能评分和Barthel指数评分对比(±s,分)
组别 例数 Harris髋关节功能评分 ADL 评分出院前 术后1 个月 出院前 术后1 个月对照组 40 58·6±6·8 65·3±4·2 62·2±7·6 70·6±7·3观察组 40 61·3±5·3 72·8±6·5 67·6±8·3 78·3±8·6 t 8·262 10·854 12·663 8·162 0·825 0·000 0·000 0·000 P
2.4 2 组患者术后并发症发生率对比
观察组患者术后并发症发生率明显低于对照组,差异有统计学意义(P<0.05)。见表4。

表4 2 组患者术后并发症发生率对比(n,%)
3 讨论
随着我国老龄化社会的不断发展,很多患有髋关节疾病的老年患者在疾病发展到终末期时,都需要通过人工股骨头置换术进行治疗,以帮助患者重新建立髋关节功能。就我国现阶段情况而言,医保的全覆盖让很多老年人能够接受人工股骨头置换术的治疗,因此本手术的需求量呈逐年上升趋势,这也对我国的医疗质量提出了巨大挑战[7]。ERAS理念的提出让围术期护理质量有了进一步的提升,进一步促进了患者的康复进程,国际上对于本理念的应用也给出了很高的评价[8]。本次研究中,ERAS护理念下开展护理工作,有效地减轻了患者术后疼痛程度,并提升了康复效果。
3.1 ERAS护理方案可减轻术后疼痛程度
众多病例表明,多数患者在手术后的两天均会出现比较明显的疼痛感,疼痛带来的不适感直接影响了术后下床时间及胃肠功能的恢复,同时也影响了术后康复进程[9]。在本次研究中显示,观察组患者在术后的前3 天清晨静息状态下的VAS评分明显低于对照组,结果表明ERAS护理方案有效的减轻了患者的术后疼痛感。其原因可能为:(1)围术期护理人员向患者告知了术后疼痛的相关知识,同时对其进行了心理疏导,让患者了解到术后疼痛是不可避免的,帮助患者减轻焦虑和紧张感,同时护理人员及时对患者术后状态进行了观察和评估,并及时采取了干预措施,降低患者的疼痛感;(2)在镇痛模式上,采取了超前镇痛的预防性镇痛模式,同时术前的也采取了转移注意力和心理支持的护理措施,阿片类药物的少量应用或者不应用也有效了降低了恶心、呕吐等不良反应,可达到最佳的镇痛效果。
3.2 ERAS护理方案可促进患者的康复
患者术后康复的评估可以从各个方面进行评估,在本次研究中显示,观察组患者首次下床活动时间、首次下床活动距离、首次排气时和排便时间、尿管拔出时间和引流管拔出时间和对照组相比明显较短(P<0.05),结果显示了ERAS护理方案对患者术后康复的优势。在传统护理观念中,术后需要以卧床为主,减少活动带来的疼痛感,促进康复。但是从临床实际研究中发现,长期卧床会导致血液黏稠度增加、肌肉力量下降,伤口愈合减慢等等,并且不利于肠道排气,影响术后进食和体力的恢复。在ERAS中则提倡术后尽早下床活动,通过康复锻炼计划帮助患者进行康复。之所以患者能够获得较好的术后康复效果,主要是由于在多模式镇痛状态下,患者疼痛感较低,为患者早下床活动提供了可能性。术后早期活动也会进一步促进患者胃肠蠕动,尽早完成排气和排便,以便于患者尽早补充营养,增加体力[10]。
3.3 ERAS护理方案可促进患者的髋关节功能康复,提升日常生活能力
在本次研究中显示,观察组患者出院前和术后一个月的Harris髋关节功能评分和ADL 评分均高于对照组(P<0.05),结果显示了ERAS护理方案可有效提升髋关节功能,其可有效促进患者的日常生活能力。分析原因可能为:(1)全面的健康教育和心理护理能够让患者更加积极地面对手术,缓解其紧张和恐惧的心理,以更好地配合护理人员的护理工作及康复工作;(2)在手术前即让患者充分了解术后康复训练方法,让患者术后开展功能训练时更加顺利,保证干预效果;(3)早期康复锻炼有效地降低了肌肉萎缩能力,减轻关节粘连,增加关节活动度,促进髋关节的康复。随着患者髋关节功能的康复,也为患者个人生活能力奠定了基础,进一步促进了个人生活能力的提升。
综上所述,加速康复外科理念护理可有效减轻人工股骨头置换术患者术后疼痛程度,促进髋关节功能的恢复,提升患者术后的日常生活能力,值得临床应用和推广。

