单髁置换术与胫骨高位截骨术治疗膝骨性关节炎的效果对比分析
孟凡瑞 张 艳
(成武县人民医院骨科,山东 菏泽 274200)
膝关节骨性关节炎(KOA)是临床上发生率较高的骨科疾病之一,患病群体以中老年人为主,女性多于男性。 临床对KOA 的患病机制分析并不统一,其发生原因多为机械性损伤、炎性反应影响、遗传因素等。 人体膝关节涵盖股骨、胫骨等组织结构,周边组织包括软组织与韧带组织等, 一旦上述组织结构受损会导致膝关节出现生物力学变化, 致使其内外侧间室受力失衡,对患者软骨造成损伤,致使软骨关节受到影响,严重者会出现显著的病理生理改变。 分析实际病理变化,一旦患者出现KOA,其早期表现为单间室变化,多为内侧关节间隙疼痛,随着疾病进展会出现膝关节整体疼痛的情况, 最终诱发膝关节功能障碍[1]。 患者病理表现为非细菌性炎症、关节间隙变窄、形成骨赘、滑膜增生、关节软骨磨损等。 同时,患者膝关节生物力学结构出现变化后, 其长期内外侧间室受力失衡,极易出现关节功能障碍、畸形、肿胀、疼痛等情况。 临床对于KOA 的治疗方式较多,可分为手术治疗或是保守治疗, 临床针对晚期或是影响到多个膝关节间室的患者可实施全膝关节置换术干预,但针对早中期的KOA 患者治疗,可为其提供单髁置换术或是胫骨高位截骨术治疗, 上述治疗方案各有优缺点,对实际实施的效果分析存在一定争议。单髁置换术属于常见的外科手术治疗方式之一,其在应用期间需对患者膝关节表面进行切除磨损,将病变位置的硬化骨清除干净, 及时去除增生的滑膜等,使用人工假体关节替代膝关节磨损位置,避免患者正常活动期间出现疼痛反应。 医学水平进步,使用单髁假体进行置换治疗, 其具有生物利用度高的优势,完全适用于患者的膝关节治疗需求,同时这一术式具有术后功能恢复好、术后康复快、手术创伤小的优势。 胫骨高位截骨术是临床上用于KOA 治疗的方案之一, 其通过手术的方式对患者下肢力线进行改善,随后将受力由内侧间室转向为外侧间室,逐步平衡生物力学指标,从而避免病灶间室过度负重,有效控制患者病情进展,减轻患者的疼痛反应,改善患者的膝关节功能,矫正患者膝关节的畸形状态。 胫骨高位截骨术(HTO)在早期临床治疗中应用固定效果一般,且受到医护人员的技术水平影响,临床具有一定失败率,甚至会损伤患者的胫神经、腓神经等,具有一定致残率与死亡率。随着医学水平的进步,HTO 的治疗方式得当改进, 可在患者胫骨开放内侧楔形截骨,或是单侧牵引成骨开放楔形截骨等,临床治疗后具有重要意义,可有效恢复患者膝关节功能,改善其下肢畸形状态,并减轻患者的疼痛反应。 此次试验研究选择76 例膝骨关节炎患者分析,观察不同术式方案治疗后的关节功能、运动情况、VAS 指标、有效性与安全性等。 现报告如下。
1 临床资料
1.1 一般资料
入组患者:KOA 患者;人数:76 例;研究日期为2020 年3 月—2022 年3 月;组别为对照组、试验组。试验组女18 名、 男20 名; 年龄49~71, 平均年龄(60.33±1.94)岁。 对照组女19 例,男19 名,年龄48~72,平均病程(60.41±1.87)岁,比对性别、年龄等信息差异无统计学意义,具有对比性(P>0.05)。
1.2 方法
对照组采用单髁置换术: 为患者提供硬膜外麻醉处理,指导其保持仰卧位,提前准备好止血带、气囊等, 在手术治疗期间使用产自美国Biomet 公司的第三代活动半月板假体,随后为患者实施置换术,按照单髁置换术的手术流程进行操作, 帮助患者矫正关节内内翻畸形,使用骨水泥将假体组件固定。
试验组采用HTO: 本组患者均为其实施内侧开放楔形截骨术治疗,为患者实施硬膜外麻醉处理,随后引导其保持仰卧位,提前准备好止血带、气囊等,在患者胫骨近端内侧做1 切口, 充分暴露内侧副韧带鹅足与浅层的视野,将其部分内侧副韧带切断,在患者内侧关节线下方3 厘米位置置入导针2 枚,指向腓骨茎突上三分之一位置与胫骨后倾平行, 使用百锯沿着导针位置截骨,将合页位置保留,按照手术前所计算的角度分析, 需使用撑开器将患者病灶间隙撑开,使下肢力线经胫骨平台外侧棘斜坡处,安装tomifix 钢板,使用螺钉固定完成。
手术完成后,所有患者均实施止痛、抗凝、抗感染、消肿处理,在术后1 日内拔出引流管,于术后第2日进行肱四头肌收缩训练与膝关节屈伸功能锻炼。在术后2 日内指导对照组患者进行助行器活动,随后进行负重锻炼;于术后1 个月后,指导试验组患者使用助行器锻炼,随后进行负重锻炼。
1.3 评价指标
(1)有效性指标。 总有效率为显效率与有效率的和。 显效为患者膝关节恢复正常, 无不良并发症发生, 躯体健康状态恢复; 有效为患者膝关节改善较好,偶有并发症情况,患者健康状态呈现上升趋势;无效为患者病情加重或是膝关节功能未恢复正常。(2)并发症。 观察治疗期间患者感染、出血、疼痛等情况的发生率。 (3)FTA 指标:通过X 线片对患者膝关节功能退变情况分析,做好相应的总结与记录。 (4)Lysholm 膝关节功能量表:选择8 个项目对患者进行评估,分值100 满,分别评估为60 分以内表示较差,60~79 分表示中等,80~89 分表示良,90 分及以上表示优。(5)Tegner 膝关节运动评分。在术前、术后评估患者Tegner 膝关节运动情况, 分数越低恢复效果越好。 (6)视觉模拟评分法(VAS)评分。 选择一张A4纸,在其上面画出10 厘米的长横线,需在横线两端标注0~10,10 为剧痛,0 为无痛。
1.4 统计学分析
采用软件SPSS 23.0 分析数据,用率(n,%)描述计数资料,检验用χ2,用(±s)模式计量资料,组间采用独立样本t检验,组内采用配对样本t检验。 以P<0.05 为差异有统计意义。
2 结果
2.1 2 组治疗总有效率比较
试验组治疗总有效率高于对照组, 差异有统计学意义(P<0.05)。 见表1。

表1 2 组患者的治疗效果比较(n,%)
2.2 2 组并发症发生率比较
试验组并发症发生率低于对照组, 差异有统计学意义(P<0.05)。 见表2。

表2 2 组并发症发生率比较(n,%)
2.3 2 组FTA 指标比较
治疗前,2 组FTA 指标比较,差异无统计学意义(P>0.05);治疗后,2 组FTA 指标均较治疗前降低,差异有统计学意义(P<0.05)。 见表3。
表3 2 组FTA 指标比较(±s,分)

表3 2 组FTA 指标比较(±s,分)
?
2.4 2 组Lysholm 膝关节功能量表评分比较
治疗前,2 组Lysholm 膝关节功能量表评分比较,差异无统计学意义(P>0.05);治疗后,2 组Lysholm膝关节功能量表评分均较治疗前升高,且试验组高于对照组,差异有统计学意义(P<0.05)。 见表4。
表4 2 组Lysholm 膝关节功能量表评分比较(±s,分)

表4 2 组Lysholm 膝关节功能量表评分比较(±s,分)
?
2.5 2 组Tegner 膝关节运动评分比较
治疗前,2 组Tegner 膝关节运动评分比较,差异无统计学意义(P>0.05);治疗后,2 组Tegner 膝关节运动评分均较治疗前降低,且试验组低于对照组,差异有统计学意义(P<0.05)。 见表5。
表5 2 组Tegner 膝关节运动评分比较(±s,分)
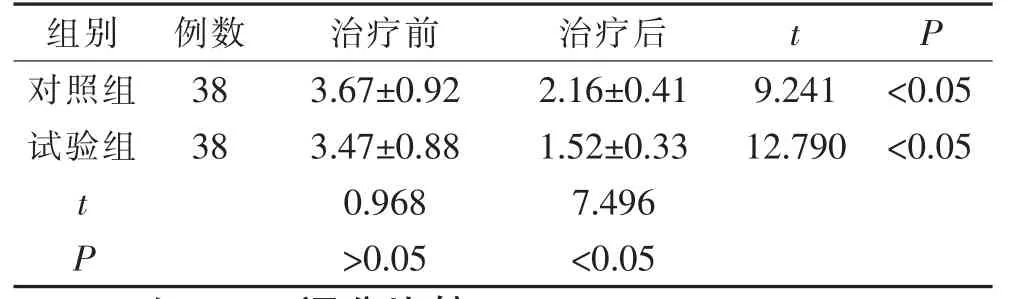
表5 2 组Tegner 膝关节运动评分比较(±s,分)
?
2.6 2 组VAS 评分比较
治疗前,2 组VAS 评分比较,差异无统计学意义(P>0.05);治疗后,2 组VAS 评分均较治疗前降低,且试验组低于对照组,差异有统计学意义(P<0.05)。 见表6。
表6 2 组VAS 评分比较(±s,分)

表6 2 组VAS 评分比较(±s,分)
?
3 讨论
骨性关节炎(OA)又称退行性关节病、肥大性骨关节炎,是一种以关节疼痛、关节软骨退行性改变为核心,累及骨质并包括滑囊,关节囊及关节其他结构的全方位,多层次,不同程度的慢性无菌性炎症。 它在中老年者多见,女性多于男性。60 岁以上患病率可达50%,75 岁则达80%。OA 致残率可高达53%,可能由此而导致寿命缩短[2]。KOA 是临床上确诊率较高的骨性疾病之一,在医学文献采集中,KOA 患病群体多为中老年人, 其多为继发性地骨退行性病变或是关节软骨原发性病变,患者患病后关节周边出现骨赘。 在临床分析中提出, 正常人体膝关节存在3 个间室,KOA 表现为其中1 个间室严重受累, 而其他2 个间室则病变较慢或是轻度受累, 而病变较为显著的间室为内侧间室。 KOA 患者存在内侧间室单独受累情况,仅有5%的患者出现外侧间室受累的情况。 分析显示,OA 属于受到细胞外基质讲解与细胞应激导致的活动关节紊乱, 临床可呈现为宏观损伤或是微观损伤的细胞外基质降解,致使患者出现不良反应,临床特征为关节组织代谢障碍、关节正常功能丧失、关节炎性反应、骨重塑、骨赘形成、软骨退化等。 现阶段, 临床针对性KOA 患者多采取全膝关节置换术、单髁置换术、HTO 对症治疗,上述治疗方案在实际临床应用效果上存在一定争议[3]。 本次研究对院内76例KOA 患者进行分析,通过不同形式的手术治疗观察临床效果,结果显示,试验组治疗总有效率高于对照组,并发症发生率低于对照组,差异有统计学意义(P<0.05)。 试验组Lysholm 膝关节功能量表评分、Tegner 膝关节运动评分、VAS 评分情况均优于对照组,, 差异有统计学意义 (P<0.05)。 治疗前后,2 组FTA 指标比较,差异无统计学意义(P>0.05);治疗后,2 组FTA 指标均较治疗前降低, 差异有统计学意义(P<0.05)。 这说明与单髁置换术对比,HTO 治疗后患者的膝关节功能改善显著,同时具有安全性,进一步稳定患者的术后状态,减轻患者的疼痛反应,保证患者的肢体运动状态,提升疾病的预后质量。
HTO 属于临床治疗KOA 的重要方式之一,其针对膝关节内侧单间室OA 进行治疗,具体实施意义为将患者下肢的力线从内侧转移到外侧, 从而避免内侧的接触面积变大或是内侧的负重增加。 临床对于KOA 患者实施HTO 治疗最早时间为1961 年。 随着医学技术的进步,HTO 在临床上的治疗更适用于患病群体年龄在65 岁以内, 膝关节可以正常活动,并能屈膝120 度以上,同时患者半月板、软骨、外侧间室正常,更适用于内侧间室关节炎患者;此外,患者需保持良好的韧带组织, 不可出现断裂、 损伤的情况,无关节不稳或是松弛的情况。 而单髁置换术(UKA)在临床上更适用于年龄在55 岁以上的患者,其需经过对患者膝关节内侧损伤间室进行置换来改善内侧组织磨损情况,改善其病灶状态,对患者外翻畸形膝关节或是内翻畸形膝关节进行矫正治疗。 且不适用于肥胖患者, 要求经手术的患者为内侧间室关节炎,其髌骨间室、外侧间室均正常,观察关节活动度为90 度以上;要求膝关节外翻畸形或是内翻畸形在10 度以内[4]。 或是伴随轻度内翻畸形的患者,保证膝内翻指标在10 度以内, 患者关节稳定度较高,膝关节活动度较好。 其他文献采集内容中, 患者KOA多为单间室关节炎,病变位置多为内侧间室,对于单髁病变的患者可经微创或是无创治疗, 如膝关节镜手术、健康宣教、药物口服、局部治疗、矫正支具理疗等, 一旦上述治疗方案无效则需要为其提供手术干预。 一旦未及时为患者提供手术治疗会导致疾病不断进展,致使膝关节出现严重的功能障碍、功能毁损等情况,长期出现无法忍受的疼痛感,难以自我护理生活,致使未来生存周期缩短。 对于外侧间室无退行性改变而内侧间室单纯受累的患者可经过全膝关节置换术、双侧单髁置换术治疗,但患者会由于过度治疗影响患者健康的外侧间室, 导致患者手术治疗期间的并发症增加,严重影响患者的康复质量,临床需进一步深度分析[5]。UKA 临床治疗更适用于单侧间室进行置换干预,手术应用期间并未过度截骨,可以保护患者的交叉韧带,手术创伤较小,其治疗后康复效率较高,术后恢复速度较快,且低于生物力学的改变较小。 其他文献中表示,与全膝关节置换术比较,实施UKA 治疗后患者的膝关节运动情况较好,可尽可能地恢复患者的正常运动状态, 对患者前后交叉韧带保留可恢复患者治疗后本体感觉, 并保证其电梯攀升的感觉,同时,为患者保留前后交叉韧带,保证洗膝关节动力学的稳定, 使其术后维持高水平的活动,临床应用具有一定价值[6]。 HTO 治疗则是通过关节外截骨对下肢力线进行矫正治疗, 从而改善患者患侧内侧间室压力,进一步减轻患者的疼痛感,保证临床治疗效果,在短时间内恢复患者膝关节状态。 胫骨截骨治疗涵盖内侧开放截骨与外侧闭合截骨,在临床试验中显示, 对患者实施外侧闭合截骨治疗的并发症情况较多, 尤其是对患者腓总神经造成损伤的情况较多[7]。 所以,临床多实施内侧开放楔形截骨术治疗干预, 尤其是针对内翻畸形膝关节内侧间室骨性关节炎治疗具有重要意义。
同时,经HTO 治疗后患者膝关节的完整度较高,帮助患者改善患膝负重情况, 将其从病灶位置转移至其他间室。 在常规状态下,对于术前具有良好膝关节活动度的患者, 其在术后评估膝关节的活动度没有较大的变化,且在恢复情况上较为显著。 而对于手术干预前患者膝关节活动度一般, 其在手术治疗后的膝关节活动度分析改善效果一般[8]。 故此,对患者术前膝关节功能分析可对其术后治疗情况进行评估。一项分析内容显示,对患者疾病类型汇总,观察这一疾病在不同手术治疗中的实际疗效情况,并未明确患者的体质量与年龄等, 一般会影响实际风险评估价值[9]。 而对已完成资料分析的数据统计可知,对于实际效果统计,HTO 治疗后患者的关节康复效果较好,其后期生存质量较高,在治疗有效性与安全性指标上对比差异显著,数据结论与本研究结果一致[10]。
综上所述, 对膝骨性关节炎患者实施胫骨高位截骨术治疗的效果优于单髁置换术, 能够改善患者的膝关节功能,并减轻治疗期间的疼痛程度,安全性良好。

