单侧双通道脊柱内镜辅助下单侧入路双侧减压技术治疗单节段腰椎管狭窄症的临床研究
王伟 李小川 黄春明 罗绍坚 卢明南 蓝根 姜成 陈炯灰 陈永龙 张镇武
随着社会老年人口增加,腰椎管狭窄病人越来越多[1]。传统开放手术治疗腰椎管狭窄症创伤大、对手术耐受要求高,术后可导致长时间腰背部酸胀、隐痛等症状[2]。De Antoni[3]首次报道了结合椎间孔镜与显微外科优点的新方法(单侧双通道脊柱内镜技术)。显微内镜技术能够完整地保留腰椎各生理结构,创伤小,疼痛少,术野暴露范围广。[4-5]。我们对单节段腰椎狭窄病人采用单侧双通道脊柱内镜(unilateral biportal endoscopy,UBE)辅助下单侧入路双侧减压技术(unilateral laminotomy for bilateral decompression,ULBD)治疗,比较术前与术后1周、3个月、12个月、20个月 VAS评分、ODI指数,分析UBE辅助下ULBD的临床疗效。
对象与方法
一、对象
我院2020年5月~2021年5月采用UBE辅助下ULBD技术治疗的单节段腰椎管狭窄症病人35例,年龄51~79岁,病程2~8年;男性22例,平均年龄64.5岁,平均病程4.6年;女性13例,平均年龄66.6岁,平均病程4.5年。纳入标准:(1)脊髓或马尾神经受压严重出现功能障碍,如下肢无力、大小便功能障碍等;(2)经过半年以上口服药物或物理治疗等保守治疗后其腰腿疼痛症状缓解不明显甚至进一步加重;(3)经腰椎CT、MRI检查确定其为腰椎椎管狭窄其下肢肌肉萎缩且腰椎X线未见腰椎不稳定。排除标准:有腰椎相关疾病,如外伤、手术、腰椎滑脱、感染或肿瘤等;腰椎椎管狭窄节段≥2个或2个以上;有精神类疾病无法较好控制疾病、配合手术以及术前术后随访者;凝血功能障碍;糖尿病、冠心病、慢支炎、高血压等。
二、方法
1.手术方法:以单节段腰椎管狭窄(L3/4)左侧入路为例。手术在气管内插管全身麻醉下进行,于俯卧位下用软垫垫于双侧髂部下方使腹部悬空。常规消毒、铺设无菌巾。于C臂机透视定位下确认手术目标椎间隙(L3/4左侧),并以此点为中心、向左侧旁开中线1 cm,上下距离手术椎间隙的中线约1.5 cm处各做一纵向切口;头侧切口长约5 mm(观察通道)、逐层切开后经观察通道置入内镜鞘、检查通道稳定后拔出内镜鞘内芯,再经内镜鞘置入内镜;尾侧切口长约8 mm(操作通道),切开皮肤、皮下组织及筋膜层,使用扩展器逐层扩张皮下组织、筋膜层并穿过椎旁肌到达椎板浅层,椎板上方的肌肉等软组织使用扩展器钝性分离,构建手术通道成功后置入手术操作器械;再次在C臂机透视定位下确认工作通道与观察通道构建成功。将灌注通道外接每袋3 000 ml的生理盐水,冲洗液的平面高于手术操作平面约60 cm,冲洗术野直至其清晰后充分暴露。再通过工作通道,以等离子射频消融电刀分离椎板和黄韧带上的软组织并充分止血。再使用咬骨钳咬除目标椎间隙椎板下缘的骨质直至暴露黄韧带在上椎板的止点,充分扩大病变椎板的间隙(减压范围以硬膜充分松解为准),将黄韧带向尾侧逐渐剥离(注意硬膜囊和黄韧带之间的粘连、避免硬脊膜撕裂),使用髓核咬除钳咬除肥厚的黄韧带,使之充分显露硬膜囊及神经根。探查椎管、扩大开窗窗口,保护关节突的关节结构,扩大侧隐窝。调整观察内镜的角度可以观察对侧视野以便处理对侧黄韧带,以镜下磨钻、咬骨钳咬除部分棘突根部及对侧椎板骨质,绕过硬膜囊的背侧后将肥厚的黄韧带咬除,使对侧的神经根能够得以松解,从而达到狭窄的椎管双侧减压效果。减压后见硬膜囊恢复正常搏动,其外膜血管充盈良好,硬膜囊以及神经根恢复正常的形态和路径。最后再彻底止血,放置明胶海绵防止粘连,放置一条14号硅胶管引流,清点手术器械完整无误后撤出器械和内镜,切口各缝一针。
2.术后处理:术后预防性使用一次抗菌药物抗感染、甘露醇脱水、地塞米松减轻神经的水肿、奥美拉唑预防应激性溃疡、甲钴胺营养神经等对症处理。术后1天可以拔除切口引流管并嘱病人行双下肢直腿抬高功能锻炼,术后2天即可在佩戴腰围的情况下下床活动。术后4周内以卧床休息为主,积极进行床上功能锻炼。
3.观察指标:比较术前与术后1周、3个月、12个月、20个月的腰痛及腿痛的VAS评分、ODI指数。
三、统计学方法
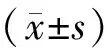
结果
1.术后出现迟发性脑脊液漏1 例,对症治疗后治愈;无术后复发,随访时间>20个月。术前腰痛 VAS 评分(4.51±1.09)分,其术后20个月随访时的腰痛 VAS 评分为(1.91±0.47)分,较术前降低。术前 ODI 为0.50±0.09,术后20个月随访时的ODI为0.22±0.04,较术前降低,差异有统计学意义(P<0.05)。见表1。
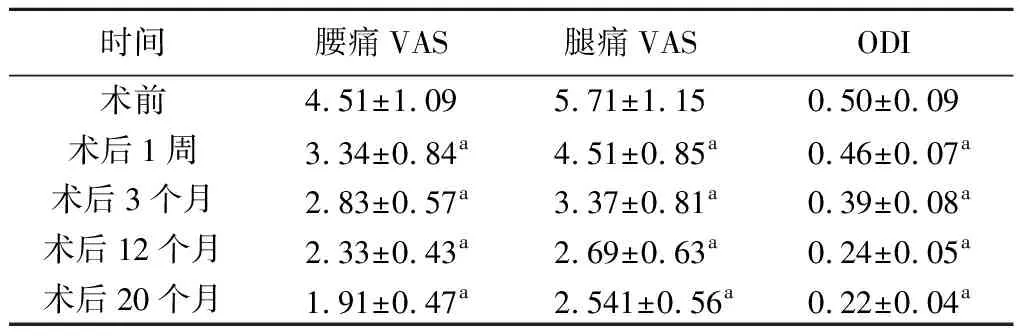
表1 病人不同时间腰痛、腿痛VAS评分以及ODI的比较
2.典型病例介绍:病人,男性,67岁。腰椎椎管狭窄症,采用UBE辅助下ULBD治疗,术前影像学检查见图1 A~D,术后影像学检查见图1 E~H,术中操作见图1 I~M。
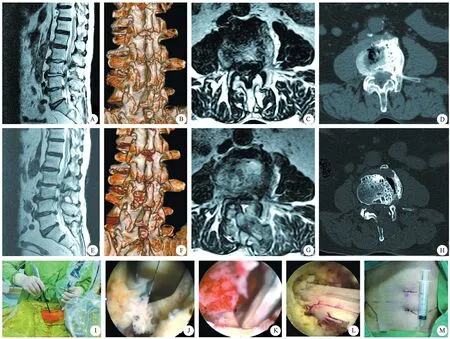
A.术前MRI(矢状位);B.术前三维重建;C.术前MRI(横断位);D.术前CT;E.术后MRI(矢状位);F.术后三维重建;G.术后MRI(横断位);H.术后CT;I.术中操作;J.镜下减压侧隐窝;K.镜下咬除黄韧带;L.硬膜囊减压完毕;M.术后切口效果
讨论
虽然本文所统计的UBE辅助下ULBD手术未出现相应的手术并发症,但是我们分析总结发现以下几点并发症[1]:(1)脊髓硬膜外血肿 :Kim等[6]研究发现,单侧双通道脊柱内镜技术中脊髓硬膜外血肿的发病率为23.6%,Soliman[7]考虑其血肿可能跟手术期间使用加压生理盐水冲洗泵有关。当术中冲洗液流出道梗阻时,加压泵持续冲洗盐水使得术野内的压力升高、压闭了部分毛细血管,从而掩盖了出血点,导致术中止血不确切;(2)椎旁肌损伤:ULBD在工作通道与观察通道的构建过程中对两个入口之间的肌肉、韧带和筋膜造成一定的损伤,另外在手术过程中需使用带有一定压力的生理盐水持续冲洗会对椎旁肌等周围组织造成不同程度地损伤;(3)硬脊膜撕裂和神经损伤:硬脊膜撕裂是腰椎手术中比较常见的手术并发症,Park 等[8]的研究发现UBE中的硬脊膜撕裂的发生率为4.5%。
传统椎板切开减压为椎管狭窄的治疗提供了有效的方法,但手术造成的肌肉和韧带损伤会导致术后背痛和肌肉萎缩,因此,传统手术后的病人需要更多时间进行腰背肌的功能恢复和疼痛治疗[9]。Vodicar等[10]发现,传统手术的椎板切开减压术后会降低椎体高度、并且术后会加剧病人腰背部疼痛。UBE辅助下ULBD与传统手术相比,可以通过极低的肌肉损伤实现高分辨率的可视化效果,能够完整保留腰椎各生理结构、减少术后脊柱不稳定的发生率、避免了大量的椎体融合手术,并且几乎可以不受限制的使用椎板切开减压的手术器械[11-12],故而在避免损伤脊柱结构稳定性的前提下,有效地对椎管减压甚至可避免相关肌肉的牵张损伤使对侧椎管减压。Kim等[13]通过研究发现UBE的手术病人术前腰痛VAS评分为(6.22±1.50)分,术后腰痛VAS评分降低至(0.93±0.70)分。Lin等[14]通过回顾性研究发现,单侧双通单脊柱内镜技术手术病人术后的VAS评分和ODI指数在最后一次的随访时较手术前有了很明显改善。在我们的研究中也发现,ULBD手术病人术前与术后的腰痛、腿痛VAS评分及ODI指数明显降低,手术效果确切。
此外,ULBD术中使用流动的生理盐水持续冲洗术野可以有效地控制局部出血,并且能够进一步使术野更加清晰[4-5],但是需要注意控制冲洗液的水压,避免其压力过高使硬脊膜受压过大从而导致颅内高压或术后头部疼痛等情况的发生,根据Heo 等[15]的研究,冲洗的水压维持在30 mmHg左右较为妥当。
综上,UBE辅助下ULBD中视野开阔,椎旁肌损伤小、能够较好的维持手术操作后脊柱的稳定性、从而改善病人术后的腰椎功能活动,降低病人术后疼痛感,病人疗效满意,其为椎管狭窄的治疗提供了新的方向。
利益冲突:全体作者声明本研究是在没有任何可能潜在利益冲突的商业或财务关系
作者贡献:王伟:研究设计,调查和初稿编写。李小川:研究设计、审稿、编辑和资金获取。黄春明、罗绍坚、卢明南、蓝根:病人资料收集、手术操作。姜成、陈炯灰、陈永龙、张镇武:病人术后随访、数据统计

