重度牙周炎牙齿的牙髓治疗时机及牙周牙髓联合治疗的疗效观察
文/卢玻
牙周炎是由牙菌斑生物膜引起的炎症性病变,属于最常见的一种口腔疾病,该病的主要表现为牙周袋、牙齿松动移位、牙槽骨吸收、牙齿脱落等,是成年人牙齿丧失的第一原因[1]。牙周炎存在比较复杂的病理表现,主要是由于牙周支持组织出现损伤而造成的。大多数患者伴有一定程度的牙龈出血、牙龈萎缩、牙根外露等症状。在牙周炎早期并没有明显的临床症状,所以大多数患者并未对此足够关注[2]。在牙周炎中晚期时,其病情常常已经非常严重,出现疼痛、咀嚼和语言功能障碍、美观及心理等问题,此时牙齿长期保存的难度很高。所以,在临床中对于牙周炎患者需要加强口腔卫生健康宣教,同时对其进行及时检查、诊断,必要时实施规范化牙周治疗。现阶段对于重症牙周炎(SP)常规给予规范化牙周治疗干预,但是已经证实此种治疗方式会使患者产生一定的牙龈萎缩、牙根暴露、牙齿敏感、牙齿疼痛等并发症;另外,因为牙周组织与牙髓之组织间存在根尖孔、侧支根管、副根管和牙本质小管等多种的交通途径,使感染相互影响的风险也会增加,仅单一的牙周治疗方法存在消除感染能力不彻底的情况[3]。所以,对于SP 患者,只进行牙周治疗常常不能获得理想的治疗效果。有学者表示[4],在治疗SP 患者时不适合采用单纯的牙周治疗方式,而应结合牙髓治疗,这样可以使牙周、牙髓的感染同时得到控制,并缓解牙周治疗后的牙齿敏感等并发症,帮助患者提升治疗效果与体验。本文主要对100 例SP 患者中的50例采取牙周牙髓联合治疗,获得满意效果,汇报如下。
1 资料和方法
1.1 临床资料
选取2021 年6 月至2023 年6 月,我诊所100 例SP 患者,随机分为观察组50 例,男性27 例,女性23 例,平均年龄(60.16±2.58)岁;对照组50 例,男性26 例,女性24 例,平均年龄(62.28±2.49)岁,两组资料对比无差异(P>0.05)。
1.2 方法
对照组:本组患者实施常规疗法,即只对患者实施牙周治疗,指导患者积极有效配合并保持口腔卫生;结合具体患者的牙周情况,对患牙、相应的基线标准实施完整记录,确保对应的记录工作完整准确。
观察组:牙周牙髓联合治疗。以对照组治疗为基础,对患者实施联合治疗,局部麻醉患牙,麻醉起效后进行开髓、拔髓治疗,通过根尖定位仪对根管工作长度进行测量,冠向下根管预备技术,使用2.5%次氯酸钠、17%的EDTA,两组均为2ml/根管的剂量,交替冲洗,同时用生理盐水在两种冲洗液冲洗间隙中使用,结合超声荡洗。吸潮纸尖擦干,将氢氧化钙置入根管暂封。7d 后如无疼痛不适、根管渗出时,冲洗、干燥根管后用根管封闭剂+牙胶尖填充,采用根尖片检查充填效果。
1.3 观察指标
(1)牙周炎病症变化情况[5]:菌斑指数(PLI)、龈沟出血指数(SBI)、牙周袋深度(PD)、松动度(MD)。
(2)治疗效果[6]:显效、有效、无效。
(3)疼痛评分[7]:用VAS 评价,分数越高表示疼痛越严重。
(4)不良反应:牙齿松动、叩诊疼痛等。
(5)影像学指标:釉牙骨质界和牙槽顶间数值(CEJ-AC)、釉牙骨质界和骨缺陷底间数值(CEJ-BD)。
1.4 统计学处理
SPSS19.0 分析数据P<0.05 为统计学成立。
2 结果
2.1 两组患者牙周炎病症变化情况比较
治疗前,组间对比无差异(P>0.05);治疗后,组间对比差异显著(P<0.05)。见表1。
表1 两组患者牙周炎病症变化情况对比(±s)
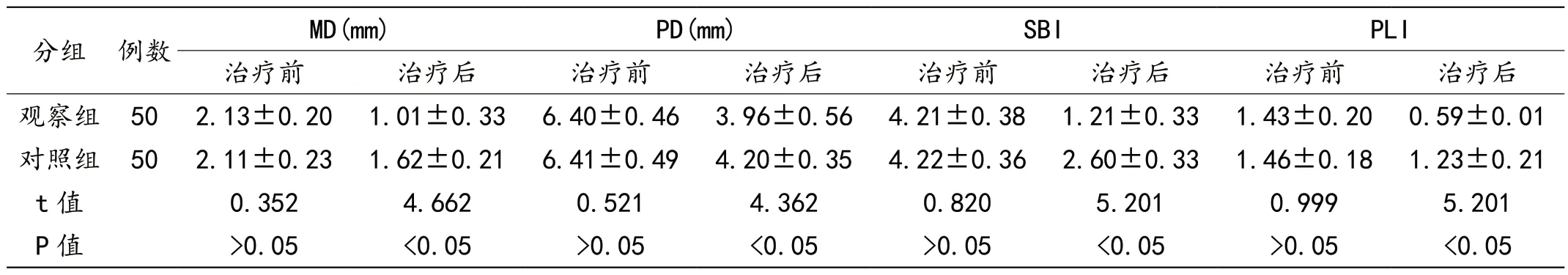
表1 两组患者牙周炎病症变化情况对比(±s)
分组 例数MD(mm)PD(mm)SBlPLl治疗前治疗后治疗前治疗后治疗前治疗后治疗前治疗后观察组 50 2.13±0.20 1.01±0.33 6.40±0.46 3.96±0.56 4.21±0.38 1.21±0.33 1.43±0.20 0.59±0.01对照组 50 2.11±0.23 1.62±0.21 6.41±0.49 4.20±0.35 4.22±0.36 2.60±0.33 1.46±0.18 1.23±0.21 t 值0.3524.6620.5214.3620.8205.2010.9995.201 P 值>0.05<0.05>0.05<0.05>0.05<0.05>0.05<0.05
2.2 两组患者治疗效果比较
组间对比差异显著(P<0.05)。见表2。

表2 两组患者治疗效果对比[n(%)]
2.3 两组患者疼痛评分比较
治疗前,组间对比无差异(P>0.05);治疗后,组间对比(P<0.05)。见表3。
表3 两组患者疼痛评分对比[(±s),分]

表3 两组患者疼痛评分对比[(±s),分]
分组例数治疗前治疗7d治疗14d治疗28d观察组507.24±1.414.11±1.012.34±0.641.84±0.41对照组507.31±1.355.77±1.043.45±1.032.69±0.37 t 值0.3365.2016.3205.223 P 值>0.05<0.05<0.05<0.05
2.4 两组患者不良反应发生情况比较
组间对比差异显著(P<0.05)。见表4。

表4 两组患者不良反应发生情况对比[n(%)]
2.5 两组患者影像学指标比较
治疗前,组间对比无差异(P>0.05);治疗后,组间对比(P<0.05)。见表5。
表5 两组患者影像学指标对比(±s)
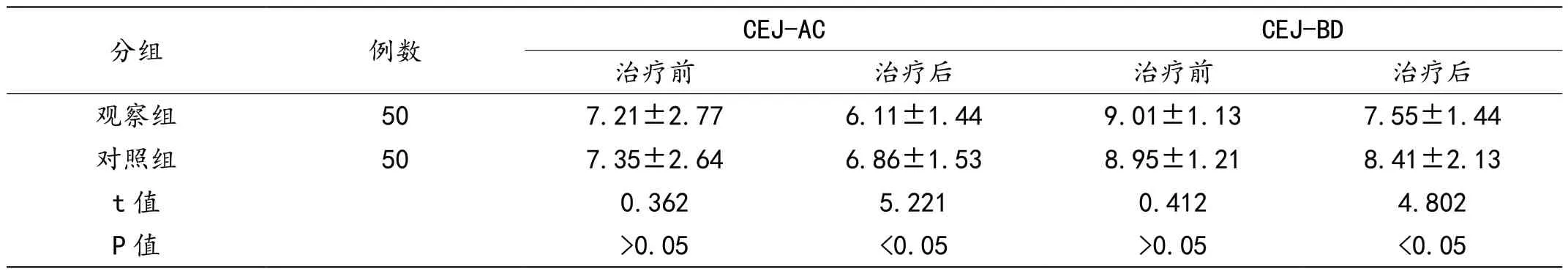
表5 两组患者影像学指标对比(±s)
分组例数CEJ-ACCEJ-BD治疗前治疗后治疗前治疗后观察组507.21±2.776.11±1.449.01±1.137.55±1.44对照组507.35±2.646.86±1.538.95±1.218.41±2.13 t 值0.3625.2210.4124.802 P 值>0.05<0.05>0.05<0.05
3 讨论
在临床诊疗工作中,牙周炎属于口腔慢性疾病中存在很高发病率的一种,其可以使人体产生循环抗体及凝集素,使血小板凝集形成血栓,为其他病原菌黏附提供便利条件,对于心脑血流、血管产生一定的不利影响,明显增加脑卒中、冠心病的发生风险[9]。所以,在全世界范围内,牙周炎已经变成了一个备受重点关注的健康问题,渐渐获得公众、医学界的高度重视。该病作为慢性感染性、损伤性的一种疾病,常常因为牙菌斑生物膜内细菌感染所导致,该病对机体产生的损伤程度同其病变程度密切相关。所以,需要结合多种方法对疾病进行诊断和治疗。
临床根据牙周炎患者的附着丧失程度和牙槽骨吸收波及的范围分为轻度、中度、重度,对于中老年人来讲,其以重度牙周炎为多见。其具有比较复杂的病因及发病机制,在口腔常见的疾病中属于一种治疗难度较高的一类。通常来讲,大部分人认为对比轻度的牙周炎,重度牙周炎存在更高的发现率、诊断率,但是若没有对患者采取积极有效的治疗极有可能出现较多严重的并发症,如心脑血管疾病、糖尿病、呼吸消化系统疾病、自身免疫病等,对人们的生命安全产生严重威胁。口腔医护人员应该对SP的诊治给予足够的关注。
对于SP 患者来讲,其存在明显的症状,如牙龈出血、退缩、牙齿疼痛、松动、移位甚至脱落等,临床对于该类患者的治疗往往需要将重度松动的牙齿拔除,进而在一定程度上影响患者的美观、语言、咀嚼功能等。因此对于SP 患者来说,在其早期采取积极有效的规范化牙周治疗对于改善患者口腔健康和全身健康来讲非常重要。而且,由于SP 炎症反应会通过根尖孔、侧支根管、副根管、牙本质小管等途径波及牙髓组织,即SP 往往伴有牙髓的损伤,导致牙髓出现水肿、坏死。因此为了将临床治疗效果提升,将牙周治疗的并发症的例数有效减少甚至规避,需要及时采取积极有效的措施对细菌感染予以积极防控,特别是菌斑指数相对较高的部位。菌斑上生物膜因为其所在位置的特殊性,在患者进行牙髓治疗前需要将此问题解决,因为其会在一定程度上通过暴露的牙根表面及牙周袋等途径污染牙髓系统;而且清除牙菌斑可以将更有利的条件提供给牙周组织再附着,若没有将在牙齿、牙根表面的细菌及时有效地去除,极有可能导致感染的出现,对患者的面部美观、口腔功能产生不利影响。经牙周基础治疗后,严重的牙周炎患者必要时需要利用牙周外科手术将在牙周袋深部及牙根表面附着的感染牙骨质、龈下牙石、细菌及其产生的毒素等致病因素有效去除。因此对于SP 患者需要根据患者的全身情况、牙周情况采用多学科综合治疗的方法对牙周、牙髓炎症予以有效控制,继而保证SP 患者的治疗效果。
对于SP 患者来讲,只进行牙周治疗,其单纯地将牙石、菌斑、牙根表面坏死的牙骨质清除,使患牙的牙周情况有效改善,但是此种治疗方式属于机械治疗的方法,易合并产生牙龈萎缩、牙根外露、牙齿敏感疼痛等并发症,对牙周组织健康和患者治疗体验方面存在一定影响。此外,对SP 患者进行单纯的牙周治疗并不能将牙周感染彻底清除,因为牙髓病灶中存在的感染可以通过根尖孔、侧支根管、副根管、牙本质小管等途径扩散至牙周组织,严重影响SP 的预后情况。而且SP 患者经过牙周的基础治疗后会显著增加其牙根表面的敏感性,尤其是在治疗后的第一个7d 内;SP 时感染亦可通过根尖孔、侧支根管、副根管、牙本质小管等途径波及牙髓组织,产生牙髓炎症状。因此,若想更彻底地治愈SP 病情,就需要提出治疗效果更加理想的计划。在对SP 治疗期间需要对牙髓情况密切关注,通过牙周牙髓联合治疗对牙周进行更好的修复,尽早愈合牙周病变组织,将牙周与牙髓之间的感染相互扩散的可能性降至最低,同时缓解规范化牙周治疗后出现的牙髓的刺激症状,需要在规范化牙周治疗的同期进行牙髓治疗,通过对牙周炎有效的控制而保留患者的牙齿。本研究结果中,观察组牙周炎病症改善情况、治疗效果、影像学指标、不良反应、疼痛评分均优于对照组,说明SP 患者经过牙周牙髓联合治疗产生了更优的治疗效果。
总而言之,对于SP 患者来讲,给予牙周牙髓联合治疗可更彻底地清除感染因素并减少牙周治疗后的并发症,有效提升治疗效果和患者的治疗体验,疗效更好、并发症更少,值得应用。

