肺部结节或肿块患者肺泡灌洗液SHOX2 和RASSF1A 基因甲基化在肺癌诊断中的价值
朱东平 ,李海峰 ,冯俊飞 ,汤秋恒 ,冷 静
(1)大理大学临床医学院,云南 大理 671003;2)云南省第三人民医院呼吸与危重症医学科,云南 昆明 650011)
目前,肺癌已成为我国发病率、死亡率最高的肿瘤之一。我国健康体检者每年通过影像检查出肺部结节检出率约为31%,良性结节约占96.4%,6 mm 以上肺结节恶性程度明显增大风险超过1%[1]。早期恶性肺部结节诊断的检出率极低,仅为肿瘤结节的2%。DNA 甲基化是表观遗传学领域中的1 个关键研究方向,它在原位肺部恶性肿瘤的发生和发展过程中扮演着重要的角色[2]。随着实时荧光PCR(real-time PCR,RT-PCR)技术的发展,人们发现SHOX2 和RASSF1A 基因甲基化与肺癌密切相关[3-4]。
本研究通过RT-PCR 对支气管肺泡灌洗液(bronchoalveolar lavage fluid,BALF)SHOX2 和RASSF1A 基因甲基化单独与联合对肺部结节或肿块性质进行检测,以确定其诊断效能,为影像学和细胞学诊断不明时,提高肺癌的检出率,便于肺部良恶性疾病鉴别诊断及辅助肺癌早期诊断。
1 资料与方法
1.1 研究对象
研究对象均来自云南省第三人民医院呼吸内科住院患者,该方案通过了云南省第三人民医院伦理委员会审查(2024KY001),在研究过程中详细告知患者研究细则,并签署知情同意书。收集2019 年3 月至2020 年3 月经云南省第三人民医院胸部影像学发现结节、肿块的患者99 例。纳入标准:(1)胸部CT 提示肺部结节、肿块患者根据《中国肺部结节分类、诊断和治疗指南2016 版》诊断[5],经临床排外感染病灶者;(2)年龄14~80 岁患者;排除标准:(1)不适宜进行纤维支气管镜检查者;(2)已明确诊断肺癌和肺部炎症患者;(3)病情垂危者及失访者。并在1a 内进行定期随访、肺活检及手术后病检,50 例患者最后确诊为原发性肺癌,病理类型为腺癌23 例、鳞癌14 例、腺鳞癌2 例、小细胞癌1 例、大细胞癌1 例、其它肺部恶性肿瘤9 例。
1.2 BALF 提取
对99 例患者进行纤维支气管镜检查,操作均由云南省第三人民医院呼吸内科副主任及以上医师取样,参照2013 年英国胸科学会成人纤维支气管镜检查标准[6],分3 次将灭菌生理盐水20 mL注入病变肺段,共60 mL,负压抽吸前停留20 s,回收量不少于30 mL,取20 mL 离心,10 000 r/min离心5 min。记录回收的BALF 总量,然后进行刷检,采集组织标本。
1.3 BALF 中SHOX2 和RASSF1A 基因甲基化检测
1.3.1 DNA 提取将提取的20 mL 肺泡灌洗液进行离心,10 000 r/min 离心5 min,经过沉淀后,使用移液枪去除上清液后提取肺泡细胞,然后将肺泡细胞中DNA 提取出来。
1.3.2 DNA 甲基化的PCR 检测SHOX2 和RASSF1A 基因检测试剂盒、引物和探针均由上海透景生命科技股份有限公司提供。本研究采用亚硫酸盐修饰和Real-time PCR(Taqman 探针法)2种方法处理离心后提取的DNA。首先,亚硫酸盐修饰:利用亚硫酸盐将未甲基化碱基替换后进行PCR 扩增。通过观察免疫荧光染色,可以区分甲基化和未甲基化的C 碱基。Taqman 探针法:通过采用Taqman 探针检测扩增产物,在实时PCR平台上实现对肺泡组织中甲基化DNA 的特异性检测,最后使用通用实时荧光PCR 仪循环阶段收集FAM、VIC 及 CY5 的信号。FAM 用于检测RASSF-1A 基因甲基化状态,VIC 用于检测SHOX2 基因的DNA 甲基化状态,CY5 用于检测内标基因βactin 的水平,(VIC 通道 Ct <32 为阳性;FAM 通道 Ct <35 为阳性;CY5 通道18≤ Ct ≤23 提示内参有效,若超出需计算△Ct 值)。
1.4 组织病理学检测
1.4.1 经皮肺活检应用320 排螺旋CT 扫描,确定穿刺点后利用2%利多卡因针局部浸润麻醉,应用11.8 cm 的穿刺针分布进针方法一次穿刺至胸膜、靶病变边缘及病变内,4%甲醛固定后进行组织病理及细胞学检测。
1.4.2 手术切除病检经螺旋CT 诊断结节、肿块部位,经手术切除后进行相应染色处理,行组织病理及细胞学检测,由该机构资深病检学家出具诊断报告。
1.5 统计学处理
使用统计学软件SPSS 20.0 进行数据统计分析。正态分布的连续变量(表示为平均值±标准差),使用两独立样本t检验比较;采用χ2分析临床病理结果中SHOX2、RASSF1A 甲基化的阳性率;应用ROC 曲线评价SHOX2 和RASSF1A 基因甲基化对肺癌诊断的效力,并获得最佳约登指数(灵敏度+特异度-1),P<0.05 为差异具有统计学意义。
2 结果
2.1 临床病例特征分析
共纳入99 例患者,其中病理检测明确诊断为肺癌患者50 例,良性疾病组49 例,99 例患者的平均年龄为61.79 岁,其中肺癌组平均年龄(62.64±9.71)岁,较良性疾病组年龄(60.48±13.69)岁大,2 组年龄差异具有统计学意义(P=0.032),吸烟史增加患肺部恶性肿瘤风险(P<0.001)。性别、胸部CT 提示结节大小均无统计学意义(P=0.132,P=0.177 和P=0.065),见表1。
表1 临床病例特征[(n)%/()]Tab.1 Clinical case characteristics[(n)%/()]
*P <0.05。
2.2 2 组肺泡灌洗液中SHOX2 和RASSF1A 基因甲基化PCR 对比结果
在2 组SHOX2 和RASSF1A 2 基因甲基化PCR检测中,单基因、双基因联合或任意基因甲基化对肺癌检测差异均有统计学意义(P<0.05),肺癌组任意基因阳性较对照组有明显差异(χ2=54.046,P<0.001),见表2;对肺部恶性肿瘤进行分类,发现在2 基因甲基化PCR 任一阳性对肺腺癌、肺鳞癌检出率均高,分别为91.3%、85.71%,见表3。

表2 2 组SHOX2 和RASSF1A 基因组甲基化PCR 检测结果 [n(%)]Tab.2 PCR results of SHOX2 and RASSF1A genome methylation in two groups [n(%)]
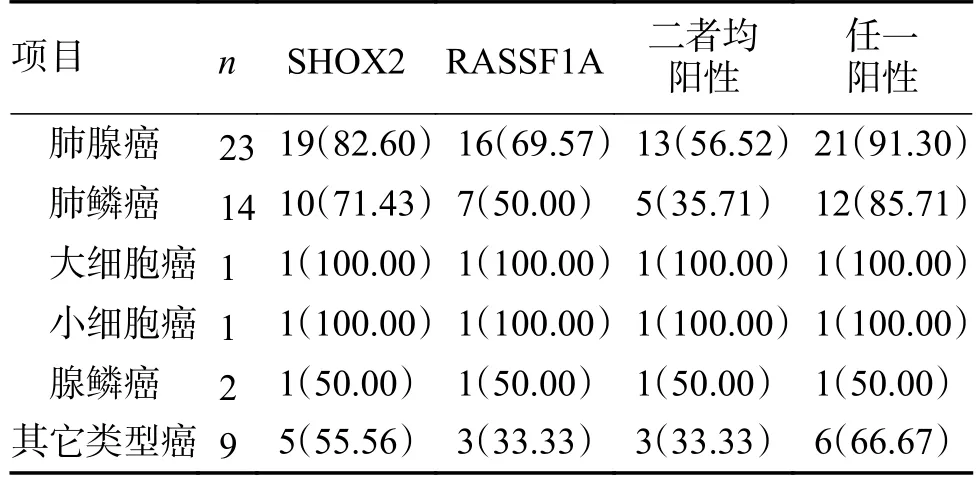
表3 不同类型肺癌患者基因甲基化检测 [n(%)]Tab.3 Gene methylation in patients with different types of lung cancer [n(%)]
2.3 研究指标多因素回归分析
将单因素差异性分析中P<0.05 变量直接纳入多因素回归分析,将SHOX2 阴性、RASSF1A 阴性和不吸烟作为参考类别,发现SHOX2、RASSF1A及吸烟是肺癌诊断的独立危险因素(P<0.05),2组年龄比较,差异无统计学意义(P=0.469);肺泡灌洗液SHOX2 基因甲基化阳性患者比SHOX2阴性患者患癌风险增加13.675 倍(P=0.009,95%CI:2.146~20.451),RASSF1A 基因甲基化阳性患者比RASSF1A 阴性患者患癌风险增加3.644 倍(P=0.014,95%CI:1.245~8.245),此外,吸烟患者比不吸烟患者患癌风险增加,见表4。
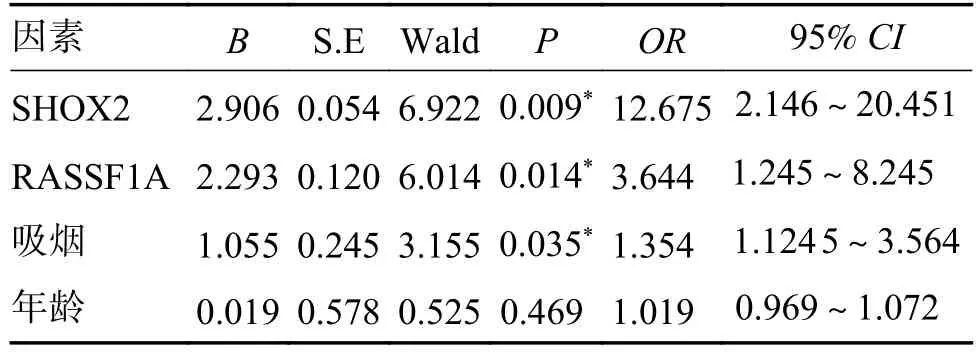
表4 多因素Logistics 回归分析Tab.4 Multi-factor Logistics regression analysis
2.4 2 组基因甲基化PCR 结果ROC 分析
进一步评估了2 基因甲基化检测99 例肺部结节和肿块患者预测价值,生成了受试者工作曲线,SHOX2 和RASSF1A 检测肺癌曲线下面积、灵敏度和特异度,见表5、图1。SHOX2、RASSF1A和2 基因联合检测曲线下面积分别为0.829、0.770 和0.869,SHOX2+RASSF1A 联合高于单一检测,灵敏度和特异度为0.84,0.898。

图1 SHOX2 和RASSF1A 基因ROC 曲线Fig.1 SHOX2 and RASSF1A were detected by the ROC curve

表5 单一指标和双指标联合检测结果Tab.5 Combined detection results of single index and double index
2.5 对良性疾病组中SHOX2 和RASSF1A 基因甲基化阳性患者随访
对起始拒绝行肺穿刺活检及手术病检的2 例患者,每1、3、6 个月进行电话随访、约定随访复查,询问相关肺部疾病症状演变,是否在外院进行相关治疗,复查后经由该院资深影像学家阅片,有1 例患者病情恶化,经病理检测诊断为肺癌,另1 例患者肺部结节消失,考虑为肺部炎症。
3 讨论
随着我国的工业化和城市化不断发展、老年基数增大及长期吸烟等危险因素影响导致我国体检人群中肺结节检出率为31%[1],而欧美国家,体检发现肺结节的概率更高,达到了41%~51%[7]。此外,肺部长期存在磨玻璃结节的患者,最后诊断恶性肿瘤概率超过了10%。根据最新研究结果[8]显示,肺癌在我国以及全世界已成为发病率和死亡率最高的恶性肿瘤之一,对人类健康造成了严重的威胁。
据我国肿瘤登记报告显示,云南省的肺癌发病率平均为每10 万人中的44 例,是全国平均水平的2~3 倍。而云南宣威肺癌发病率高达93/10万人,位居全国第一[9],因此提升肺癌的诊断率变得迫切和必要。2011 年美国进行国家肺癌筛查实验(national lung screening trial,NLST),采用随机对照研究对高危肺结节患者进行低剂量胸部CT(常规CT1/5 辐射剂量)筛查,这一措施比单独X 胸片降低了20%肺癌患者病死率[10],因此为提高肺部肿瘤早期发现,我国建议高危肺结节人群每年进行低剂量胸部CT 筛查[11]。但有研究显示[12],通过低剂量螺旋CT(low-dosespiral computed tomography,LDCT)能检测出患者的非钙化结节中实际仅为肿瘤结节的2%,很大程度影响了患者早期肺癌检出。在高肺癌发病率的云南地区,对没有明显呼吸道症状及早期结节直径小于1 cm 的肺癌患者,由于肿瘤标记物、细胞学检查、影像学检查和支气管镜检对肺癌检出率相对较低,而且难以取得活体组织进行病检,所以多数患者被诊断为恶性肿瘤时已进展到晚期,从而错过最佳手术及放化疗治疗时期,致肺癌整体5 a生存率低,仅为16%左右[13]。因此对高危肺癌患者的筛查、早期诊断、及时干预治疗尤为重要。
研究表明DNA 甲基化被广泛应用于癌症的辅助诊断,特别是在BALF 和胸腔积液等微创检测中[14]。矮小同源盒基因(short stature homobox 2,SHOX2)是同源盒基因家族的一员,参与癌症早期病变。刘莹等[3]研究发现,SHOX2 基因在实体肿瘤中表达异常,如肺癌、乳腺癌和肾癌等,在肺癌组织中高表达,可能与甲基化后染色体稳定性受损、促癌基因的表达、肿瘤微环境调节和遗传稳定性失去平衡等,导致细胞增值失控。RASSF1A基因,Ras 相关区域家族蛋白1A(ras-association donmain family,RASSF1A)是1 种新型的肿瘤抑制基因,在肿瘤生长过程中起着很重要抑制作用,参与了许多靶基因的调控,如基因转录、信号转录、细胞骨架、细胞周期和凋亡。研究发现细胞癌变是由于启动子区异常高甲基化、杂合性缺失及染色体缺失等导致了RASSF1A 基因失活[4],从而导致肿瘤细胞增值。SHOX2 甲基化能较好的区分肺部良、恶性病变[15]。本研究通过收集肺部结节或肿块患者肺泡灌洗液,进行SHOX2 及RASSF1A 基因甲基化PCR 检测,通过病检得到肺结节性质对2 基因结果统计分析,结果显示SHOX2、RASSF1A 基因联合对肺癌诊断的灵敏度为84%,特异度为89.8%,进一步进行多因素回归分析发现在排除吸烟及年龄影响后,2 基因甲基化阳性对早期肺癌仍有较高的诊断效能,可以作为肺癌独立危险因素,与肺泡灌洗液细胞学检测相比,可为临床上提供有效补充工具,避免了患者不必要的精神、身体损害。
此外,国内研究表明[16],肺癌的病理类型与基因甲基化阳性检出率有显著相关性;此外Schmidt 等[17]对肺癌患者的血液和肺组织进行SHOX2 甲基化研究,发现SHOX2 基因甲基化对癌症有很高检出率,可以作为早期检测指标,还可以独立的预测非小细胞肺癌临床预后。在本研究中,SHOX2、RASSF1A 基因甲基化在肺癌分类中发现肺腺癌(23 例)、肺鳞癌(14 例)、肺腺鳞癌(2)任意阳性检出率分别为91%、86%、50%,说明在肺癌早期的肺结节、肿块时,2 基因对肺腺、鳞癌检出敏感性极高(由于肺大、小细胞癌病例数少,仅1 例,不具有统计意义),对比了相关研究[18]结果,在NSCLC 中,腺癌中RASSF1A 的甲基化频率高于鳞状细胞癌,与本研究结果是一致的。这种现象可能与SHOX2 和RASSF1A 基因甲基化在肺腺癌和肺鳞状细胞癌中的高表达增高了肺恶性肿瘤的检出。
对开始拒绝行肺穿刺活检及手术病检的2 例患者,在1 a 内行电话随访、约定随访复查,复查胸部CT 后有1 例患者病情恶化,经病理检测诊断为肺癌;另1 例肺结节患者中,BALF 中SHOX2 和RASSF1A 基因甲基化均阳性,经治疗后肺部结节吸收,考虑为肺部炎症,该例是否因其它疾病导致基因发生了甲基化,进一步查阅大量资料对导致该现象进行分析并对该患者持续进行随访中。
本研究不足之处:(1)于周围型肺小结节患者在留取BALF 时,有发生灌洗液中难以对结节部位进行基因标本获取,从而导致一定假阴性结果可能性,这对操作者的支气管镜检查技术带来考验,且在一定程度取决于患者配合程度;(2)不能短时间内获取全部肺结节、肿块患者的全部临床病理数据,导致部分失联患者数据缺失,影响实验结果。
综上所述,对肺癌早期对肺部结节、肿块性质不能有效诊断时,SHOX2 和RASSF1A 基因甲基化可以作为有效的补充工具,提高早期肺癌的检出,并且对肺腺癌、肺鳞癌诊断提供一定诊断依据。

