高龄对ST段抬高型心肌梗死患者PPCI联合IABP治疗结局的影响
黄世亮,刘文探
(兴山县人民医院,湖北 兴山 443700)
心肌梗死(MI)是指冠状动脉(以下简称冠脉)粥样硬化导致管腔狭窄或闭塞,心脏血流供应不足,心肌细胞缺血缺氧性坏死的一种心血管疾病[1]。临床分为ST段抬高型MI(STEMI)和非ST段抬高型MI,其中以STEMI最为严重,具有起病急、病情凶险、病死率和致残率高的特点[2]。相关研究表明[3],高龄是STEMI患者预后不良的独立危险因素。因此早日对高龄患者进行有效的治疗是十分重要的。有研究指出[4],直接经皮冠脉介入手术(PPCI)是该类患者首选的治疗手段,疗效较为显著,但术后仍存在10%~30%的患者出现主要心脑血管事件(MACCE),预后并不理想[5]。主动脉内球囊反搏(IABP)是目前常用的辅助支持疗法,能显著改善微循环,增加心脏血流灌注[6]。已有研究证明[7],IABP辅助PPCI能显著降低STEMI术后MACCE的发生率。但目前关于PPCI联合IABP治疗的高龄STEMI患者的预后情况研究较少,对其治疗结局仍存在诸多疑惑。本文探讨高龄对行PPCI联合IABP治疗结局的影响,以期为临床干预提供新的依据。
1 资料与方法
1.1 一般资料
回顾性分析2020年10月—2022年10月收治的108 例STEMI患者的临床资料。按患者年龄分为高龄组(≥75 岁)和非高龄组(60~74 岁),高龄组38 例,非高龄组70 例。本研究经伦理委员会审批。
1.2 纳入及排除标准
纳入标准:符合《急性ST段抬高型心肌梗死诊断和治疗指南》[8]中的标准,并经影像学、心电图检查确诊为STEMI;符合手术指证并首次行PPCI联合IABP治疗;年龄≥60 岁,生命体征平稳;临床资料完整;发病至就诊时间≤24 h。
排除标准:存在非STEMI、陈旧性MI或主动脉夹层、主动脉关闭不全等其他心脏疾病;存在恶性肿瘤、肝肾功能不全、免疫疾病、凝血功能异常、全身感染疾病;存在精神疾病或沟通障碍;对本研究选用的阿司匹林、氯吡格雷等药物过敏;存在严重脑血管疾病无法配合治疗者,3 个月内曾发生过脑卒中;近2 周使用过溶栓、抗凝等药物治疗;近1 个月有外伤或外科大手术史;预期寿命<1 年者;中途失访者。
1.3 治疗方法
两组均行PPCI联合IABP治疗,术前2~6 h均给予口服300 mg阿司匹林+300 mg氯吡格雷。术前常规冠脉造影检查后行PPCI,当冠脉支架成功置入和释放,病变血管狭窄程度为参考血管直径的20%,血液可完全迅速充盈血管远端时即为完成PPCI。PPCI后行IABP。据患者身高选择合适的球囊导管,以Seldinger技术于股动脉处穿刺送入导丝,预扩后置入血管鞘,再沿导丝置入球囊导管,将其置于降主动脉左锁骨下动脉开口远端,而后连接Datascope100型IABP机,给予心电图R波触发模式,以1∶1的频率反搏(若心率过快调整为1∶2)。手术结束后两组均给予口服阿司匹林100 mg+氯吡格雷75 mg,每日1 次,持续服用6 个月。出院后嘱定期门诊或电话随访6 个月。
1.4 观察指标
一般资料:包括性别、年龄、体质量指数(BMI)、心功能分级、梗死部位、入院时是否存在心源性休克、发病至入院时间、吸烟史、饮酒史、病史(高血脂、高血压、糖尿病)、住院时药物使用情况。BMI>28 kg/m2为肥胖。
PPCI联合IABP治疗情况:手术时间的选择、梗死血管比例(前降支、回旋支、左总干、右冠脉、多支血管)、术后心肌梗死溶栓治疗实验(TIMI)心肌血流灌注分级、平均支架置入数、支架直径、支架长度、PPCI成功率、IABP治疗时间、住院时间。
治疗结局:随访6 个月,统计两组死亡、非致死性心肌梗死、靶血管血运重建、支架内血栓、脑卒中、因心力衰竭再住院等MACCE发生率。
出血事件:根据血小板抑制和患者结果试验(PLATO)分级可分为大出血、轻微出血(口腔、皮肤、泌尿系统)、最小量出血(消化道出血)。随访6 个月后统计出血事件发生率。
1.5 统计学方法
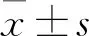
2 结 果
2.1 两组一般资料比较
两组性别、心功能分级、梗死部位、入院时是否存在心源性休克、发病至入院时间、吸烟史、饮酒史、住院时药物使用情况(阿司匹林、氯吡格雷、他汀类、低分子肝素、β受体阻滞剂、血管紧张素转化酶抑制剂(ACEI)/血管紧张素受体拮抗剂(ARB)、GPⅡb/Ⅲa受体拮抗剂)比较,差异无统计学意义(P>0.05);高龄组年龄、高BMI、高血脂比例、高血压比例、糖尿病比例均高于非高龄组,差异有统计学意义(P<0.05)(见表1)。
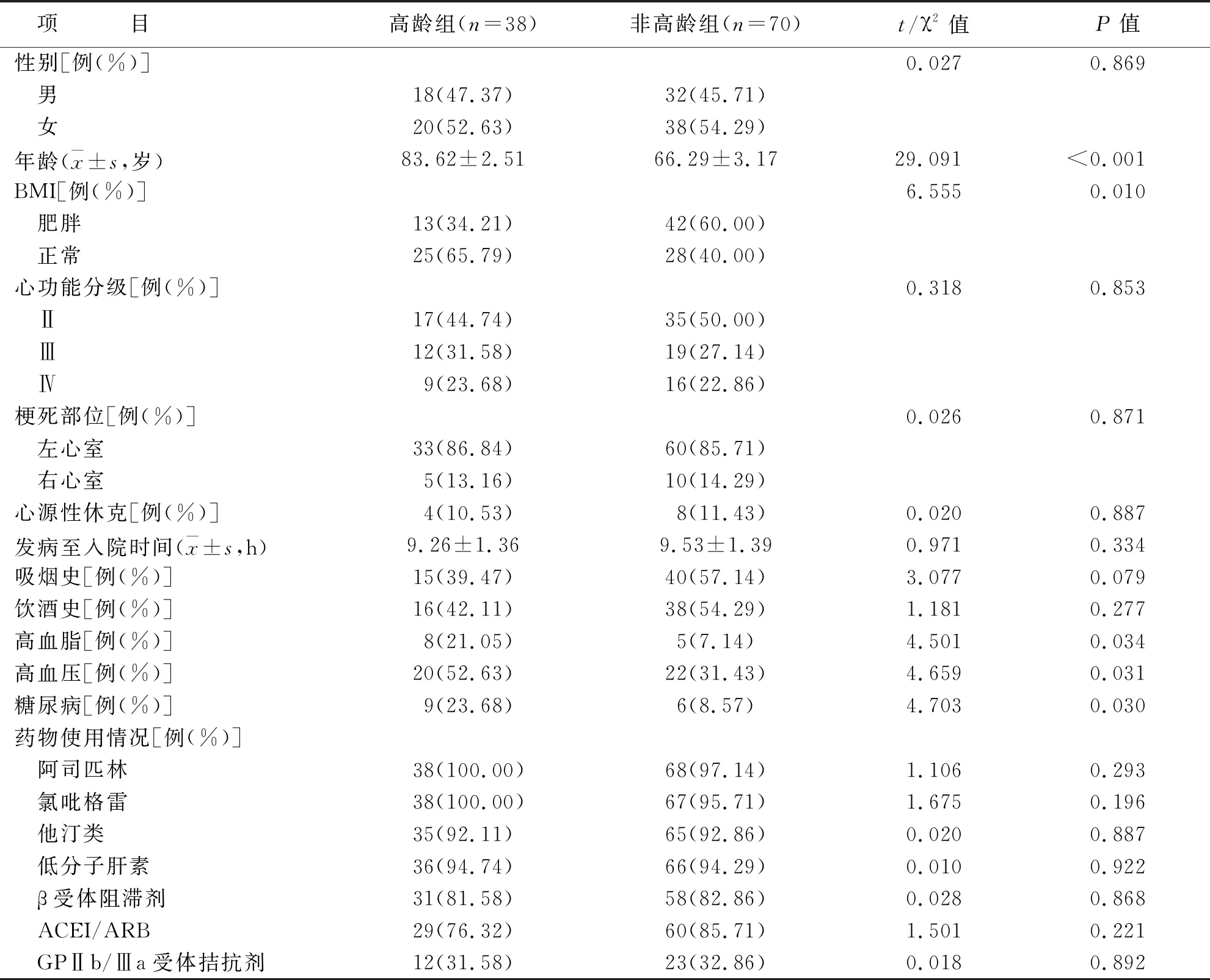
表1 两组一般资料比较
2.2 两组PPCI联合IABP治疗情况比较
两组手术时间选择、梗死血管占比(前降支、回旋支、左总干、右冠脉)、平均支架直径、平均支架长度、PPCI成功率、IABP治疗时间方面比较,差异无统计学意义(P>0.05);高龄组住院时间、多支血管病变比例、平均支架置入数均高于非高龄组,术后TIMI心肌血流灌注3级占比低于非高龄组,差异有统计学意义(P<0.05)(见表2)。
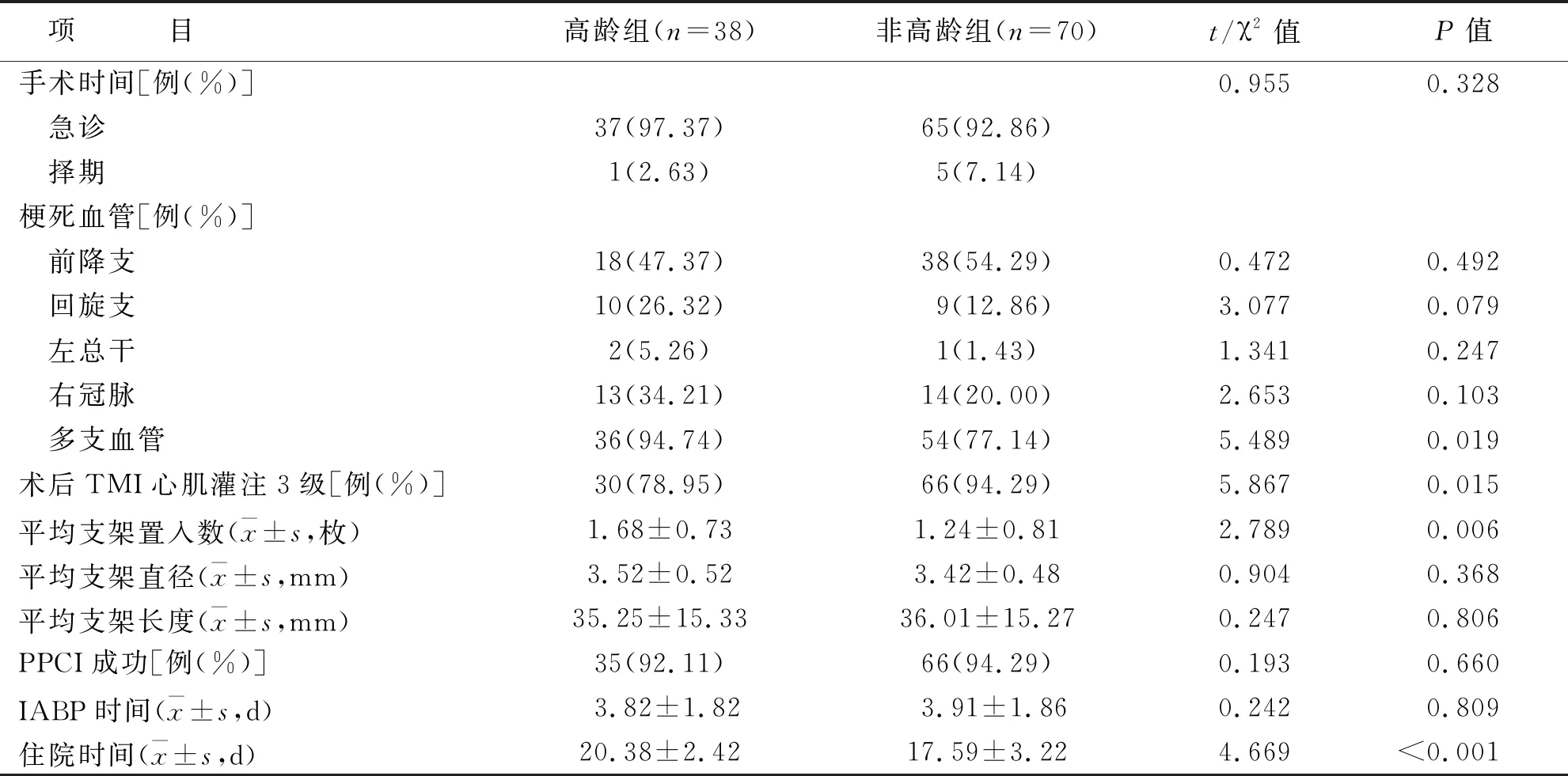
表2 两组PPCI联合IABP治疗情况比较
2.3 两组治疗结局比较
随访6 个月高龄组各项MACCE和出血事件的发生率均高于非高龄组,差异有统计学意义(P<0.05)(见表3)。
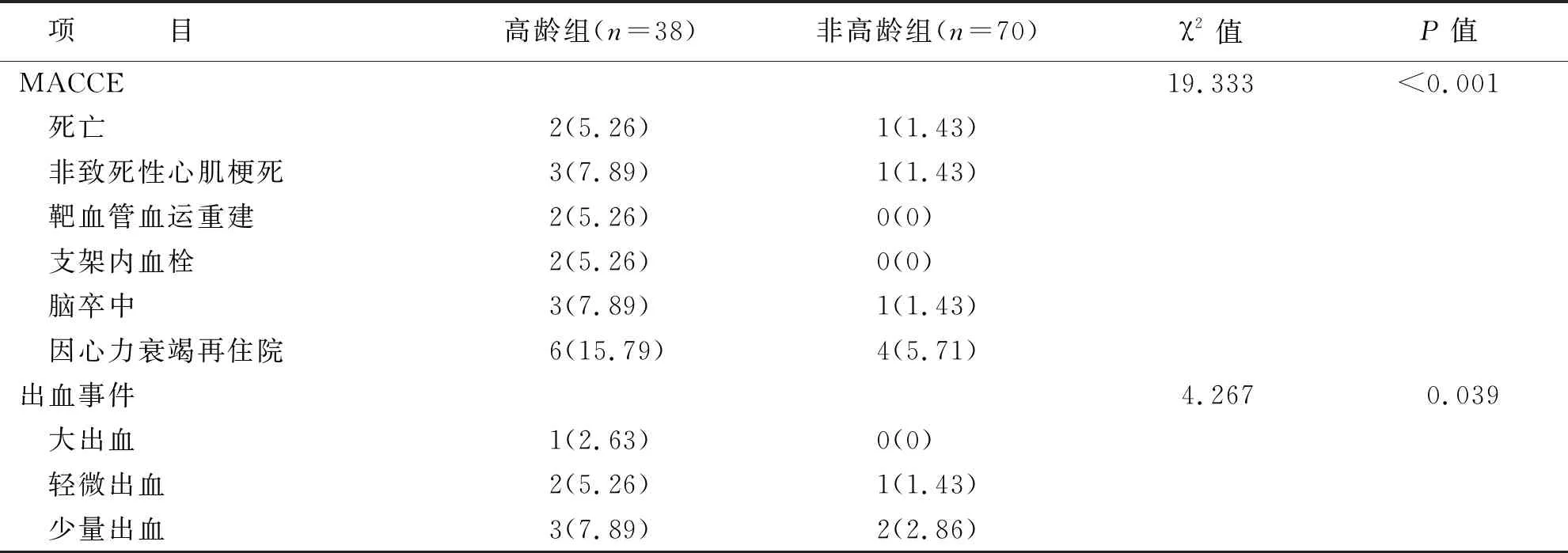
表3 两组治疗结局比较 单位:例(%)
3 讨 论
近年来,随着老龄化进程的加深和社会经济的发展,不良饮食和生活习惯深入人们的生活,MI发生的危险因素普遍暴露,MI患者数量不断增加,其中占比较高且病情较为危急的STEMI的患病率也随之升高,对患者的生命健康造成严重威胁[9]。目前临床上首选PPCI治疗,主要通过置入支架,增加病变冠脉内径以达到重建血运、控制心肌梗死的目的,但术后MACCE发生率高。有研究指出[10],PPCI辅助IABP治疗可显著增加心脏血流灌注,降低MACCE发生率,但其治疗结局仍受高龄、肥胖、性别等因素影响。目前关于高龄对其治疗结局的影响文献较少。
本研究结果发现,高龄组年龄、肥胖、高血脂、高血压、糖尿病构成比均显著高于非高龄组,提示高龄组STEMI患者各类基础疾病占比更高,在上述指标的影响下更易导致机体免疫力下降和代谢异常,释放更多炎性因子,使血管壁薄弱处更易破裂出血,损伤内皮细胞,促使血小板集聚形成斑块,加重心脏的负荷,从而增加心力衰竭、脑卒中等不良事件发生的风险[11]。本研究结果还发现,高龄组多支血管病变比例、平均支架置入数均高于非高龄组,术后TIMI血流灌注3 级占比低于非高龄组。表明高龄患者多支冠脉病变占比更高,病变血管闭塞程度更高,血流再灌注条件更差,术中支架置入数更多。有研究指出[12],多支血管病变患者更易加剧左心室的重构,导致心肌功能障碍,增加患者的病死率。可见病变血管特性与高龄患者的预后显著相关,与曹兴阳等[13]研究结果相一致。
随访6 个月发现高龄组死亡、各项MACCE和出血事件的发生率均高于非高龄组,表明即使均行PPCI联合IABP治疗,合并基础疾病、多支血管病变占比更高的高龄STEMI患者的治疗结局更差,恰好印证了上述结论,与任怡辉等[14]研究结果一致。因此,充分认识高龄STEMI患者手术治疗的风险,做好完善的治疗、术前准备以及术后并发症的预防干预,可改善患者预后。
本文存在一定的不足。研究指出[16-18],高龄并非导致STEMI行PPCI联合IABP治疗患者不良预后的唯一因素,性别、手术时机、术后维持药物治疗、指导手术的影像学手段等均会对手术治疗的预后产生影响[15-17]。本文的研究结果即使在尽可能控制变量的基础上进行,也可能受上述因素影响而产生差别,因此有待更科学的研究方案、更多的样本量和更确切的指标来进行进一步研究。

