高频超声测量尺神经横截面积在肘管综合征临床分型的应用价值
满泓伯,王维,田宇*,周刚刚,邹晓莹,张明硕
(1.河北北方学院,河北 张家口 075000;2.秦皇岛市第一医院手足显微修复重建外科,河北 秦皇岛 066000;3.秦皇岛市第一医院超声科,河北 秦皇岛066000;4.秦皇岛市第一医院神经内科功能检查室,河北 秦皇岛 066000)
肘管综合征是尺神经由于各种因素在肘部受到卡压而引起的神经损害性病变,其发病率仅次于腕管综合征,是上肢第二常见的神经压迫综合征[1]。目前,对于肘管综合征还没有国际公认的金标准。2011年顾玉东[2]提出肘管综合征临床分型与治疗方案,以肌电图结果作为临床诊断与治疗肘管综合征的依据。肌电图作为肘管综合征的常规诊断方法[3],存在一定局限性,如有创、对卡压点定位不准确、无法直观显示尺神经及其周围结构等[4]。随着高频超声的不断发展,作为一项无创、操作方便的技术常用于周围神经卡压病变[5]。因此,本研究旨在分析高频超声测量肘管综合征的尺神经横截面积(cross sectional area,CSA),以顾玉东肘管综合征临床分型为基础评估其在肘管综合征临床分型中的价值,为临床肘管综合征的超声诊断分型提供依据,对指导肘管综合征的治疗发挥重要作用。
1 资料与方法
1.1 一般资料 纳入标准:(1)有临床症状和体征。环指、小指、手部尺侧感觉异常或疼痛,和/或由尺神经支配的手部肌肉无力;(2)同时完善尺神经肌电图及高频超声。排除标准:(1)合并精神系统疾病;(2)脑梗死、心肌梗死等严重基础疾病患者;(3)患有其他上肢神经疾病:臂丛神经疾病、神经根型颈椎病、外周神经肿瘤等。
回顾性分析2021年5月至2022年12月秦皇岛市第一医院同时完善高频超声和肌电图的拟诊肘管综合征患者资料60例,依据肌电图诊断结论分为病例组和对照组。病例组44例,男30例,女14例;年龄22~81岁,平均(54.14±2.15)岁。对照组16例,男9例,女7例;年龄22~68岁,平均(43.44±13.17)岁。以顾玉东肘管综合征临床分型为基础将病例组分为轻、中、重三组,轻度11例,中度13例,重度20例。本研究已获得医学伦理委员会批准。
1.2 研究方法
1.2.1 高频超声 通过采用迈瑞R7高频超声设备,设定肌骨条件,选取型号为L20-5U的探头。指导患者背向操作者取坐位,患肘略屈曲,肩关节保持中立位,患肢掌心触及床面,指尖向前。测量时将超声探头成像平面垂直于尺神经,施加轻微压力,沿尺神经后内方走行测量尺神经,观察尺神经形态与周围组织关系,并获得尺神经CSA的最准确测量值(见图1~2)。
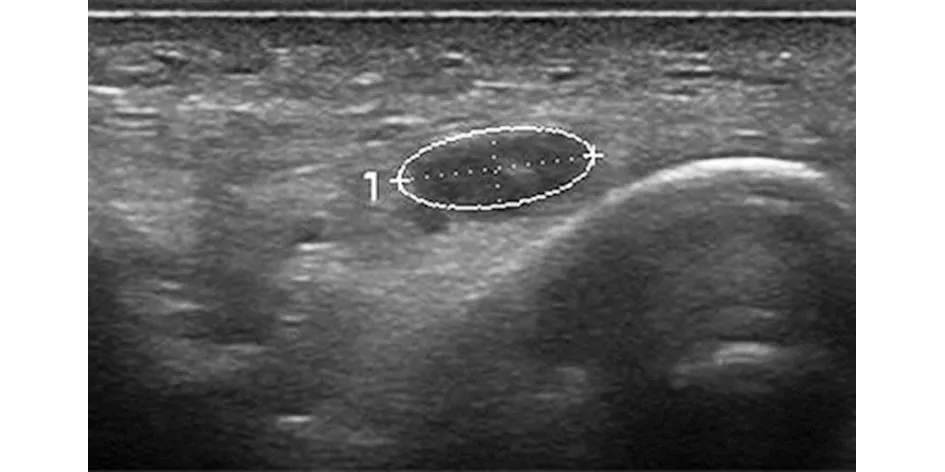
图1 高频超声示正常的尺神经

图2 高频超声示增粗的尺神经
1.2.2 肌电图 通过应用VIKING QUEST4肌电图诱发电位仪进行对尺神经运动传导速度测定,将记录电极放置在患者小指展肌上,使用双极刺激电极对尺神经(部位包括腕部、肘上及肘下)进行体表刺激,观察尺神经的末端运动潜伏期、神经传导速度的测定和波幅。尺神经感觉传导速度测定:将记录电极置于腕部尺神经体表处,于掌心给予双极电刺激,观察尺神经传导速度和波幅。
2 结 果
2.1 病例组与对照组肘部尺神经CSA比较 对照组平均尺神经CSA为(9.50±3.54)mm2,病例组平均尺神经CSA为(18.00±7.92)mm2,病例组显著大于对照组,二者差异有统计学意义(P<0.05)。
以顾玉东肘管综合征临床分型为基础将病例组分为轻、中、重三组,轻度组平均尺神经CSA为(11.27±2.69)mm2,中度组平均尺神经CSA为(15.46±3.91)mm2,重度组平均尺神经CSA为(23.35±8.23)mm2;三组尺神经CSA比较,差异有统计学意义(P<0.05)。
2.2 高频超声参数与神经传导速度的kappa一致性检验 采用kappa检验判断超声检测肘管综合征与肌电图诊断的一致性,显示kappa系数为0.479,P<0.001,提示具有中等强的一致性(见表1)。

表1 超声与肌电图检测的一致性分析
2.3 尺神经CSA对肘管综合征不同临床分型的诊断分析 通过敏感性分析评估高频超声测量肘管综合征患者尺神经CSA的临界值为11.50 mm2,灵敏度为0.841,特异性为0.750。
ROC曲线分析,CSA作为诊断肘管综合征轻、中、重度分型的临界值分别11.50 mm2、15.50 mm2、20.00 mm2,敏感度分别为0.841、0.385、0.647,特异度分别为0.750、1.000、1.000(见图3~5,见表2)。
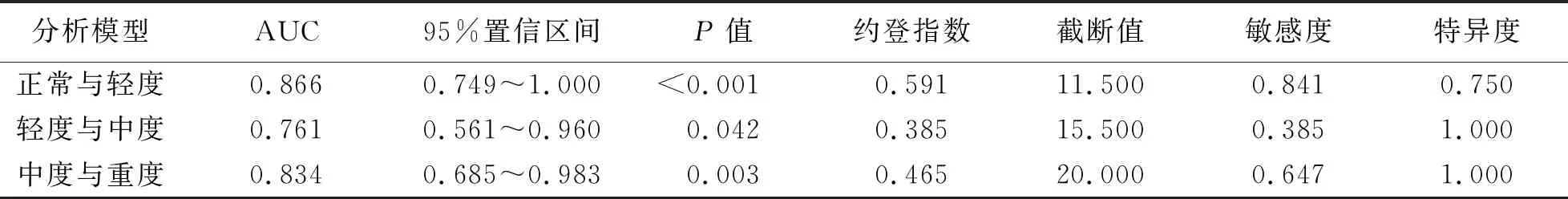
表2 超声检测指标CSA对肘管综合征不同临床分型的诊断分析

图3 正常与轻度临界值ROC曲线
3 讨 论
肘管综合征作为一种周围神经卡压性疾病,可表现为手背尺侧、小鱼际、小指及环指尺侧皮肤感觉障碍,握力减退,晚期可出现小鱼际肌及骨间肌萎缩,严重者出现功能障碍,甚至累及手内肌出现爪形手畸形,严重影响患者的生活质量[6]。研究显示,年龄增长会导致神经对创伤的耐受性下降,同时神经的修复能力也下降。国外平均发病年龄较国内高,由于中国手工及体力劳动占比较高,因此发病年龄更早[7]。
目前还没有国际公认的诊断肘管综合征的金标准,大多数研究者使用神经传导速度进行诊断[8],但在临床上约74%的患者仅表现为感觉症状,而早期的感觉症状并不能肌电图检查捕捉[9]。另外,一些病例并未显示尺神经损伤的临床症状(例如尺侧腕屈肌或指深屈肌麻痹),肌电图结果呈现阴性[10]。研究显示应用肌电图诊断肘管综合征存在25%的漏诊率[11]。肌电图检查同时不能提供尺神经周围组织解剖学形态及图像信息,临床上无法通过肌电图检查做出精确的形态分析及测量[12]。有作者[13-14]在手术中对尺神经内上髁近端4 cm处、内上髁、Osborne韧带远端这三个部位的尺神经大小进行测量,发现尺神经大小与术前测量的神经传导速度呈负相关,因此可以推断尺神经CSA与神经电生理结果有必要的联系。随着高频超声技术的发展,其广泛用于肌骨领域疾病的诊断和疗效评价,对于神经卡压性疾病,高频超声表现为卡压部位变平,横断面失去内部束状结构,邻近卡压部位神经肿胀增粗、回声减低,因此使用高频超声可以更精准的确定卡压位置[15-16]。另外,由于高频超声能够清晰显示尺神经及周围组织情况,因此更有利于明确肘管综合征病因(见图6~7)[5]。

图6 高频超声示肘关节内积液卡压致尺神经增粗
对于诊断肘管综合征常用的超声指标包括:尺神经直径、尺神经CSA、尺神经肿胀率、弓状韧带的厚度和宽度、尺神经内部血流变化、尺神经内部低回声率、尺神经-内上髁皮质距离等[5]。研究显示,尺神经节近端4 cm到内上髁远端4 cm任意部位CSA显著增加为诊断肘管综合征的最佳超声参数[8]。本研究以尺神经CSA增加作为诊断肘管综合征参数,结果显示电生理诊断结果与高频超声诊断结果具有较好的一致性(kappa系数=0.479,P<0.001)。在肘管综合征患者中,尺神经CSA增加的敏感性>80%[8]。本研究尺神经CSA增加的敏感性为0.841,显示良好的敏感性,通过超声成像测量尺神经CSA有望提供早期诊断。Chiou等[17]在1988年首次通过超声测量健康人群和肘管综合征患者尺神经CSA,得出尺神经CSA>7.5 mm2时可诊断肘管综合征,诊断灵敏度为0.93、特异度为0.91。Chen等[18]研究发现,超声诊断肘管综合征的尺神经CSA为8.3~11.2 mm2,其诊断敏感度为0.83~1.00、特异度为0.71~0.98。Chang等[19]发现,当CSA>10 mm2时诊断准确率较高,敏感性为0.85,特异性为0.91,并提出正常人的尺神经CSA很少超过10 mm2。本研究显示11.50 mm2可作为诊断肘管综合征的尺神经CSA临界值的数值,但由于个体差异性,要根据患者实际临床情况进行具体分析。
尺神经CSA还可用于肘管综合征严重程度的分级和预后的评估。超声测量尺神经CSA≥10 mm2可用于诊断重度尺神经病变,尺神经CSA>23.91 mm2则可成为肘管综合征预后不良的预测指标[20-21]。Alessandro等[22]使用Nicolet Viking Ⅳ电诊断系统对受试者进行分组,并利用高频超声测量尺神经CSA,对于轻度、中度及重度病变相对应的尺神经CSA临界值分别为11.1 mm2、15.8 mm2、18.3 mm2。现阶段国内肘管综合征分型主要依据顾玉东肘管综合征临床分型,本研究使用顾玉东肘管综合征临床分型将受试者分组,发现轻、中、重型患者尺神经CSA临界值分别为11.50 mm2、15.50 mm2、20.00 mm2,三组均显示良好的诊断性能。与Volpe的结果相比,采用不同的电生理分型方法,同样得到尺神经CSA分度标准,患肘部的尺神经CSA越大,其运动传导速度也就越慢[23]。
本文也存在相关局限性:(1)本研究入选病例较少,对病因进一步分析存在一定局限性;(2)高频超声作为操作性检查容易受到机器及操作者的影响;(3)不同受试者之间的差异性(如年龄、身高、病程以及尺神经之间的差异性等)。
综上所述,利用高频超声不仅可清晰显示尺神经及周围解剖结构,明确病变原因,而且可以用于肘管综合征临床分型预测,为临床提供指导。但其作用尚不能完全替代肌电图,并且本文仍需解决相关局限性来进一步完善。

