急性冠脉综合征患者PCI术后动态心电图心率减速力的变化与长期预后的关系
许文波 张慧 孙玲燕 袁洋
(山东第一医科大学第二附属医院1.心电图室;2.门诊部,山东 泰安 271000)
急性冠脉综合征(Acute coronary syndrome,ACS)是一种严重的心脏供血障碍性疾病,主要病理改变为冠状动脉粥样硬化斑块破裂或侵袭,形成不完全或完全的闭塞性血栓[1],临床表现为急性心肌缺血,死亡人数高达5%[2-3]。随着人口老龄化和人们不良生活习惯的增加,ACS发病率也在逐年升高并趋于年轻化[4],临床医师以尽快疏通阻塞血管作为治疗该病的主要原则,经皮冠状动脉介入治疗(Percutaneous coronary intervention,PCI)是现阶段治疗ACS的首选方法[5-6],但部分患者经PCI治疗出院后仍会出现心肌梗死、心脏骤停、脑卒中、全因死亡等不良心血管事件(Major adverse cardiac event,MACE),预后结局较差[7]。因此对ACS患者PCI术后MACE发生的危险因素进行分析,以改善患者预后,提高治疗效果具有重大意义。近年来,有研究指出心脏自主神经功能的预测指标心率减速力(Deceleration capacity,DC)对心肌梗死、急性脑卒中、心力衰竭患者的预后具有较强指示作用[8-9],但目前国内外文献对DC影响经PCI治疗的ACS患者远期预后影响报道甚少,故本研究纳入5 656例ACS患者探讨DC变化对MACE发生的影响,以期为临床提供一定的理论依据。
1 资料与方法
1.1 研究对象 回顾性选取2015年1月—2020年9月我院收治的5 656例ACS患者作为研究对象,所有入组患者均接受PCI治疗,并根据随访期间患者是否发生MACE分为MACE组(n=1 600)和非MACE组(n=4 056)。纳入标准:①符合《第四版心肌梗死通用定义》[10]中关于ACS的诊断标准。②均于我院接受PCI治疗。③随访资料完整。④心功能分级Ⅰ-Ⅲ级[11]。⑤具有完整的心电图DC数据。⑥患者及其家属均对本研究知情同意并签署知情同意书。排除标准:①合并恶性肿瘤者。②合并重大精神疾病者。③既往存在过PCI手术治疗史者。④合并传染病、血液病及先天性心脏病者。⑤合并肝、肾、脑等重大疾病者。本研究经我院伦理委员会审核批准同意。
1.2 方法
1.2.1 一般资料收集 通过医院电子病历单收集患者性别、年龄、吸烟史、糖尿病史、高血压病史、血脂异常、药物使用史[抗血小板药物、β受体阻滞剂、血管紧张素转换酶抑制剂(Angiotensin Converting Enzyme Inhibitor,ACEI)/血管紧张素受体拮抗剂(Angiotensin Receptor Blockers,ARB)、他汀类药物、硝酸酯类药物]、实验室指标[同型半胱氨酸(Hcy)、总胆固醇(TC)、甘油三酯(TG)、高密度脂蛋白胆固醇(HDL-C)、低密度脂蛋白胆固醇(LDL-C)]、PCI术中置入支架情况和心功能分级。
1.2.2 DC检测 使用杭州百慧CT-083系列动态心电图工作站对患者进行24 h的心电图监测,经自动分析系统计算DC值,根据参考文献[12]将患者按照DC水平分为3组:DC>4.5 ms组(n=2 651)、DC<2.6 ms组(n=1 980)和DC 2.6~4.5 ms组(n=1 025)。
1.3 随访 以患者入院后第一次心电图检查作为随访起点,通过门诊或再住院等形式进行随访,以出现MACE(全因死亡、非致死性脑卒中、心源性死亡、心肌梗死、计划外血运重建、支架内血栓)或至随访结束(2022年9月)作为随访终点,由两名专业医师对患者随访期间内MACE的发生情况进行详细统计。

2 结果
2.1 两组患者一般资料比较 MACE组男812例,女788例;年龄45~76岁,平均(64.56±12.57)岁。非MACE组男1 986例,女2 070例;年龄48~76岁,平均(63.23±10.57)岁。两组患者性别、吸烟史、血脂异常、使用β受体阻滞剂、使用ACEI/ARB、使用他汀类药物、放置支架、心功能分级、TC、TG、HDL-C和LDL-C比较,差异无统计学意义(P>0.05),MACE组患者年龄、糖尿病史、高血压病史、使用抗血小板药物、使用硝酸酯类药物、Hcy均显著高于非MACE组,而DC显著低于非MACE组(P<0.05),见表1。
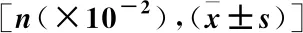
表1 两组患者一般资料比较
2.2 多因素Cox回归分析影响患者PCI术后发生MACE的危险因素 将2.1中差异有统计学意义的因素或能使模型回归效应值的变化超过10%的因素作为自变量,MACE事件发生与否作为因变量,纳入多因素Cox风险回归分析中,结果显示,年龄升高、DC降低是影响ACS患者PCI术后MACE事件发生的危险因素(P<0.05),见表2。

表2 多因素Cox风险回归分析影响患者PCI术后发生MACE的危险因素
2.3 不同DC水平对ACS患者PCI术后MACE发生率的影响 模型1校正年龄后,连续变量DC每增加1个单位,MACE发生风险降低29%(HR=0.71,95%CI:0.31~0.96),当DC分成3组后,DC<2.6 ms组和DC 2.6~4.5 ms组的MACE事件发生风险分别是DC>4.5 ms组的3.41倍和2.75倍;在模型1的基础上,模型2对糖尿病、高血压病进行校正,连续变量DC每增加1个单位,MACE发生风险降低27%(HR=0.73,95%CI:0.32~0.97),当DC分成3组后,DC<2.6 ms组和DC 2.6~4.5 ms组的MACE事件发生风险分别是DC>4.5 ms组的3.42倍和2.76倍;在模型2的基础上,模型3对HDL-C和LDL-C进行校正,连续变量DC每增加1个单位,MACE发生风险降低28%(HR=0.72,95%CI:0.31~0.98),当DC分成3组后,DC<2.6 ms组和DC 2.6~4.5 ms组的MACE事件发生风险分别是DC>4.5 ms组的3.33倍和3.02倍,见表3。

表3 不同DC水平对MACE发生率影响的Cox风险回归模型
2.4 ROC曲线和校准曲线评价多因素Cox风险回归模型 采用校准曲线和ROC曲线评价多因素Cox风险回归模型的准确度和区分度,结果显示,模型的曲线下面积(Area under the curve,AUC)为0.865(95%CI:0.811~0.893,P<0.001),灵敏度、特异度分别为86.41%和84.32%,区分度良好;校准曲线结果表示模型的预测概率与参考概率拟合度良好,Hosmer-Lemeshow检验结果差异无统计学意义(P>0.05),该模型的一致性指数为0.865,表明该模型准确度较高。见图1。

图1 多因素Cox风险回归模型评价
2.5 生存曲线分析不同DC水平患者预后情况 患者出院后24个月随访期内共发生1 600例MACE事件,3组不同DC水平患者发生MACE事件概率比较,差异有统计学意义(P<0.05)(表4);生存曲线结果表明DC<2.6 ms患者预后良好率显著低于DC 2.6~4.5 ms和DC>4.5 ms(P<0.01),见图2。
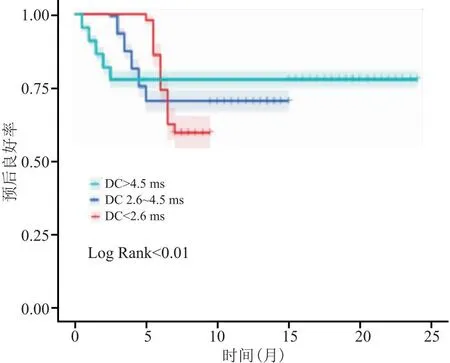
图2 不同DC水平对患者预后影响的生存曲线分析
2.6 DC水平对患者PCI术后发生MACE的预测价值 ROC曲线显示,DC预测MACE发生情况的曲线下面积为0.897(95%CI:0.812~0.936),灵敏度为89.67%,特异度为88.24%,说明DC对患者PCI术后MACE的发生具有良好的预测价值,见图3。
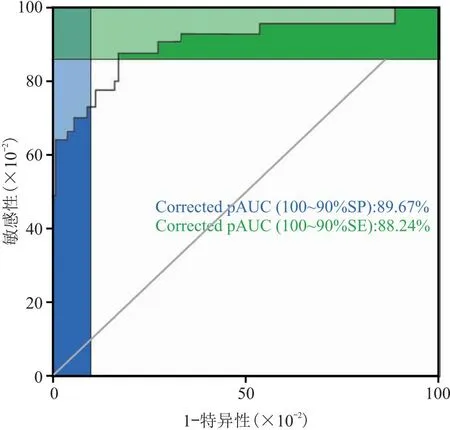
图3 ROC曲线分析DC水平对患者预后不良的诊断价值
3 讨论
ACS是造成患者心源性猝死的首要病因,主要病理基础是冠状动脉粥样硬化,包含细胞凋亡、坏死、自噬等过程[13-14]。及时进行PCI治疗,可以实现血管再通、恢复缺血心肌再灌注,但受损组织会呈现进行性加重趋势,逐渐改变患者心肌结构、能量代谢和心功能,造成术后MACE的发生,影响患者预后[15-16]。既往研究指出,心源性猝死更多源于迷走神经对心脏的保护作用下降[17-18]。DC是通过位相整序信号平均技术,利用计算机算法,将筛选出的心率减速周期数字化,可以定量评估迷走神经张力及心功能损伤程度[19-20]。截至目前,已有较多研究指出,DC是心肌梗死和心力衰竭患者预后不良的有效预测因子[21-22]。故本研究选择将DC水平作为预测ACS患者PCI术后MACE发生的预测因子。
本研究发现,年龄是影响ACS患者PCI术后MACE发生的危险因素,这与谢楠等[23]的研究一致,推测可能原因为:老年群体大多伴随糖尿病、高血压、高血脂等基础疾病,免疫系统能力降低,术后并发MACE的风险升高,提示老年患者术后应注意改善不良生活习惯,严格遵循医嘱,以提高预后效果。既往研究提出可以通过观察24 h心电图整体变化趋势和规律定量评估迷走神经张力大小[24]。Duckheim等[8]研究表明,心脏的减速神经与迷走神经兴奋性有关,其兴奋性增加时,患者心率减慢,DC增加;兴奋性显著降低时,会导致患者心率加快,从而引发心肌缺血、快速性心律失常、猝死等不良结局。本研究结果显示,MACE组患者DC水平显著高于非MACE组,经过校正年龄、糖尿病、高血压病、HDL-C和LDL-C后Cox风险回归模型分析结果显示,DC是影响患者术后MACE发生的独立危险因素,且在不同年龄、糖尿病、高血压病等患者中影响趋势均较稳定。连续变量DC每增加1个单位,MACE发生风险降低28%(HR=0.72,95%CI:0.31~0.98),当DC分成3组后,DC<2.6 ms组和DC 2.6~4.5 ms组的MACE事件发生风险分别是DC>4.5 ms组的3.33倍和3.02倍,提示临床应高度重视DC水平过低患者,及时制定相应的防治措施,改善患者预后。ROC曲线和校准曲线显示Cox风险回归模型具有较好的区分度和准确性,证实模型可信度较高。
本研究依照DC水平对5 656例患者进行分组,绘制生存曲线分析DC水平对患者术后MACE发生的影响,结果显示,DC水平<2.6 ms组患者预后良好率显著低于其余两组,再次证实DC水平降低,会增加ACS患者PCI术后MACE事件发生的概率。ROC曲线显示,DC水平预测ACS患者术后MACE发生的AUC较大,灵敏度和特异度均较高,说明临床可通过监测DC水平变化,及时判断患者预后情况。本研究还存在一些不足之处:单中心回顾性研究,且对患者随访时间较短,后续研究应在保证大样本的基础上,延长随访时间,进行前瞻性研究,以进一步明确DC水平变化对患者预后的影响。
4 结论
急性冠脉综合征患者DC水平降低,会导致PCI术后MACE发生风险增加,不利于患者预后,临床可结合患者DC水平指定干预措施,可能更有利于降低MACE事件发生概率,促进患者康复。

