全身麻醉俯卧位手术病人体位管理方案的构建及应用
韦群梅,蒋维连,李佳梅,农承鑫
神经、脊柱和肛肠外科等手术常在全身麻醉俯卧位下进行。文献分析发现,术中俯卧位安置不当易导致呼吸循环障碍、神经损伤、压力性损伤、失明等并发症的发生,严重影响病人预后[1-3]。虽然国内外专业组织发布了多项俯卧位安置标准[4-6],但目前尚未形成全身麻醉手术病人俯卧位管理的实践指南,主要原因是不同手术对俯卧位要求的侧重点不同,且大多数护理人员缺乏相关循证培训,对压力性损伤等并发症风险控制,往往是基于个人经验或医院常规护理[7]。本课题组已完成俯卧位手术体位安置证据总结与回顾[8-9]。在此基础上本研究制订了全身麻醉俯卧位手术病人体位管理方案,并应用于110例手术病人,取得了预期效果,具体如下。
1 对象与方法
1.1 研究对象
1.1.1 病人
2021年8月—2023年8月便利抽样选取我院220例全身麻醉俯卧位手术病人为研究对象。纳入标准:1)择期手术;2)自愿参与本研究;3)全身麻醉;4)手术体位为俯卧位;5)术前采用术中获得性压力性损伤危险因素评估量表评估[10]为中、高风险。排除标准:1)手术时长<2 h;2)手术过程中更换了体位;3)手术体位受压部位术前已有压力性损伤或皮肤外伤。本研究以压力性损伤发生率作为主要评价指标,根据公式N=[(Z1-α/2+Z1-β)]2×(σ12+σ22)/δ2计算样本量。取β=0.1,α=0.05。查表得Z1-α/2=1.96,Z1-β=1.282,回顾文献俯卧位手术病人术中压力性损伤发生率为9.56%[11],考虑20%的脱落率,为保证有足够样本量,最终共纳入样本量220例,采用随机数字表法将其分为观察组、对照组,每组110例。本研究通过医院医学伦理委员会审查(QWJW-2022014)。所有病人均知情同意并自愿参加本研究。两组病人一般资料比较差异无统计学意义(P>0.05),具有可比性。见表1。
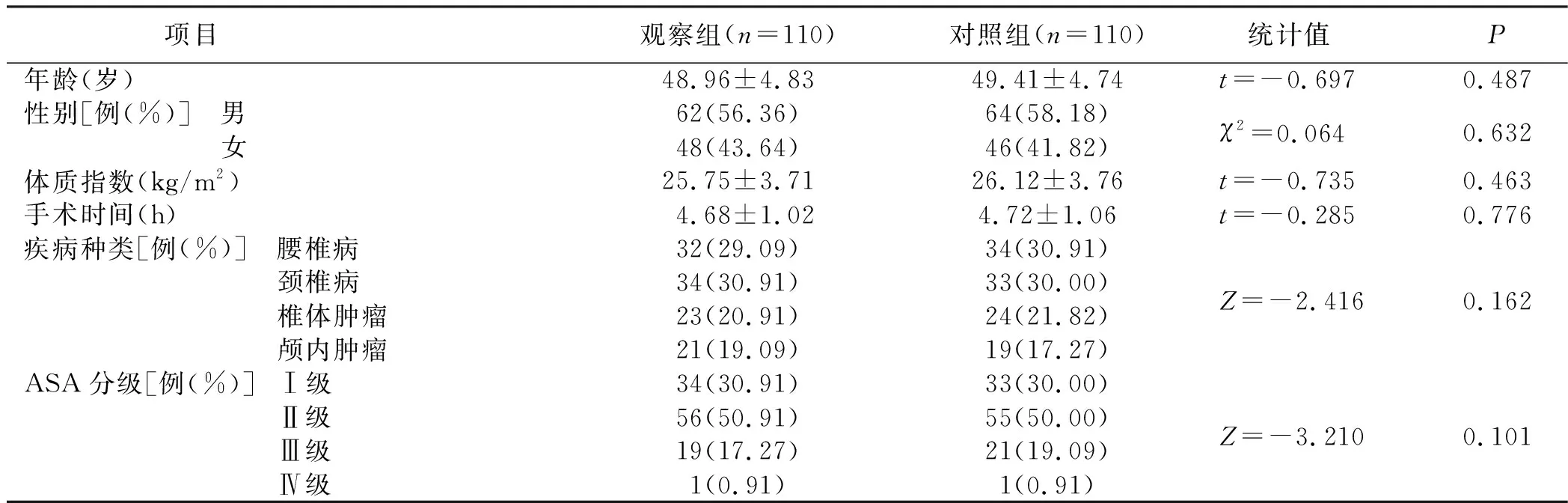
表1 两组病人一般资料比较

表2 两组病人术前压力性损伤评分、术后压力性损伤发生率比较

表3 实施前后手术室护士手术体位安置行为评分比较 单位:分
1.1.2 手术室护士
选取护师及以上职称,手术室工作年限≥2年的护士,排除体位管理方案小组成员,共42人。
1.2 干预方法
对照组给予常规护理。术前1 d巡回护士采用Braden量表进行评估,重点观察病人受压部位的皮肤情况。手术医生与巡回护士共同安置手术体位,巡回护士根据Braden量表评分及护理经验采取相应护理措施。对手术时间长、压力性损伤风险高的病人,在手术条件允许的情况下每隔2 h对病人受压部位的皮肤按摩1次。观察组方法在对照组基础上实施体位管理方案。具体如下。
1.2.1 成立体位管理小组
体位管理小组共9人,包括手术室护士长1人、手术室专科护士4人、手术医生2人、病房责任护士2人。手术室护士长担任组长,负责各项工作,包括文献检索、专家函询、方案制订、人员安排及培训等;手术室专科护士负责方案实施;医生配合手术体位摆放、方案调整等;病房责任护士负责术后方案实施等。
1.2.2 文献检索
以“全身麻醉;俯卧位,管理;体位安置,体位摆放;压力性损伤,压疮;手术,围术期”及“general anesthesia;prone position,management;position placement;pressure injury,pressure sore;operation,perioperative period”为关键词检索中国知网、万方数据库、PubMed、Web of Science、Embase、Cochrance等中英文数据库的相关指南、专家共识、证据总结,结合前期研究基础[12-15]及本院手术室临床护理实践,以病人需求为导向,初步构建全身麻醉俯卧位手术病人体位管理方案。
1.2.3 半结构式访谈
采用目的抽样法选取广西壮族自治区、四川省、贵州省、山东省6所三级甲等医院的11名手术室护士进行访谈。访谈提纲:“全身麻醉俯卧位手术病人体位管理最佳证据在临床应用过程促进及障碍因素?”访谈结束后24 h转换为文字进行资料分析,提炼主题:促进因素包括临床需求、可行性、权威性3个;障碍因素包括环境限制、护士缺乏信心、医院信息系统智能性欠佳、病人参与不足4个。将其加入干预方案中,再次进行整合、修改,形成函询版干预方案。
1.2.4 全身麻醉俯卧位手术病人体位管理方案的构建及应用
遴选函询专家10人(桂林市3人,济南市2人,重庆市、武汉市、贵阳市、成都市、南宁市各1人);学历本科3人,硕士6人,博士1人;职称主管护师 2人,副主任护师4人,主任护师4人;手术室工作年限10~32年。以E-mail形式发给专家进行2轮函询,有效回收率均为100%。研究小组依据函询专家的建议,修改、完善干预方案,形成最终版干预方案,具体内容如下。
1.2.4.1 手术前干预
手术室与病房护士评估。1)手术室护士接病人时与病房护士在床边检查病人皮肤情况。2)手术室与病房护士一起确认手术体位,根据病人情况及手术需要,巡回护士确认、解决所需体位物品的完整性、可用性。3)培训考核:重点培训手术室护士体位安置,并对培训内容进行考核。
1.2.4.2 手术中干预
手术室护士实施。1)预防性敷料使用:巡回护士与器械护士术前评估、确认病人皮肤情况;巡回护士与器械护士共同填写评价病人俯卧位风险单,按照手术的具体情况与病人情况,客观评价术中获得性压力性损伤风险与风险相关因素;根据手术体位,采取减压敷料放置于病人受压部位,预防术中获得性压力性损伤。2)搬运翻身:至少4名医务人员协助搬运翻身,其中1名麻醉医生保护气管插管与头部;巡回护士确认设备,麻醉医生下达指令,实施轴线翻身,团队保持同步;确保病人床单平整、干燥。3)体位安置:俯卧位放置时固定麻醉气管导管,避免对面部皮肤造成压力;使用头垫或头架将病人头部置于中立位置,胸腰椎手术时,上肢置于头部两侧,颈椎手术时,上肢置于身体两侧,布单包裹;以额、颊、下颌骨为头部受力点,胸前、肋骨两侧、髂前上棘、耻骨联合为躯干受力点,悬空胸腹部;膝关节、踝关节放置体位垫,抬高足趾。4)体位安置后确认:检查约束带、监护设备,确认没有压迫皮肤;双眼闭合,未受压;面部、乳房、生殖器未受压;身体未接触手术床的金属部分。5)预防低体温:巡回护士采取综合保温措施,术前提高室温、液体输注前加温;术中采用电动加温仪为病人保暖。6)术中监管:与手术医生沟通,如果手术许可,采用微移动法做好病人体位安置后受压皮肤的保护:将手术床以3°~5°的幅度转动,使受压的皮肤微微移动;重视手术进程,对医生挤压病人行为加以提醒与制止;在手术中变换体位时再次确认支撑物相应位置,采取有效的减压策略。
1.2.4.3 手术后干预
手术室与病房护士实施。1)评估:手术结束后尽快将病人转成平卧位;评估是否出现术中获得性压力性损伤、神经损伤、眼部损伤及骨筋膜室综合征。2)交接记录:手术室护士施行手术后检查皮肤及交接流程,在手术医生及麻醉医生帮助下,通过敷料进行减压,同时检查病人受压皮肤的情形;巡回护士及器械护士一起确认受压部位情况,填写于护理记录表,评价病人风险且记录相关情况;如发生术中获得性压力性损伤,手术室护士报告护士长,且填写相应报告单,护士长在24 h内报告护理部。3)健康教育:围术期鼓励实施病人或家属参与个体化压力性损伤预防方案的制订。4)质量监控:如发生术中获得性压力性损伤,手术室护士与病房护士及时沟通,共同确认皮肤情况且制订护理措施;必要时手术室护士术后3 d内对病人皮肤局部改变的情形加以细致地观察,与病房护士制订护理措施;填写相关报告,采取根因研究法在科室中进行探究,集思广益,制订有效整改策略。
1.3 评价指标
1.3.1 术前压力性损伤风险
采用高兴莲等[10]编制的术前压力性损伤危险因素评估量表对病人术前压力性损伤风险情况进行评估。本研究选取术前压力性损伤危险因素包括麻醉分级、体质指数、受压部位皮肤状态、术前肢体活动、预计手术时间、糖尿病,术前评估>14分为高风险病人,9~14分为中风险病人,<9分为低风险病人。该量表的Cronbach′s α系数为0.648。
1.3.2 术后压力性损伤发生情况
由手术室护士长或专科组长根据美国国家压疮顾问组2016最新版定义[16]对病人术中压力性损伤进行评估,术后随访,观察记录术后72 h内受压部位皮肤情况,并计算压力性损伤发生率。
1.3.3 手术体位安置行为
采用汪佳伟等[7]编制的手术体位安置行为量表测量护士的体位安置行为,该量表为单维度,共12个条目,采用Likert 4级评分,总分12~48分,得分越高表示护士手术体位安置行为越恰当。该量表的Cronbach′s α系数为0.803。
1.4 统计学方法
2 结果
3 讨论
3.1 本研究构建的全身麻醉俯卧位手术病人体位管理方案具有科学性和实用性
俯卧位手术病人常伴有感知活动障碍、强迫性手术体位、手术时间长、全身麻醉、术中使用器具敲击、术中体温降低等操作因素[17-18],导致病人呼吸循环障碍、神经损伤、压力性损伤以及失明等并发症风险增加。采取积极有效的护理措施能够有效预防并发症发生,促进术后病人恢复[19-20]。本研究结合文献分析以及专家函询,构建全身麻醉俯卧位手术病人体位管理方案。选取函询专家均来自三级甲等医院,具有丰富的手术室护理工作经验。因此,本研究制订的全身麻醉俯卧位手术病人体位管理方案具有一定的科学性。该方案内容比较全面、实用性强,可为手术室护理提供参考依据。
3.2 体位管理方案能有效降低全身麻醉俯卧位手术病人压力性损伤发生率
本研究结果显示,体位管理方案实施后观察组病人压力性损伤发生率低于对照组,差异有统计学意义(P<0.05)。说明体位管理方案的实施可较大程度减少全身麻醉俯卧位手术病人压力性损伤发生,与相关研究结果[21-22]一致。究其原因:全身麻醉俯卧位手术病人压力性损伤发生的因素较多,涉及术前、术中、术后多个环节,以往的干预措施大多是单一的或针对某一时间点,忽视了动态的、全局性的因素,效果不佳。本体位管理方案从手术病人术前评估开始,直至术后3 d,一直由手术室护士联合病房护士实行连续性护理,动态兼顾,包括评估、培训考核、预防性敷料使用、搬运翻身、预防低体温、体位安置、术中监管、交接记录、健康教育及质量监控等,提高了手术室护士预防压力性损伤执行率;同时,本研究采用高兴莲等[10]设计的术中获得性压力性损伤危险因素评估量表更准确、连续且动态,提高了压力性损伤预测效率;通过对手术病人的术前评估、干预措施落实、术后与病房护士延续管理,使该策略形成环环相扣、密不可分的整体,既保证干预的有效性,又保证各个环节之间的连续性,实现对手术病人纵向、横向管理。这些从人、物、法、环全方位的干预为获得良好效果打下了基础。
3.3 体位管理方案能有效提升手术室护士体位安置行为
手术室护士是病人体位安置、术中管理的执行者,在体位管理过程中起着非常重要的作用[23]。既往体位风险评估多根据经验判断,缺少术前、术中干预措施的护理记录。本研究通过文献检索、专家函询,在前期研究结果基础上构建并实施全身麻醉俯卧位手术病人体位管理方案,规范操作流程的各项标准,术前主要是加强手术室护士对压力性损伤培训、评估,术中加强干预措施的落实率,术后加强与病房护士沟通与交流,提高了手术护士对体位管理的重视程度。本研究结果显示,实施体位管理方案后手术室护士体位安置行为评分高于实施前,差异有统计学意义(P<0.05)。
4 小结
本研究构建的全身麻醉俯卧位手术病人体位管理方案经临床应用,可有效降低病人压力性损伤发生率,提升手术室护士体位安置行为。但本研究仅对1所医院的全身麻醉俯卧位手术病人进行干预,样本范围小。未来,将扩大样本量,以进一步验证和推广本体位管理方案;同时,多学科之间加强协作,完善各学科在全身麻醉俯卧位手术病人体位管理方案执行中的同质化。

