子宫内膜容受性超声指标对冻融胚胎移植结局的影响
魏会娟 蔺会兰 米莹 杨炜敏 蔡立义 李晓茜 王海叶
冻融胚胎移植(FET)周期的临床妊娠率主要取决于胚胎质量与子宫内膜容受性[1-2]。随着实验室技术的不断提高,解冻复苏对胚胎的影响逐渐减小,子宫内膜是影响移植后妊娠率的主要因素。如果在胚胎解冻复苏和移植前能够更科学地评估子宫内膜容受性,大致预测妊娠结局,对于容受性较差的可采取用药或直接取消移植,避免了胚胎的浪费,降低患者经济和时间成本,同时避免反复移植失败给患者带来的精神压力。以往研究发现影响子宫内膜容受性的因素有:子宫内膜厚度、子宫内膜血供、子宫收缩频率以及免疫状态异常等。这些因素中哪一种对妊娠结局影响最大,以及多种因素是否相互影响、共同决定妊娠结局,对于这一问题目前观点不一,尚未形成评价容受性的统一标准。本研究旨在探讨FET周期中采用彩色多普勒超声可测量指标如子宫内膜厚度、子宫动脉血流参数、子宫内膜及内膜下血流分型与妊娠结局的关系以及内膜血流分型与内膜厚度的相互关系。
1 资料与方法
1.1 一般资料 选择2019年8月至2020年11月于我院生殖医学科进行FET治疗的212例不孕症患者。186例患者妊娠组113例,非妊娠组73例,2组年龄及内膜厚度比较,差异无统计学意义(P>0.05),具有可比性。见表1。
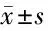
表1 2组患者一般资料比较
1.2 纳入与排除标准 (1)纳入标准:年龄20~40岁;IVF周期均采用拮抗剂方案控制性促排卵,最少有1枚优质囊胚冻存。(2)排除标准:宫腔异常(包括子宫畸形、子宫内膜息肉、宫腔积液、宫腔粘连等)、子宫内膜异位症。
1.3 方法 采用激素替代周期进行内膜准备,于转内膜当天经阴道超声检测内膜厚度及分型,转内膜3 d采用GE Voluson E8经阴道彩色多普勒超声显像仪,调整腔内探头频率5~9 MHz,检查患者的双侧子宫动脉血流,分别测量其PI、RI、S/D值,取双侧各数值的平均值。同时检测子宫内膜和内膜下血流分布,并按下述标准将其进行分型:Ⅰ型为血管穿过内膜外侧低回声带,但未达到内膜高回声外缘;Ⅱ型为血管穿过内膜高回声外缘,但未进入内膜低回声区;Ⅲ型为血管进入内膜低回声区。212例患者中双侧或单侧子宫动脉舒张期血流缺失或反向的有26例,给予低分子肝素钙注射液4 100Axa U(河北常山生化药业股份有限公司)皮下注射,1次/d,他达拉非片(江苏天士力帝益)10 mg阴道内上药,1次/d。转内膜5 d解冻移植1枚优质囊胚,血流缺失者移植后继续用药,给予相同的黄体支持。7 d后检测血清人绒毛膜促性腺激素(HCG),HCG<5 mU/mL,归入未妊娠组;HCG≥5 mU/mL,继续黄体支持,14 d再次检测HCG,如HCG持续正常增长,28 d行阴道超声检查,如HCG增长不理想,宫腔内未见妊娠囊,属生化妊娠,归入未妊娠组;如移植后21~35 d宫腔内有妊娠囊,无论是否存在原始心管搏动,归入临床妊娠组,包括早期流产。
1.4 观察指标 比较186例无子宫动脉舒张期血流缺失的患者妊娠组与非妊娠组的S/D、PI、RI值及子宫内膜厚度有无统计学差异。比较舒张期单侧或双侧血流缺失或反向组与无血流缺失组的临床妊娠率是否存在统计学差异。比较子宫内膜及内膜下血流3种分型的临床妊娠率是否存在统计学差异。
2 结果
2.1 2组子宫动脉血流参数PI、RI、S/D比较 2组患者双侧PI、RI、S/D平均值均差异无统计学意义(P>0.05)。见表2。
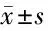
表2 2组子宫动脉血流参数PI、RI、S/D比较
2.2 血流缺失或反向加用低分子肝素钙和他达拉非组与血流未缺失组妊娠率比较 2组年龄和内膜厚度比较差异无统计学意义(P>0.05),具有可比性。2组妊娠率比较,差异无统计学意义(P>0.05)。见表3、4。
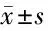
表3 2组患者一般资料比较

表4 血流缺失或反向组治疗后与血流未缺失或反向组妊娠率比较 例(%)
2.3 子宫内膜及内膜下血流(212例中4例该数据缺失) Ⅰ型、Ⅱ型、Ⅲ型3组间年龄差异无统计学意义(P>0.05),内膜厚度及妊娠率差异均有统计学意义(P<0.05)。组间多重比较Ⅲ型组与Ⅰ型组内膜厚度差异有统计学意义(P=0.01),Ⅲ型组及Ⅱ型组内膜厚度差异有统计学意义(P=0.000),Ⅱ型组与Ⅰ型组临床妊娠率比较差异有统计学意义(P=0.014),Ⅲ型组与Ⅰ型组临床妊娠率差异有统计学意义(P=0.027)。见表5。
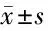
表5 血流分型3组年龄、内膜厚度及临床妊娠率比较
3 讨论
子宫内膜厚度与妊娠结局的关系是学者们研究较早的问题,有的观点认为子宫内膜厚度与临床妊娠率呈正相关,指出对于那些移植当日子宫内膜较薄患者,应该慎重考虑移植[3-4]。游利英等[5]发现内膜厚度>14 mm组的胚胎着床率和双胎妊娠率明显>7~8 mm组,提出子宫内膜厚度的增加有助于提高妊娠机率,子宫内膜越厚越有利于胚胎着床。而有的研究表明子宫内膜厚度在7~14 mm时妊娠率较高,大于14 mm妊娠率较低,其中9~14 mm比7~8 mm妊娠率高,9~11 mm时最适合胚胎着床[6-7]。本研究显示妊娠组内膜厚度大于非妊娠组,提示子宫内膜厚度在一定范围内时对FET结局无独立预测价值,亦不能仅仅根据子宫内膜厚度来考虑是否取消移植周期。
关于子宫动脉参数PI、RI及S/D与妊娠结局的关系是近年来研究较多的课题,各个学者也同样持不同观点。有学者认为,子宫动脉血流参数决定了子宫基底膜动脉、螺旋小动脉的血流情况,直接影响妊娠成败[8]。Silva等[9]研究发现妊娠组与未妊娠组相比,子宫动脉PI、RI显著降低,认为在IVF-ET周期中可单独根据子宫动脉PI、RI来预测妊娠结局。也有研究表明,子宫动脉主要灌注子宫肌壁,只有其中很少的分支(如子宫基底膜动脉和螺旋动脉)营养子宫内膜[10],故子宫动脉的血流情况不能体现子宫内膜局部的真正血供[11-12]。
本研究同样发现妊娠组与非妊娠组的PI、RI和S/D无统计学差异,观察到S/D变化范围很大,重复率较低,很多报道中的正常值范围多种多样,说法不一,而PI、RI的变化范围较小,这些参数的正常与异常范围没有较明显的界限,甚至存在较大范围的重叠,认为它们对妊娠结局无预测性。本研究显示甚至子宫动脉舒张期血流缺失或反向组与非缺失组子宫内膜厚度也无统计学差异,说明子宫动脉灌流对子宫内膜生长无直接影响,它反映肌层血流情况,但不能反映内膜局部范围内血液灌注程度,与子宫内膜容受性无相关性,故子宫动脉的血流参数对妊娠结局无预测价值。本研究中在转内膜之后对血流缺失反向组全部添加了低分子肝素和他达拉非来改善血流,最终临床妊娠率无统计学差异,说明在FET周期中,子宫动脉舒张期血流缺失不能作为取消移植的原因,给予低分子肝素、他达拉非后妊娠率无下降,对临床仍有指导意义。
目前,多认为子宫肌层与内膜之间(约内膜下 5 mm处)有厚度≤1 mm的区域,称为内膜下区域,其内的血流情况对子宫内膜容受性起重要作用,该区域的螺旋动脉血流阻力指数增大,妊娠率降低。子宫内膜的发育由子宫内膜及内膜下血供状况决定。有研究发现移植后妊娠组的子宫内膜穿行血流支数及血流分型明显高于非妊娠组[13]。胡涛等[14]发现子宫内膜的血管深入分型对子宫内膜容受性具有评估价值。本研究在根据子宫内膜和内膜下血流分型进行分组后显示血流为Ⅱ型组和Ⅲ型组的临床妊娠率均高于Ⅰ型组,提示子宫内膜及内膜下血流可评价子宫内膜容受性,与临床妊娠率正相关。张欣等[15]研究了841例FET周期患者,发现妊娠组与非妊娠组子宫内膜及内膜下均有血流信号者临床妊娠率明显高于未检测到血流者及仅检测到内膜下血流者,提示内膜血流是容受性良好的预测指标。但本研究中血流Ⅱ型组妊娠率高于Ⅲ型组,但无统计学差异,进一步分析2组内膜形态,发现Ⅱ型组与Ⅲ型组比较,A型内膜(三线型)的占比高(6.52%vs 4.67%),因子宫内膜形态学分型为A型的妊娠率明显高于 B、C 型[16-18],这可能为本研究Ⅲ型血流组妊娠率低于Ⅱ型组的1个原因。
本研究还显示子宫内膜厚度Ⅲ型组>Ⅰ型组和Ⅱ型组。提示随着子宫内膜及内膜下血流逐渐丰富,因其直接供应内膜及其表面,使得内膜厚度逐渐增加。游利英等[3]还提出子宫内膜越厚,内膜血供越丰富,有利于胚胎的种植和生长发育。子宫内膜血流与厚度互相影响,子宫内膜及内膜下血流越丰富,可以促进子宫内膜增生,而内膜的增厚亦使其中的螺旋小动脉数量增多,血流得到改善。结合近年来的研究和本研究结果发现在FET周期中,内膜及内膜下的血流分布比厚度和形态有更好的妊娠预测价值[19,20]。
综上所述,在FET周期中,子宫内膜厚度在一定范围内时,单独内膜厚度与妊娠结局无明显的相关性,需要结合其他指标预测结局。子宫动脉血流参数因不能真实反映内膜局部血供,与子宫内膜厚度及妊娠结局无相关性。而子宫内膜及内膜下血流的灌注分型对妊娠结局有预测性,移植前关注此项指标,对于子宫内膜下血流呈Ⅰ型的患者需给予适当处理增加内膜血流灌注有望改善妊娠结局。

