心肌灌注成像联合增强CT评估心肌缺血患者再灌注损伤的价值
夏宾,叶鹏飞,邵祎炜,李俊杰,李宇庆
(平顶山市第一人民医院 CT室,河南 平顶山 467000)
心肌缺血是一种由动脉粥样硬化、冠状动脉栓塞等引起的病理生理状态,可影响心脏的泵血及舒张功能,导致心肌细胞发生损伤并引发心力衰竭,危及患者生命[1]。经皮冠状动脉介入治疗(percutaneous coronary intervention,PCI)为心肌缺血主要治疗方案,通过将支架送至病变血管并撑开,可维持血管畅通,改善心肌血流灌注情况[2]。但PCI术中需要反复的球囊扩张,易导致再灌注区细胞及局部血管网发生病理生理变化,诱发心肌再灌注损伤,增加治疗难度及患者病死率[3]。因此,若能早期识别PCI术后再灌注损伤并尽早采取相应措施进行干预,将对改善心肌缺血患者预后大有助益。增强CT、心肌灌注成像均为诊断心脏疾病的常用手段,姜小琴等[4]将增强CT用于冠心病心肌缺血的诊断中,发现其与动态心电图联合诊断的应用价值更高。刘涛等[5]将心肌灌注成像应用于冠心病心肌缺血的诊断中,发现其评估患者心肌缺血的灵敏度及准确度均高于动态心电图检查。但心肌灌注成像与增强CT联合在心肌缺血患者再灌注损伤中的应用较少。基于此,推测将二者联合应用或可提高对心肌缺血患者再灌注损伤的评估价值。
1 资料与方法
1.1 一般资料
采用回顾性研究,收集平顶山市第一人民医院2020年10月至2022年10月收治的80例心肌缺血患者临床资料,男39例,女41例;年龄32~58岁,平均(44.51±5.86)岁;发病至就诊时间1~6 h,平均(3.25±1.12)h;入院时心率57~88次·min-1,平均(72.16±6.38)次·min-1。纳入标准:(1)符合第9版《内科学》中稳定型心绞痛的诊断标准[6];(2)首次接受PCI治疗,且在治疗前接受心肌灌注成像联合增强CT检查;(3)凝血功能正常;(4)临床资料及影像学资料完整。排除标准:(1)合并恶性肿瘤;(2)合并心室肥大、心房颤动或束支传导阻滞;(3)既往有心脏手术史;(4)对碘对比剂过敏;(5)认知功能、精神状态异常。
1.2 检查方法
所有患者均于PCI前接受检查,检查日嘱患者保持空腹状态,并停服心血管药物。
1.2.1增强CT检查
检查前指导患者进行呼吸训练并进行碘过敏试验,观察20 min后未出现不良反应进行进一步检查;应用GE Revolution CT进行平扫,扫描层厚、间距均为5 mm,扫描管电压为120 kV,管电流为自动;平扫完成后经右肘静脉注入碘对比剂,注射速率为5 mL·s-1,注射总剂量为80~100 mL;于注射4 s后确定扫描时机,将扫描范围锁定为升主动脉根部至左心室下壁心肌以下,指导患者进行呼吸训练,屏气1次完成5次心动周期的扫描;将扫描所得图像输入远程图像工作站进行三维重建,采用心功能分析软件逐层半自动手工描记左心室心内膜及心外膜轮廓,测量左室心功能,计算增强CT下测量的左室收缩末期容量(left ventricular end-systolic volume,LVESV)、左室舒张末期容积(left ventricular end-diastolic volume,LVEDV)及左心室射血分数(left ventricular ejection fraction,LVEF)。
1.2.2心肌再灌注成像检查
将增强CT检查所得数据作为灌注成像循环,将循环重建为层厚、间隔均为2.5 mm,ASiR-V 100%的灌注数据,利用CT灌注4D软件,采用CT Body Tumor模式对重建数据进行灌注分析。通过非去卷积算法绘制心肌密度-时间曲线,计算心肌血流量(myocardial blood flow,MBF)、心肌血容量(myocardial blood volume,MBV)及达峰时间(time to peak,TTP)。
检查完毕后确认患者无明显异常,帮助患者移除相关检查设备并拔除静脉通路,嘱患者进行水化帮助对比剂排泄,所有图像分析均由2位以上经验丰富的影像科医生共同进行可视化分析,若出现不同意见则向上级医生汇报,以确保结果准确性。
1.3 心肌缺血再灌注损伤判定
PCI后8 d内,采用3.0 T磁共振扫描仪(飞利浦,型号:Achieva TX)判断心肌缺血再灌注损伤情况,将术后出现心肌微循环障碍、心肌内出血、室性心律失常等情况的患者判定为心肌缺血再灌注损伤[7]。
1.4 统计学方法

2 结果
2.1 增强CT检查指标
损伤组LVESV、LVEDV均高于未损伤组,差异具有统计学意义(P<0.05);两组LVEF对比,损伤组小于未损伤组,差异有统计学意义(P<0.05)。见表1。
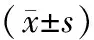
表1 两组增强CT检查指标对比
2.2 心肌灌注成像检查指标
损伤组MBF、MBV均小于未损伤组,差异具有统计学意义(P<0.05);两组TTP对比,损伤组长于未损伤组,差异有统计学意义(P<0.05)。见表2。

表2 两组心肌灌注成像检查指标对比
2.3 增强CT、心肌灌注成像评估心肌缺血患者再灌注损伤的价值
将再灌注损伤发生情况作为状态变量(损伤=1,未损伤=0),将增强CT、心肌灌注成像检查参数作为检验变量,绘制ROC曲线,结果显示,增强CT、心肌灌注成像评估心肌缺血患者再灌注损伤的AUC值均>0.5,具有一定预测价值,且联合预测价值更高。见表3。
3 讨论
再灌注损伤为心肌缺血患者PCI后常见并发症,可导致患者发生心律失常及猝死,严重影响预后[8]。因此,尽早评估心肌缺血患者再灌注损伤发生情况对于指导临床早期干预、控制患者病情具有重要意义。
增强CT检查是在常规CT平扫基础上通过高压注射器向静脉注射碘对比剂,能够使冠状动脉组织及心脏结构的显像更加清晰,且能够通过辅助系统及工作台对于扫描图像进行测量,获得较为准确的心功能指标[9]。研究表明,心脏结构及心功能情况与再灌注损伤的发生密切相关[10]。本研究对比两组患者增强CT检查结果发现,发生再灌注损伤的患者在PCI治疗前存在心功能下降明显的情况。分析其原因,LVEF可反映心肌收缩力,其水平的降低表明心肌收缩力减弱、左室功能受损严重[11]。LVESV、LVEDV可反映左室收缩、舒张功能,其水平的升高表明患者存在左心室收缩及舒张功能障碍的情况,其中左室舒张功能减退会导致心脏弹性功能降低,引起左心室压力增大,造成血液循环减弱,从而影响血液灌注,而左室收缩功能减退表明心室泵血能力减弱,会影响血液的输送[12]。因此,心功能下降更为明显的患者更易在PCI治疗后出现再灌注损伤。
但由于心脏结构较为复杂,增强CT检查无法对分支血管、闭塞冠脉远端供血情况进行正确评估,存在一定局限性。研究表明,对心肌灌注情况进行成像可评价局部组织的血流灌注情况,了解其血流动力学的变化,并能够定量检测心肌血流值[13]。本研究对比两组心肌灌注成像检查结果发现,发生再灌注损伤的患者在PCI治疗前存在MBF、MBV小,而TTP较长的情况。分析其原因,MBF、MBV可反映冠状动脉血液供给情况,其水平的降低表明患者冠状动脉血管出现异常,心肌输血量减少、包括心肌在内的全身组织灌注压降低,而TTP较长反映了心肌缺血区域血流灌注缓慢[14]。此时进行PCI再灌注治疗极易对心肌组织产生较为刺激的冲击作用,从而对心肌组织造成损伤,形成再灌注损伤。因此,通过心肌灌注成像对MBF、MBV、TTP进行测定可评估心肌缺血患者再灌注损伤的发生。
为探究心肌灌注成像联合增强CT评估心肌缺血患者再灌注损伤的价值,本研究绘制ROC曲线,结果显示二者联合评估的AUC最高(0.919),表明心肌灌注成像联合增强CT能够更为准确地评估心肌缺血患者再灌注损伤的发生。分析其原因,与普通平扫CT相比,增强CT具有密度分辨率更高的优势,能够有效避免伪影对检查结果造成的误差影响,可通过注射碘对比剂提高病变组织与正常组织的密度差,从而清晰显示冠状动脉结构、分辨血管结构,进而对患者心功能状况做出更为准确的判断[15]。而心肌灌注成像可将心肌组织内冠状动脉血管网的血流情况进行清晰显像,且具有显像采集效率高及显像更为均匀的优势,能够从不同角度提供心血管疾病的病理、生理及生化演变过程,从而评价冠状动脉的储备功能,有效反映患者心脏的微循环并提供心脏解剖学信息[16]。因此,通过将心肌灌注成像检查结果与增强CT检查结果结合,能够更为全面地反映心脏结构及心功能状态,准确评估心脏血流情况,从而更好地评估心肌缺血患者PCI治疗后再灌注损伤发生情况。
4 结论
心肌灌注成像联合增强CT可准确评估心肌缺血患者再灌注损伤情况,对于心肌缺血患者PCI治疗后再灌注损伤的发生具有一定预测价值。

