滤泡亚型及经典型甲状腺乳头状癌的临床特征和颈部淋巴结转移的相关因素分析
孙琦璇 代权伟 高铭 丁亚磊 邱新光
郑州大学第一附属医院甲状腺外科 郑州 450052
甲状腺乳头状癌(papillary thyroid carcinoma, PTC)是甲状腺癌中最常见的病理类型,其恶性程度低、预后好[1-2]。其中经典型甲状腺乳头状癌(classic papillary thyroid carcinoma, CPTC)是PTC中最常见的病理类型,有特征性的乳头状结构和典型PTC核特征。根据美国甲状腺协会(American Thyriod Assciation, ATA)对PTC的最新分类[3],在PTC的诸多亚型中,滤泡亚型PTC (follicular variant,FVPTC)占20%~30%[4]。通过本研究,我们拟探讨FVPTC及CPTC的临床特征和颈部淋巴结转移(cervical lymph node metastasis,CLNM)的相关因素,为临床诊断、治疗、预后判断提供参考依据。
1 资料与方法
1.1 一般资料回顾性收集2013-01—2022-10我院甲状腺外科行手术治疗的116例FVPTC患者及110例CPTC患者的临床和病理学资料。男51例,女175例;年龄16~88岁。收集患者的临床信息:姓名、性别、年龄、彩超分级、病理类型、淋巴结转移情况、局部侵犯情况、远处转移情况、肿瘤直径、基因突变情况、甲状腺功能、甲状腺球蛋白(Tg)、甲状腺球蛋白抗体(TGAB)、甲状腺过氧化物酶抗体(TPOAb)、促甲状腺激素受体抗体(TRAB)、血管内皮生长因子(VEGF)。
1.2 研究方法根据ATA对PTC的最新分类标准和病理学诊断结果,将226例PTC患者分为FVPTC组(116例)和CPTC组(110例)。纳入标准[5]:均于我院甲状腺外科首次行手术治疗,并经病理诊断确诊的FVPTC及CPTC患者。排除标准:有外院甲状腺手术史,或临床资料缺失>40%的患者。
1.3 统计学方法所有数据均采用SPSS 25.0软件分析。使用K-S检验(双侧检验)计量资料是否符合正态分布。符合正态分布的计量资料组间比较采用独立样本t检验,非正态分布的计量资料组间比较采用秩和检验。计数资料采用四格表或行×列表χ2检验进行分析[6]。应用Logistic回归分析筛选CLNM的独立影响因素。P<0.05为差异有统计学意义。
2 结果
2.1 术前临床特征FVPTC组与CPTC组患者的性别、年龄、TERT基因突变率、甲状腺功能、Tg、TGAB差异均无统计学意义(P>0.05)。FVPTC组的肿瘤直径、彩超分级、BRAF基因突变率、淋巴结转移个数、TPOAb、TRAB均低于CPTC,差异均有统计学意义(P<0.05)。见表1。

表1 2组患者术前的临床特征比较
2.2 CLNM危险因素的单因素分析单因素分析显示,FVPTC组患者的年龄、肿瘤直径、彩超分级与CLNM有关,差异有统计学意义(P<0.05)。见表2。CPTC组患者的年龄、肿瘤直径、彩超分级、局部侵犯与CLNM有关,差异有统计学意义(P<0.05)。见表3。

表2 FVPTC组的各项临床指标与CLNM的单因素分析

表3 CPTC组的各项临床指标与CLNM的单因素分析
2.3 颈部淋巴结转移危险因素的二元Logistic回归分析将FVPTC及CPTC组中的与CLNM相关的4个变量(年龄、肿瘤直径、彩超分级、局部侵犯)作为自变量,将是否有CLNM作为因变量,进行二元Logistic回归分析。结果显示,FVPTC组患者肿瘤大小和彩超分级是CLNM的独立危险因素,年龄是CLNM的独立保护因素,见表4;在CPTC组,彩超分级是CLNM的独立危险因素,年龄是CLNM的独立保护因素。见表5。

表4 FVPTC颈部淋巴结转移的Logistic回归分析
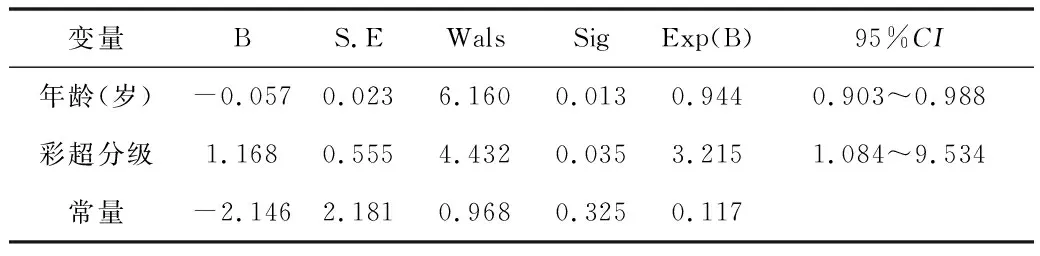
表5 CPTC颈部淋巴结的Logistic回归分析
3 讨论
PTC是最常见的甲状腺癌,CPTC和FVPTC是最常见的组织学亚型[6]。FVPTC的发病率仅次于CPTC,占PTC的9%~22.5%[7-8]。根据不同临床病理特点,FVPTC又分为非浸润性包裹性滤泡型甲状腺乳头状癌(encapsulated follicular variant of papillary thyroid carcinoma,EFVPTC)和非包裹型滤泡型甲状腺乳头状癌(nonencapsulated follicular variant of papillary thyroid carcinoma, NFVPTC)。EFVPTC的临床表现类似于滤泡型甲状腺瘤或滤泡型甲状腺癌,而NFVPTC类似于CPTC[9]。ATA于2017年建议将EFVPTC更名为具有乳头状癌核特征的非浸润性滤泡性甲状腺肿瘤(noninvasive follicular thyroid neoplasm with papillary-like nuclear features, NIFTP)[10]。这一改变使EFVPTC不再被称为“癌”,与EFVPTC具有高度惰性行为相符合。本研究比较FVPTC与CPTC的临床特征,并分析两者发生CLNM的危险因素。结果显示,FVPTC组的肿瘤直径、彩超分级、BRAF基因突变率、淋巴结转移个数、TPOAB、TRAB均低于CPTC组,差异均有统计学意义。肿瘤直径小、彩超分级低和淋巴结转移个数少与FVPTC恶性程度低相符合。BRAF基因突变率低、甲状腺抗体水平较低有助于临床协助诊断FVPTC。但也有研究表明FVPTC的肿瘤平均直径稍大于CPTC[11]。
有否CLNM可为PTC患者治疗方案制定和预后判断提供重要依据。本研究中,FVPTC组发生CLMN的患者较CPTC组少,与有关研究的结果一致[12]。患者的年龄、肿瘤直径、彩超分级、局部侵犯与CLNM相关,其中年龄是FVPTC和CPTC发生CLNM的独立保护性因素,肿瘤大小是FVPTC患者 CLNM的独立危险性因素。故对于肿瘤体积大、彩超分级高的年轻患者,应采取更积极的治疗方案,以降低CLNM的发生风险。
综上所述,FVPTC与CPTC的临床特征有显著差异,FVPTC较少有CLNM;肿瘤体积大、彩超分级高的年轻患者CLNM较多,应采取更积极的治疗方案。本研究有以下局限性:(1)未对FVPTC进行具体的组织学分型。(2)为单中心回顾性研究,样本量较少,可能存在选择偏倚。我们将对FVPTC具体分型进行多中心、大样本、前瞻性研究予以验证。

