慢性心力衰竭合并糖调节受损对心率减速力、连续心率减速力及预后的影响*
邓锂峰,邓少雄,陈群霞,肖 默,刘福志
(1.泉州医学高等专科学校健康学院预防医学教研室,福建泉州 362000;2.泉州医学高等专科学校临床医学院内科教研室;3.福建医科大学附属泉州第一医院心内科)
近年来,慢性心力衰竭患病率持续升高,其高病死率已带来巨大的公共卫生负担[1]。在慢性心力衰竭发展过程中会引起心迷走神经等调节功能障碍。心率减速力(deceleration capacity of heart rate,DC)和连续心率减速力(heart rate deceleration runs,DRs)是目前备受关注的有效检测心迷走神经张力的重要心电学指标[2-3]。糖调节受损属于糖尿病的前期阶段,包括糖耐量减低(impaired glucose tolerance,IGT)及空腹血糖受损(impaired fasting glucose,IFG)。有研究发现糖调节受损阶段患者可出现周围神经功能障碍[4],但有关其对心迷走神经功能的影响程度报道尚少,尤其是糖调节受损的不同类型,即IGT或IFG对心迷走神经功能损害的差异性研究更少。因此,本研究通过对比慢性心力衰竭合并IGT或合并IFG时的心功能状态及DC、DRs变化特点,进一步探讨这两组患者对心迷走神经功能及有关预后影响的差异性,以便为今后更精准的临床诊治提供更客观的参考依据。
1 对象与方法
1.1研究对象 收集2020年1月至2021年10月期间于福建医科大学附属泉州第一医院心内科住院的慢性心力衰竭合并糖调节受损患者的临床资料共116例,其中慢性心力衰竭合并IGT患者65例(IGT组),其空腹血糖<5.6 mmol/L,葡萄糖耐量实验中餐后2 h血糖为7.8~11.0 mmol/L;慢性心力衰竭合并IFG患者51例(IFG组),其空腹血糖为5.6~6.9 mmol/L,葡萄糖耐量实验中餐后2 h血糖<7.8 mmol/L。选择同期住院的年龄、性别相匹配的慢性心力衰竭且血糖正常患者70例为对照组,其空腹血糖<5.6 mmol/L,葡萄糖耐量实验中餐后2 h血糖<7.8 mmol/L。本研究排除标准包括:(1)安装心脏起搏器的患者。(2)合并有心房扑动、心房颤动等心律失常明显干扰DC及DRs检测结果的患者。(3)入院前服用过可能影响心脏神经功能检查结果药物的患者。(4)合并有病态窦房结综合征、甲状腺功能亢进等疾病影响检测结果的患者。本研究通过了本单位学术委员会的伦理审查,所有患者入院时均签署了知情同意书。
1.2主要观察指标
1.2.1一般临床资料 包括年龄、性别、体质量指数(body mass index,BMI)、高血压病史、低密度脂蛋白胆固醇(low-density lipoprotein cholesterol,LDL-C)、平均心率、血浆N末端B型脑钠肽前体(N-terminal pro-B-type natriuretic peptide,NT-proBNP)及左心室射血分数(left ventricular ejection fraction,LVEF)等。
1.2.2DC及DRs检测方法及危险分层 经十二导24 h动态心电图软件系统分析,对各通道进行采样并自动分析计算得出DC及DRs值,然后进一步分析DRs中的DR2、DR4及DR8值。依DRs中的DR2、DR4及DR8各指标进行危险分层,将患者分为低危、中危及高危3个级别。高危患者为DR4相对值≤0.05%;中危患者为DR4>0.05%,且DR2≤5.4%或DR8≤0.005%;低危患者为DR2>5.4%,且DR4>0.05%,DR8>0.005%[5-6]。
1.2.3心血管事件的发生率 进一步随访和观察患者于住院期间及出院1年内是否发生恶性心律失常(包括严重的心动过缓、三度房室传导阻滞、阵发性室性心动过速及心室颤动)、心源性休克及心源性死亡等心血管事件。
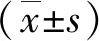
2 结果
2.1一般临床资料比较 IGT组患者的平均心率及NT-proBNP高于其他两组,LVEF低于其他两组(P<0.05);IFG组患者的上述指标与对照组比较,差异也有统计学意义(P<0.05);IGT组及IFG组患者的BMI、高血压病史比例及LDL-C升高,与对照组比较,差异也有统计学意义(P<0.05);三组患者在入院时的年龄、性别等因素比较差异无统计学意义(P>0.05)。见表1。

表1 三组患者一般临床资料的比较[M(P25,P75)]
2.2DC、DRs结果比较 IGT组患者的DC、DR2、DR4及DR8指标均显著降低,与其他两组比较,差异有统计学意义(P<0.05);IFG组患者的DC、DR4及DR8降低,与对照组比较,差异也有统计学意义(P<0.05)。见表2。

表2 三组患者DC、DRs结果比较[M(P25,P75)]
2.3患者DRs危险分层及心血管事件发生率比较 IGT组的心源性死亡发生率高于其他两组(P<0.05);IGT组及IFG组的高危患者发生率、恶性心律失常发生率及心源性休克发生率均高于对照组(P<0.05)。见表3。
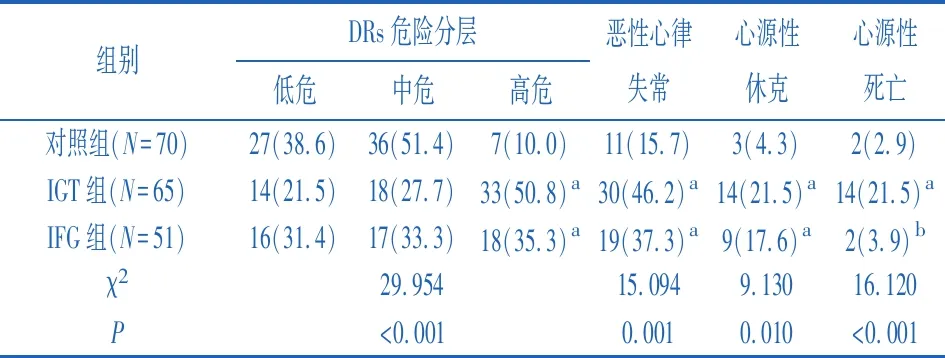
表3 三组患者DRs危险分层及心血管事件发生率比较[n(%)]
3 讨论
慢性心力衰竭患者随着心室重塑及神经体液调节功能的变化,可出现交感神经的过度激活及迷走神经张力下降等现象。心迷走神经兴奋时,其释放的乙酰胆碱可导致患者心率减慢、传导减速等效应。慢性心力衰竭出现迷走神经的抑制作用明显降低是导致患者病情加重及预后不良的主要因素。
NT-proBNP是机体脑钠肽前体分解产生的多肽类激素,与患者心功能减退有关,慢性心力衰竭患者由于心室重塑可促进NT-proBNP的分泌水平升高。研究证实NT-proBNP水平升高的程度与患者的心功能减退及不良预后相关[7-8]。本研究结果显示,慢性心力衰竭合并IGT患者的NT-proBNP水平及平均心率升高最明显,LVEF降低最显著,说明慢性心力衰竭合并IGT患者的心力衰竭程度更严重。慢性心力衰竭合并IFG患者的心力衰竭程度也比血糖正常组严重,因此慢性心力衰竭合并糖调节受损可以明显加重患者的心功能不全状态。另外,慢性心力衰竭合并IGT或合并IFG患者的BMI、高血压病史比例及LDL-C升高比血糖正常组患者也明显增多,说明慢性心力衰竭合并IGT或合并IFG患者的心血管危险因素明显增多,对患者的临床预后也会产生不良的影响。本研究也提示慢性心力衰竭合并IGT患者的平均心率明显升高,进一步说明该组患者的交感神经兴奋性明显增高,而迷走神经的张力明显降低。
目前我国糖尿病患病率已达12.8%,而糖调节受损患病率也高达35.2%[9]。糖调节受损患者发生率增高的原因可能与环境变化、肥胖及遗传等因素导致的胰岛素抵抗及胰岛β细胞功能损伤有关。既往研究已表明,糖尿病可导致明显的心脏神经调节功能紊乱,因为患者持续的高血糖状态可引起机体氧化应激反应增强,使体内的肾素-血管紧张素系统过度激活,从而对心脏自主神经功能造成损害,表现为迷走神经功能下降,交感神经的兴奋性显著增高[10-11]。许多研究也证实,糖尿病患者发生迷走神经受损也较交感神经损害早且程度更严重[12]。
本研究结果表明,慢性心力衰竭合并IGT或合并IFG时患者的心迷走神经功能损害加重且存在差异性,慢性心力衰竭合并IGT组患者的DC、DR2、DR4及DR8指标降低最显著,进一步说明慢性心力衰竭合并IGT时患者的心迷走神经功能受损比较严重;慢性心力衰竭合并IFG组患者的DC及DRs指标降低也比血糖正常组明显,因此说明慢性心力衰竭合并IFG也可加重患者的心迷走神经功能损害。国内外许多学者的研究也证实DC是对患者迷走神经张力定量检测的可靠指标,DC指标值越小,说明对心迷走神经的保护作用越弱,患者就更容易发生恶性心律失常,出现猝死的风险也较大[13-14]。目前对于心血管系统疾病不良事件发生率的预测,DC检测具有高度的特异性和敏感性[15-16]。由于DC是反映单周期减速现象,而DRs是研究多个心动周期的连续减速特点,DRs是对DC的进一步补充和完善,两个检查指标结合更能明显提高患者危险分层及对预后评估的准确率。总之,本研究中慢性心力衰竭合并IGT患者的心功能受损最严重,这主要与该组患者心迷走神经功能明显降低及多种心血管危险因素增多等因素有关。本研究结果也表明慢性心力衰竭合并IGT或合并IFG的高危患者、恶性心律失常及心源性休克发生率比血糖正常组明显增多,但慢性心力衰竭合并IGT组的心源性死亡发生率最高,因此进一步说明慢性心力衰竭合并IGT患者的临床预后最差。由于迷走神经的兴奋性降低可导致对心脏负性调节功能下降,从而增加患者发生心电紊乱的危险性,患者更易出现恶性心律失常,导致猝死的发生率也增高[17-18]。
综上所述,慢性心力衰竭合并IGT或合并IFG时患者的心迷走神经功能损害比血糖正常组更明显。慢性心力衰竭合并IGT患者的心功能受损最严重,DC及DRs指标降低更显著,且预后更差。

