无充气经腋窝入路与经胸乳入路手术治疗甲状腺癌的疗效分析
舒 乐,黄湘俊,彭书旺,李 澜 (湖南中医药大学第一附属医院胃肠甲状腺血管外科,湖南 长沙 410007)
甲状腺癌是一种恶性肿瘤,起源于甲状腺组织,其病因多种多样,包括遗传因素、放射线暴露、营养缺乏、甲状腺疾病等[1]。甲状腺癌早期症状不明显,但随着病情进展,症状会逐渐加重,主要临床表现包括甲状腺结节、颈部肿块、咳嗽或吞咽困难、声音沙哑、颈部淋巴结肿大等。甲状腺癌还可以引起甲状腺激素水平异常,导致代谢紊乱、体质量异常、疲劳、失眠等症状[2]。如果不及时进行治疗,癌细胞可能会扩散到其他部位,危及患者生命[3]。然而甲状腺癌的治疗可能会导致喉返神经损伤、低钙血症等并发症,因此减少术后并发症发生,是临床中改善预后的关键[4]。经胸乳入路腔镜甲状腺手术是通过胸骨上端或乳头下的小切口进入颈部,并借助腔镜显露手术区域进行甲状腺手术切除的方法,主要适用于甲状腺肿物、结节、腺瘤、甲状腺癌等疾病的治疗[5]。无充气经腋窝入路完全腔镜甲状腺手术是一种新型的甲状腺手术,是通过腋下小切口进入颈部,并借助腔镜和特殊器械显露手术区域进行甲状腺手术切除的方法[6-7]。目前,关于2 种手术入路的治疗效果对比研究较少,因此,本研究选取我院收治的甲状腺癌患者作为研究对象,分析无充气经腋窝入路与经胸乳入路手术治疗甲状腺癌的临床疗效,并探讨导致术后并发症发生的影响因素,现报道如下。
1 资料与方法
1.1 临床资料
回顾性分析2019 年10 月至2022 年11 月于我院行手术治疗的88例甲状腺癌患者的临床资料,根据手术方式将其分为A 组(45 例)和B 组(43 例)。A 组男18例,女27例;年龄20~53岁,平均(37.6±8.9)岁。B组男20 例,女23 例;年龄21~55 岁,平均(38.1±9.3)岁。2 组患者性别、年龄比较,差异无统计学意义(P>0.05),具有可比性。纳入标准:①甲状腺肿瘤直径<6 cm;②临床资料完整;③行手术治疗;④美国麻醉医师协会分级为Ⅰ~Ⅱ级;⑤甲状腺肿瘤均为单侧。排除标准:①患有传染性疾病;②严重器官功能障碍;③神经功能障碍;④沟通障碍;⑤患有精神、心理疾病且长期服用精神类治疗药物;⑥存在长期激素服用史;⑦内分泌功能异常及紊乱。
1.2 方法
A 组患者行无充气经腋窝入路完全腔镜甲状腺手术治疗。患者行全身麻醉气管插管,取仰卧位,并将上肢外展,常规消毒铺巾,在患侧腋下褶皱皮纹做一个长4 cm 的切口,至胸锁乳突肌胸骨,沿胸大肌表面分离皮瓣,自胸锁乳突肌胸骨头、锁骨头间隙进入,拉钩拉起胸骨头,于颈前带状肌外缘分离,完全暴露甲状腺叶,使用悬吊拉钩系统建立术腔。超声刀离断甲状腺上下极动静脉与周围血管,用脱帽法保留患者上位甲状腺旁腺,完全切除甲状腺后,常规冲洗、止血、逐层缝合,放置引流。
B 组患者采用经胸乳入路腔镜甲状腺手术治疗。患者麻醉、插管方式、体位、术前准备等操作与A 组一致。于双侧乳晕位置做0.5 cm 左右的小切口,注入膨胀液后分离胸前与颈前皮下,建立皮下术腔,将穿刺器置入并连接二氧化碳,压力设置为6~8 mmHg,然后置入腔镜器械,超声刀游离皮瓣至颈部,分离颈前肌,在气管前暴露甲状腺峡并将其切断;暴露甲状腺并进行外侧分离,切断甲状腺中静脉与下极;暴露喉返神经,而后向上分离至入喉口,切断甲状腺上极,保护上位甲状旁腺。清洗、止血、缝合,放置引流。
1.3 观察指标
记录2 组患者术中出血量、手术时间、术后引流量、清扫淋巴结数目、术后住院时间等围术期指标。术后3个月采用我院自制的满意度量表调查患者对手术切口美观的满意度,调查表共20项,每个项目1~5分,满分100分,≥95分为十分满意,85~94分为满意,<85分为不满意;总满意度=(十分满意例数+满意例数)/总例数×100%。采用视觉模拟量表(visual analogue scale,VAS)[8]对患者术后1 d、3 d、5 d 的疼痛情况进行评分,分值0~10分,得分越高表明疼痛越严重。记录并比较2 组患者术后低钙麻木、饮水呛咳、暂时性声音嘶哑、无声永久性声音嘶哑、术中颈外静脉壁破裂出血、感染、血肿、呼吸困难等并发症的发生情况。
1.4 统计学方法
采用SPSS 27.0 统计学软件处理数据,患者对手术切口美观的满意度、术后并发症等计数资料用率(%)表示,采用χ2检验;围术期指标符合正态分布,用均数±标准差()表示,采用独立样本t检验;各时点VAS 评分采用重复测量方差分析,事后两两比较采用LSD-t检验。P<0.05为差异有统计学意义。
2 结果
2.1 2组患者手术切口美观满意度对比
A 组患者手术切口美观总满意度高于B 组,差异具有统计学意义(P<0.05),见表1。

表1 2组患者手术切口美观满意度对比[例(%)]
2.2 2组患者围术期各项指标对比
A 组患者术中出血量、术后引流量明显少于B 组(P<0.05);2 组患者手术时间、清扫淋巴结数目、术后住院时间比较,差异均无统计学意义(P>0.05),见表2。
表2 2组患者围术期各项指标对比()

表2 2组患者围术期各项指标对比()
?
2.3 2组患者术后各时点VAS评分比较
经重复测量方差分析显示:术后各时点VAS 评分仅时点因素存在统计学差异,2 组患者术后3 d、5 d 的VAS 评分明显低于术后1 d(P<0.05),且术后5 d 低于术后3 d(P<0.05),见图1。
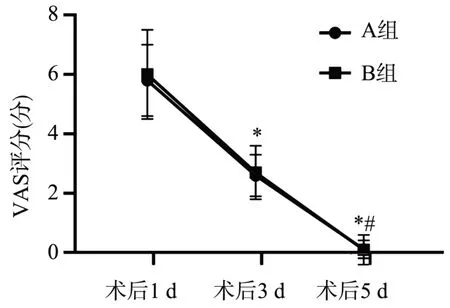
图1 2组患者术后各时点VAS评分
2.4 2组患者术后并发症发生情况
2 组术后并发症总发生率比较,差异有统计学意义(P<0.05),见表3。

表3 2组患者术后并发症发生情况[例(%)]
2.5 并发症发生的单因素分析
根据患者是否发生并发症进行分组分析,结果显示,2 组患者淋巴结转移、年龄、手术时间、术中出血量、术后1 d 的VAS 评分比较,差异有统计学意义(P<0.05),见表4。

表4 并发症发生的单因素分析
2.6 并发症的影响因素分析
以术后并发症为因变量,单因素分析中具有统计学差异的指标为自变量,其中并发症(1=发生,2=未发生)、淋巴结转移(1=有,2=无)为分类变量,年龄、手术时间、术中出血量及术后1 d 的VAS 评分均为连续变量。Logistic回归分析显示:术中出血量是术后并发症发生的独立影响因素(P<0.05),见表5。

表5 Logistic回归分析结果
3 讨论
一般而言,女性、40 岁以上、有家族史或暴露于放射线的人群更容易发生甲状腺癌[9]。甲状腺癌的常规治疗方式包括手术、放疗和化疗等[10]。其中手术是治疗甲状腺癌最常见、最有效的方法,通过切除肿瘤和周围组织来达到治疗目的[11-12]。
龚文杰等[13]的研究发现,免充气腔镜下经腋窝入路手术对单侧甲状腺良性肿瘤具有较好的治疗效果,且美容效果好,患者的满意度高。本研究结果显示,A组患者手术切口美观总满意度较B 组高,这是因为无充气经腋窝入路手术通过腋下小切口进入颈部,术后切口较隐蔽,术后瘢痕更加自然,美观度更高[14]。同时其无需充气扩张,减少了对周围组织的损伤,也使术后恢复更快。本研究中A 组患者术中出血量、术后引流量及术后并发症发生率均较B 组少/低,这可能是因为无充气经腋窝入路完全腔镜甲状腺手术避免了在颈部开刀造成的明显手术切口和创伤,减少了对周围血管组织的损伤,且该手术的术中视野更好,术者可以更清楚地观察到手术部位,调整操作角度,提高手术精准度,避免误伤周围血管组织,在较小的范围内完成手术,从而降低了术中出血和术后并发症发生的风险。同时,无充气经腋窝入路完全腔镜甲状腺手术不会对淋巴管系统产生影响,因此减少了术后引流量。本研究中2 组患者术后3 d、5 d 的VAS 评分显著低于术后1 d,且术后5 d 低于术后3 d,提示2 种手术均可减少术后疼痛,且安全性较高,究其原因在于手术过程中对周围组织的压迫与牵拉减少,可缓解机体应激反应及疼痛。
本研究Logistic回归分析显示,术中出血量是术后并发症发生的主要因素。这是由于甲状腺血供丰富,术中易有出血表现,而出血多易形成水肿压迫气管,引起呼吸不畅等问题。其次,术中出血量过多易引起感染及手术视野模糊,增加手术难度和风险,更容易损伤甲状腺背侧的神经,加重组织损伤,术后并发症风险也会随之增加。
综上所述,无充气经腋窝入路手术治疗甲状腺癌的疗效更为理想,其具有手术切口美观、术中出血量及术后引流量少等优势。另外,术中出血量是导致患者术后并发症发生的主要影响因素,需引起重视。但本研究样本量较小,且为单中心研究,尚需更大样本量的多中心临床研究证实。