回收式自体输血在前置胎盘剖宫产术中应用价值的Meta 分析
宋斌 王丹 严小丽 阎萍
(陆军军医大学第一附属医院妇产科,重庆 400038)
产后出血(postpartum hemorrhage,PPH)是孕产妇死亡的主要原因之一,居中国孕产妇直接死因的第1位[1]。异体输血(allogeneic blood transfusion,ABT)是PPH 的重要治疗方式[2]。然而,ABT 也会增加患者某些疾病的发病风险,如免疫抑制、输血相关急性肺损伤、急性输血反应和溶血性贫血等[3]。回收式自体输血(intraoperative cell salvage,IOCS)是指通过将手术过程中丢失的血液收集、过滤,并回输到患者体内,是避免和减少输血相关血液传播疾病最有效的输血方式[4]。
IOCS 已在临床广泛应用,例如心胸外科、泌尿外科和神经外科手术。研究表明,IOCS 可以减少PPH 患者对ABT 的需求并降低ABT 引起的相关疾病的发病风险[5]。此外,IOCS 对于预计剖宫产术中可能发生大出血的孕妇,尤其在合并前置胎盘孕妇的输血治疗中有着至关重要的作用[6]。前置胎盘是妊娠期的1种严重并发症,前置胎盘合并胎盘植入孕妇在分娩时可发生严重产科出血,导致休克、DIC,是产科围生期切除子宫的主要原因之一,处理不当可导致孕产妇死亡[7-9]。因此,前置胎盘剖宫产是应用IOCS的最佳适应证。既往研究发现剖宫产术中应用IOCS 是否会减少ABT 并未得到确切有效的结论[10-11]。我们通过对前置胎盘剖宫产术中分别接受IOCS 及ABT 2组孕产妇的血液常规参数和凝血参数进行Meta 分析,旨在为孕产妇IOCS 的临床应用价值提供依据和建议。
1 资料与方法
1.1 研究对象
根据本研究设定的文献检索策略(检索范围、关键词、检索时间),计算机检索比较前置胎盘剖宫产术中分别接受IOCS 与ABT 的2组孕产妇的血液常规参数和凝血参数的研究文献为研究对象。
1.2 方法
1.2.1 文献纳入与排除标准
纳入标准:1)研究类型:已公开发表报道的前置胎盘剖宫产术中接受IOCS 与ABT 的孕产妇相关临床结局指标的研究文献,语种限制为中文或英文;2)研究对象:明确诊断为前置胎盘(超声或磁共振成像检查诊断)行剖宫产术的产妇;3)研究设计:随机对照试验或队列研究设计文献;4)结局指标:主要结局指标包括术后血液常规参数和凝血参数,次要结局指标包括输血相关不良事件和术后肾功能参数。排除标准:1)数据不完整或重复的文献;2)动物实验;3)病例报告、会议摘要、综述类文献。
1.2.2 文献检索策略
采取计算机检索PubMed、Web of Science、Embase、the Cochrane Library 等英文数据库,以及中国知网、万方数据知识服务平台等中文数据库。检索时限为建库至2022 年12 月。中文检索词:“回收式自体输血”“自体输血”“剖宫产”“前置胎盘”,英文检索词:“autologous blood transfusion”“autotransfusion”“intraoperative cell salvage”“postoperative blood salvage”“cesarean section”“abdominal delivery”“caesarean section”“postcesarean section”“placenta previa”。中英文数据库均采用主题词与自由词相结合的检索方式。以PubMed 数据库为例,检索策略为:(“autologous blood transfusion”[MeSH]) OR (“intraoperative cell salvage”[MeSH]) AND (“cesarean section”[MeSH]) AND (placenta previa)。
1.2.3 文献筛选和资料提取
根据本研究设定的纳入和排除标准,分别由2 名独立研究员对检索文献进行筛选、资料提取及信息汇总。所有不一致的结果通过与第3位研究员讨论得到解决。使用预先设计的数据收集表从每篇文献中提取以下信息:第一作者姓名、文献发表年份、国家、研究设计类型、IOCS 组和ABT 组的样本量与失血量以及结局指标,包括血红蛋白(hemoglobin,Hb)、红细胞计数(red blood cell,RBC)、红细胞压积(hematocrit,Hct)、血小板计数(platelet,Plt)、不良事件(adverse events,AEs)、凝血酶原时间(prothrombin time,PT)、活化凝血酶原时间(activated prothrombin time,APTT)、纤维蛋白原(fibrinogen,Fib)、血尿素氮(blood urea nitrogen,BUN)和肌酐(creatinine,Cr)。
1.2.4 文献质量评价
队列研究采用《纽卡斯尔-渥太华量表》(Newcastle-Ottawa Scale,NOS)[12]进行评估。NOS 量表评价标准:通过对研究对象的确定,组间可比性以及结果测量3 个方面、共计8 个条目进行评价。每项纳入研究的得分为0 至9 分。NOS 没有确定的阈值,我们根据最终的评估得分将纳入研究分为低质量(0~3分)、中等质量(4~6分)或高质量(7~9 分)研究[13]。随机对照试验的偏倚风险评估采用改良Jadad 量表[14]。改良Jadad 量表的评估标准包括4 个项目:随机化、分配隐藏、双盲、退出/失访。每项研究的得分为0~7 分,其中得分为0~3 分的研究被认为是低质量研究,4~7分为高质量研究。当2位独立的研究员在评估过程中得到不一致的结果时,由第3 位研究员在验证和讨论后做出最终决定。
1.3 统计学分析
采用R 4.1.2 与Stata 12.0 软件进行统计学分析。采用标准化均数差(standardized mean difference,SMD)或相对危险度(relative risk,RR)及其95%置信区间(confidence interval,CI)来评估IOCS 组和ABT 组之间输血相关结果的比较。各纳入研究的异质性采用Q 检验、I2和Tau2统计量与95%预期区间(prediction interval,PI)进行统计学评估。当I2≤50%或P>0.1 时,相关研究的结果可认为具有可接受的异质性,选择固定效应模型。当I2>50%或P≤0.1 时,纳入的研究之间存在异质性,选择随机效应模型。若存在异质性则进行敏感性分析以确定异质性的可能来源。发表偏倚使用漏斗图和Egger 线性回归检验的方法进行分析。使用TSA 0.9.5.10 Beta 软件对相关临床指标进行试验序贯分析(trial sequential analysis,TSA),以判断证据是否可靠及检验累计样本量是否到达期望信息量。
2 结果
2.1 文献检索结果
按照本研究设定的文献检索策略,初步检索到相关文献1 412 篇,经过删除重复文献及逐层筛选后,最终符合本研究纳入与排除标准的文献为15篇[15-29]。文献检索流程及结果,见图1。
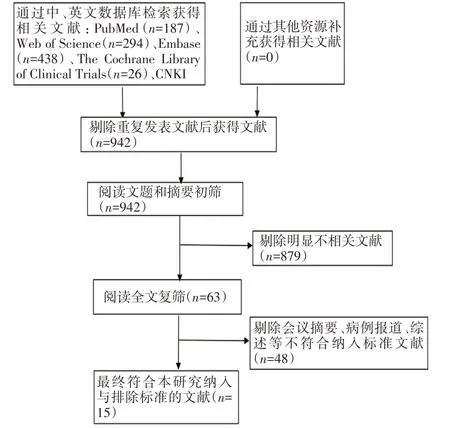
图1 文献筛选流程及结果Figure 1 Literature screening process and results
2.2 纳入文献的基本特征
纳入的15篇文献中,随机对照试验有5项,回顾性队列研究有10 项,共包括研究对象为1 630 例。所有研究对象根据输血方式不同分为IOCS组与ABT组。纳入文献的发表国家均为中国。纳入文献的基本特征,见表1。
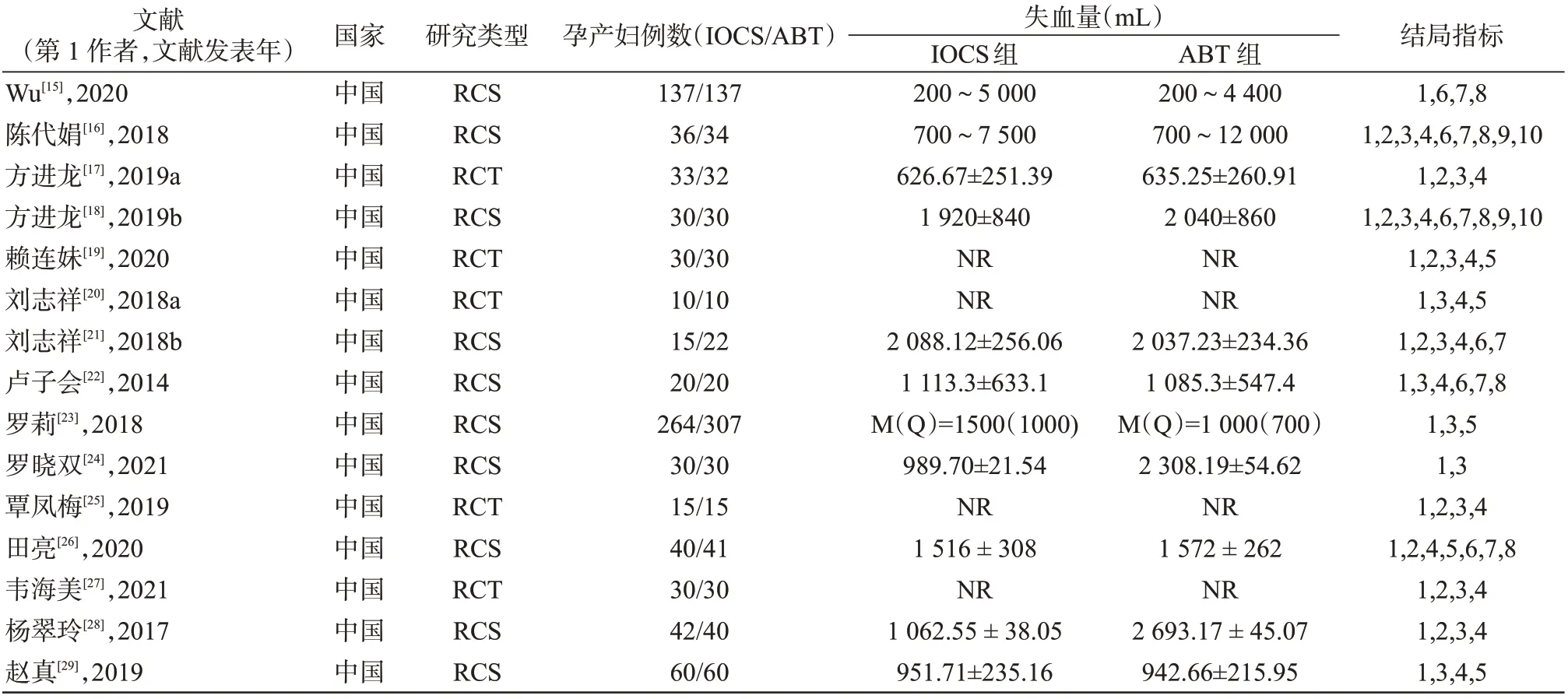
表1 纳入文献的基本特征Table 1 The basic characteristics of the included literature
2.3 文献发表的偏倚风险评价结果
纳入的10 项回顾性队列研究偏倚风险评价结果均≥6分,提示纳入的回顾性队列研究具有中等或高等质量。纳入的5 项随机对照试验偏倚风险评价结果均≤3 分,提示纳入的随机对照试验具有高偏倚风险。偏倚风险评价结果,见表2~3。
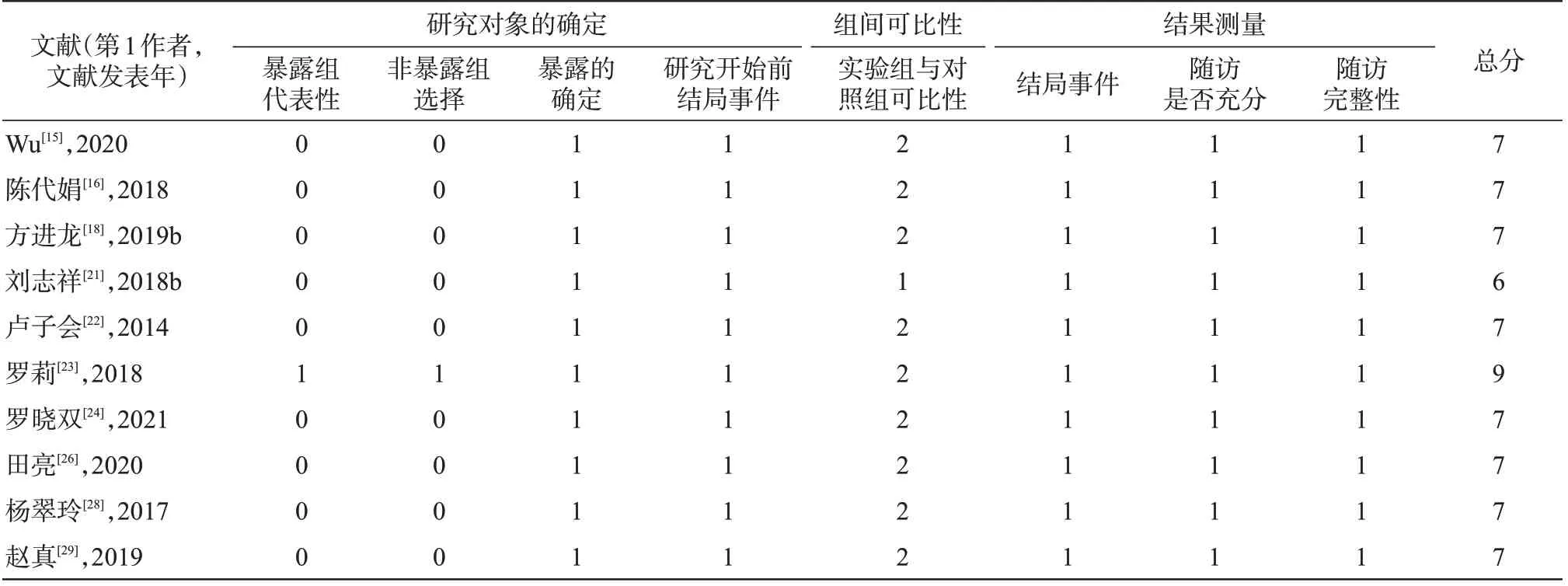
表2 纳入回顾性队列研究的偏倚风险评价结果Table 2 Results of risk of bias assessments included in the retrospective cohort study

表3 纳入随机对照试验的偏倚风险评价结果Table 3 Risk of bias assessment results included in the randomized controlled trial
2.4 Meta分析结果
2.4.1 血液常规参数
1)5 项随机对照试验和10 项回顾性队列研究报道了以Hb浓度为结局指标(图2~3)。回顾性队列研究的合并结果显示,接受IOCS 的前置胎盘孕产妇术后Hb 水平高于ABT 组(SMD=0.626,95% CI: 0.103 ~1.149;95% PI:-1.320 ~2.572;I2=94.5%,Tau2=0.640 7)(表4)。敏感性分析结果显示,当剔除杨翠玲等[28]的研究后,I2与Tau2值分别降至85.3%与0.1962,提示其研究可能是异质性的来源(图4)。在随机对照试验中,IOCS 组与ABT 组术后Hb 水平无显著差异(P>0.05)。2)在随机对照试验中IOCS 组RBC水平低于ABT 组(SMD=-0.275,95%CI:-0.545 ~-0.005;95% PI:-1.274 ~0.733;I2= 26.5%,Tau2= 0.028 0)(图2B)。在回顾性队列研究中,IOCS 组妇女相较于ABT 组术后Hct 水平更高(SMD=0.617,95%CI:0.130 ~1.104;95%PI:-1.084 ~2.317;I2=90.5%,Tau2=0.421 2)(图3C)。在随机对照试验和回顾性队列研究中,IOCS组与ABT组之间血小板计数差异均无统计学意义(表4)。

表4 随机对照试验和回顾性队列研究的Meta 分析结果Table 4 Meta analysis of randomized controlled trials and retrospective cohort studies

图2 随机对照试验中血液常规参数比较的Meta 分析结果Figure 2 Meta comparison of the blood routine parameters in the randomized controlled trial

图3 回顾性队列研究中血液常规参数比较的Meta 分析结果Figure 3 Meta comparison of blood routine parameters in the retrospective cohort studies
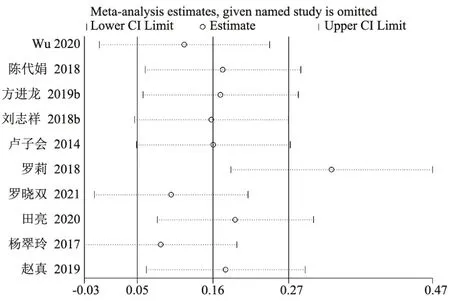
图4 回顾性队列研究中红细胞压积比较的敏感性分析结果Figure 4 Sensitivity analysis of hematocrit comparisons in retrospective cohort studies
2.4.2 凝血参数
分别有6 项回顾性队列研究报道了结局指标PT、APTT 的结果,5 项回顾性队列研究报道了Fib 的结果。合并结果显示,IOCS 组与ABT 组之间术后PT、APTT 与Fib浓度差异无统计学意义(P均>0.05)(图5、表4)。
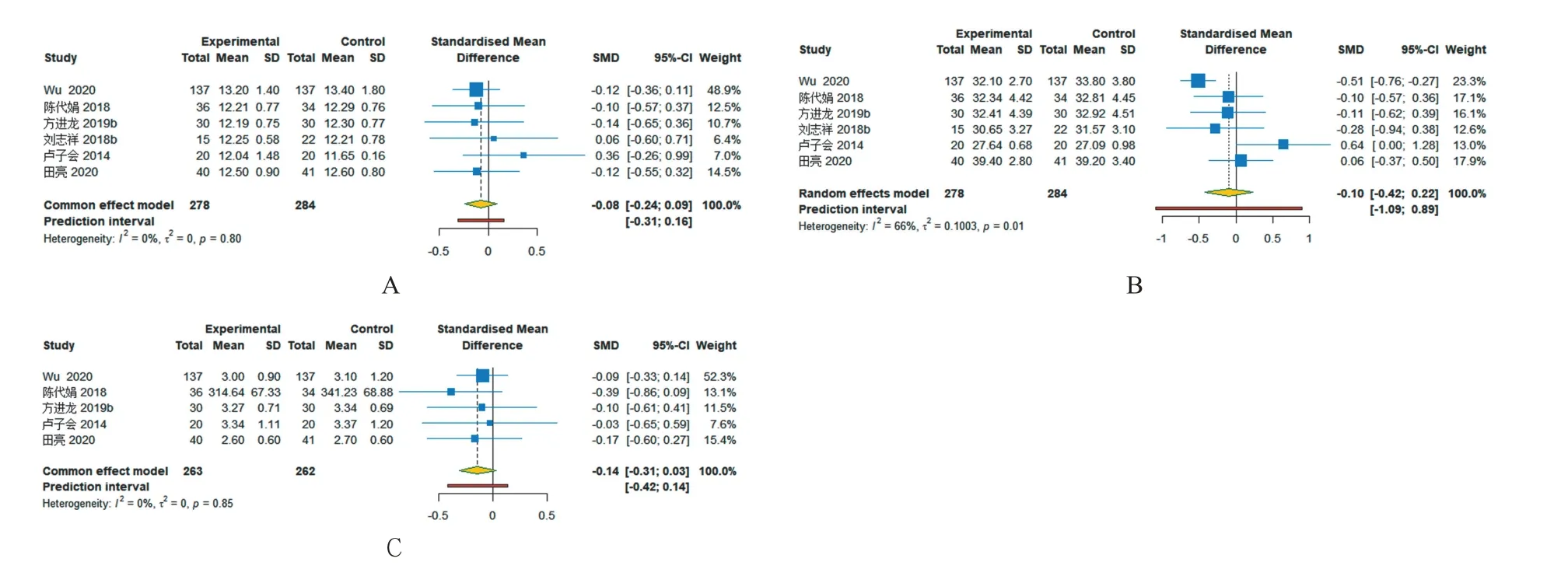
图5 回顾性队列研究中肾功能参数比较的Meta 分析结果Figure 5 Comparison of renal function parameters in retrospective cohort studies
2.4.3 不良事件与肾功能参数
有2 项随机对照试验和3 项回顾性队列研究报道了结局指标术后不良事件的结果。在随机对照试验中,接受IOCS 的前置胎盘孕产妇术后发生不良事件的风险比ABT组低72.7%(RR= 0.273,95%CI: 0.082 ~0.904;I2= 0%,Tau2=0)(表4,图6A)。在回顾性队列研究中,接受IOCS的前置胎盘孕产妇术后发生不良事件的风险是接受ABT妇女的1.321 倍(RR= 1.321,95%CI: 1.076 ~1.622;95%PI:0.380 ~4.541;I2=0%,Tau2=0)(表4,图6B)。IOCS组和ABT 组之间BUN 与Cr 差异无统计学意义(P值均>0.05)(表4,图6C~D)。

图6 次要结局指标比较的Meta 分析结果Figure 6 Meta analysis of the comparison of secondary outcome measures
2.5 试验序贯分析结果
在主要和次要结局指标的试验序贯分析中,所有结果的累积Z 曲线均未越过RIS 边界。然而,在回顾性队列研究中,Hb、Hct、Plt 和不良事件结果的累积Z 曲线显著超过了常规监测边界和试验序贯监测边界,提示在忽略偏倚的情况下,合并结果具有一定的稳定性(图7)。

图7 回顾性队列研究中肾功能参数的试验序贯分析Figure 7 Sequential analysis of renal function parameters in retrospective cohort studies
2.6 发表偏倚
采用漏斗图评估纳入研究的发表偏倚,结果显示,仅在回顾性队列研究中,结局指标Hb 的发表偏倚漏斗图显示出不对称性,提示可能存在发表偏倚(图8)。进一步的Egger’s 检验结果显示,无显著性发表偏倚存在(t=-1.16,P>0.05),提示以Hb 为结局指标的回顾性队列研究之间不存在发表偏倚。
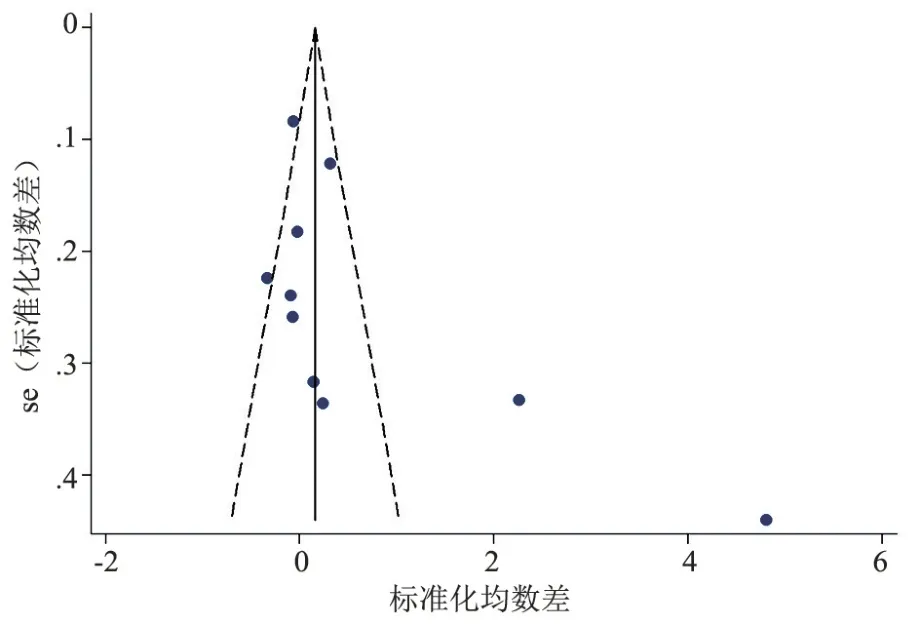
图8 回顾性队列研究中Hct比较的发表偏倚漏斗图Figure 8 Publication bias funnel plot of hematocrit comparisons in retrospective cohort studies
3 讨论
前置胎盘尤其是凶险性前置胎盘术中常发生严重产后出血,剖宫产术中出血量常达到2 000 mL 及以上[30]。在产科手术中发生大出血且急需输血时,IOCS可以减少对同种异体红细胞的需求并挽救生命[31],但IOCS 在产科手术中的安全性和有效性尚明确[5]。因此,系统评估IOCS 在剖宫产术中的安全性和有效性尤为重要。本研究发现,与接受ABT 的妇女相比,接受IOCS 的前置胎盘孕产妇术后Hb浓度和Hct 较高。IOCS 对术后凝血参数和肾功能参数无显著影响。此外,在接受剖宫产术的妇女中,IOCS 与较低的输血相关不良事件发生风险有关。
本研究为首次评估剖宫产术中接受IOCS 对前置胎盘孕产妇临床有效性和安全性的系统评价和Meta 分析。共纳入5 项随机对照试验与10 项回顾性队列研究,合并结果显示,在回顾性队列研究中,IOCS 组术后Hb 与Hct 高于ABT 组,提示IOCS 是提高术后血液保护能力,预防术后贫血发生的有效方法。推测其原因可能是剖宫产术中回收的自体血液立即输入产妇,该方法存储时间短,无需冷藏,因此对血液成分损害较小,有利于术后恢复[32]。此外,既往研究表明,ABT 的红细胞的形态可能会发生改变,而自体输血过程中红细胞的形态几乎不受影响[33]。
自体输血提供的是产妇自身的新鲜红细胞,这些红细胞具备优良的氧气携带能力,能够及时补足血液容量,进而更有效地保持血液循环的稳定,促进手术后的迅速恢复。相反,异体输血由于其长期储存,导致葡萄糖的利用速度减缓、乳酸和钾水平升高以及pH 值下降等,可能会引起储存的红细胞在功能和结构上的变化,进而影响输血的效果[24]。然而,随机对照试验的合并结果显示,IOCS 组妇女术后RBC 水平低于ABT 组,与上述回顾性队列研究中Hct的结果相矛盾。分析其原因可能是随机对照试验的偏倚风险评分较低,偏倚和异质性的存在导致与回顾性队列研究的结果不一致。因此随机对照试验中关于RBC 的结果有待进一步验证。
剖宫产术中大出血抢救时,及时纠正凝血功能尤为重要。因此,IOCS 是否影响凝血功能将决定其应用前景[34]。理论上,在剖宫产术中IOCS 不会导致凝血功能异常。本次Meta 分析结果显示,IOCS 组和ABT 组术后PT,APTT和Fib水平在队列研究中无显著差异,提示与ABT 相比较,IOCS 对剖宫产术后的凝血功能无影响。然而,由于回收的自体血主要富含浓缩Hb,而缺乏血小板、凝血因子、纤维蛋白原等与凝血相关的成分,因此自体血的回输仍可能会对机体的止血和凝血机制产生影响[35]。此外,产妇手术过程中的凝血功能受到自体血的回输量、异体输血量以及术中凝血功能监控等多重因素的影响。大量凝血因子会在清洗和离心过程中丢失。因此,在大量自体输血的情况下,应使用新鲜冷冻血浆,以避免凝血障碍[36]。
此外,在随机对照试验中,IOCS 组妇女输血相关不良事件发生的风险低于ABT 组。有研究指出,使用血液回收机结合白细胞过滤器可以完全清除血液中的羊水和胎儿上皮细胞,减少血液流失,提高治疗安全性[37]。此前曾有学者对产科IOCS 相关并发症(如羊水栓塞和感染等)表示担忧。然而,随着技术的进步、相关医护人员的培训和IOCS经验的积累,IOCS相关并发症的风险已经显著降低。最近的研究探索了剖宫产过程中的IOCS技术,白细胞滤器的使用已被证明可以有效地从回收的血液中清除胎儿和母体的白细胞,进一步降低洗涤血液中磷脂、胎儿鳞状细胞和细菌污染水平[38]。然而,在队列研究中,AEs 的合并结果显示,与ABT 组相比,IOCS 增加了AEs 的发生风险。由于有关AEs 结局指标纳入的研究数量较少,Meta 合并的结果并不稳定,需要纳入更多的队列研究或随机对照试验来进一步完善此结果。此外,本研究表明,IOCS 组和ABT 组术后BUN 和Cr 水平无显著差异,提示IOCS 对前置胎盘孕产妇剖宫产术后的肾功能无显著影响。
本研究存在一定局限性。首先,纳入分析的研究较少和纳入研究较小的样本量可能会研究影响结论的可靠性。其次,纳入的随机对照试验中,多数没有报道分配隐藏、盲法、退出/失访,因此存在一定偏倚风险。此外,所有符合纳入和排除标准的研究均在中国进行。考虑到全球医疗技术和条件的不一致性,需要纳入更多其他国家的队列研究或随机对照试验来进一步对我们的研究结果进行补充,并与我们的结果进行比较。

