35岁及以上社区高血压管理人群中血压变化轨迹及分布特征分析
卢春远,龙蓉,毛永佳,叶德鑫,汪俊华,张江萍,2*
1.561113 贵州省贵阳市,贵州医科大学公共卫生与健康学院 环境污染与疾病监控教育部重点实验室
2.550001 贵州省贵阳市云岩区卫生健康局
高血压是全球最主要的公共卫生问题,研究表明我国居民的高血压患病率逐年上升,且患病群体有年轻化的趋势。2018年报告显示,我国18岁及以上成人的高血压患病率约为27.5%[1]。35~75岁人群高血压患病率为44.7%[2],近一半的人被诊断为高血压,已经严重消耗医疗和社会资源,给家庭和社会带来沉重的负担;此外,不断变化的血压值也会加重心血管事件、急性肾损伤及痴呆事件的发生率[3-5]。目前国家基本公共卫生服务项目是我国针对高血压患者开展的最大范围的人群干预实践项目[6],至今已开展13年,既往研究多集中于对高血压患者血压控制现状、满意度及依从性等进行分析[7-8],少有研究纵向探讨社区管理高血压人群的血压变化模式,而了解该人群血压变化轨迹及分布特征对于针对性开展血压管理,推动国家基本公共卫生服务项目的持续发展非常重要。因此,本研究通过国家基本公共卫生服务项目建立2020-2022年回顾性队列,了解贵阳市某区2020-2022年社区管理高血压人群的变化轨迹呈现趋势及其分布特征,以便于指导社区医护人员在高血压人群中实施针对性的管理手段。
1 对象与方法
1.1 研究对象
于2020年1月-2022年12月,在贵阳市某区承担基本公共卫生服务的39家社区卫生服务中心/站选取符合《国家基本公共卫生服务规范(第3版)》[9]中高血压诊断标准的高血压患者为研究对象。纳入标准:(1)基线年龄≥35岁;(2)基线被诊断为高血压并纳入国家基本公共卫生服务项目管理的人群[10];(3)血压、身高、体质量、腰围(WC)数据完整。排除标准:(1)急危重症患者;(2)认知障碍/精神疾病患者,不能配合调查的患者。本研究已通过贵州医科大学伦理委员会批准(伦理审批号:2023223)。
1.2 研究方法
1.2.1 一般资料收集:本研究所用数据来源于贵阳市某区各社区卫生服务中心信息系统中高血压患者个人基本信息表,主要获取性别、年龄及高血压病程等信息。
1.2.2 诊断标准:根据《国家基层高血压防治管理指南2020版》[10]中的诊断标准,即在未服用降压药物情况下,非同日3次测量,收缩压≥140 mmHg(1 mmHg=0.133 kPa)和/或舒张压≥90 mmHg,可诊断为高血压;既往有高血压史者,现正在服用降压药物,虽血压<140/90 mmHg,仍诊断为高血压。
1.2.3 随访:根据《国家基本公共卫生服务指南(第3版)》[9],由培训后社区医生根据高血压患者随访记录表进行随访,随访起止日期为2020年1月-2022年12月,主要收集每次就诊时患者的身高、体质量、血压、WC、随访方式、药物依从方式及控制满意度等信息。随访频率为每半年1次,共计随访5次。如同一随访时间出现一次以上的体检信息,以第一次数据为准。
1.2.4 质量控制:本区对于纳入管理的高血压患者,采用多种途径确保数据的质量,随访人员均为受过培训的专业人员,均经过系统的培训并考核合格,确保数据真实、客观、规范管理。按照相关诊疗指南,区疾控中心对高血压的随访、干预、治疗及药品的使用情况每季度进行督导和质控。数据分析时清洗合并、异常值界定及缺失值处理等工作分别重复2次并进行比对,确保数据整理的规范性和数据的准确性,并依据国内外的高质量文献对研究变量进行分类和赋值。
1.2.5 研究指标定义:(1)BMI:BMI=体质量(kg)/身高(m)2,参照中国成人超重和肥胖的BMI判定标准,偏瘦为BMI<18.5 kg/m2;正常为18.5 kg/m2≤BMI<24.0 kg/m2;超重为BMI≥24.0 kg/m2。(2)WC:以腰腹部脂肪蓄积为主要表现的肥胖类型,主要反映腹型肥胖的程度,通过测量WC判定。判定标准为男性WC≥90 cm,女性WC≥85 cm。(3)腰高比(WHtR):主要用来评价腹部肥胖和健康危险度,相比于传统的BMI,WHtR更能反映一个人腹部脂肪的情况,WHtR=WC(cm)/身高(cm),将WHtR≥0.05定义为中心性肥胖[11]。(4)随访方式:门诊就诊、电话追踪和家庭访视。(5)药物依从性:规律、不服药、间断。“规律”为按医嘱服药;“间断”为未按医嘱服药,服药频次或数量不足;“不服药”即为医生开了处方,但患者未使用此药。(6)控制满意度:通过社区工作人员根据血压测量结果判断患者的血压控制满意度,分为控制满意、控制不满意,血压控制满意指一般高血压患者血压降至140/90 mmHg以下;≥65岁老年高血压患者的血压降至150/90 mmHg以下。
1.3 统计学分析
使用SPSS 20.0对人口学变量进行统计描述及统计学分析,计数资料采用相对数进行描述,组间比较使用χ2检验或Fisher's确切概率法,多个样本的两两比较采用Bonferroni法调整检验水准。使用Mplus 8.3软件构建潜变量增长曲线模型(LGCM)与增长混合模型(GMM),并识别轨迹相似的潜在集群。LGCM模型包括截距因子和斜率因子,截距与斜率的相关性可以表示个体变化的截距和斜率的关系,正相关表明初始值正向增长斜率,反之表明负向增长斜率[12]。LGCM模型拟合度中的确认性拟合指数包括比较拟合指数(CFI)>0.95和塔克-刘易斯指数(TLI)>0.9,近似均方根误差(RMSEA)<0.05,并引入随时间变化的协变量BMI探究其对血压变化轨迹的影响。GMM模型拟合优劣的评价指标包括有赤池信息准则(AIC)、贝叶斯信息标准(BIC)、aBIC、熵值,前3个指标越小说明模型拟合情况越好,校正的BIC(aBIC)是最好的信息指标,熵值评价模型分类的精确性,取值在0~1,一般>0.6认为该模型的分类精确性较高,熵值>0.6时,说明分类的准确率>80%;似然比检验指标(LMR)和基于Bootstrap的似然比检验(BLRT)两个指标来比较潜在类别模型的拟合差异,如果这两个值的P值达到显著水平,则表明k个类别的模型显著的优于k-1个类别的模型。双侧检验水准α=0.05。
2 结果
2.1 研究对象基线特征
贵阳市某区2020年1月在社区管理的高血压患者有29 638例,由于本区属于贵阳市中心城区,部分高血压人员流动性大,本研究最终纳入3年内具有较完整血压、身高、体质量及WC数据的高血压患者共15 958例。以2020年首次体检数据作为基线资料,其中男6 598例(41.3%),女9 360例(58.7%),其他资料结果详见表1。

表1 35岁及以上社区管理高血压人群基线特征[例(%)]Table 1 Basic characteristics of community-based management of hypertensive people aged 35 and above
2.2 35岁及以上社区高血压管理人群收缩压和舒张压LGCM模型
通过2020-2022年随访数据建立血压的LGCM模型,表示35岁及以上社区高血压管理人群的总体变化趋势,由表2可见,模型拟合指数评价该模型拟合一般,尚能接受。血压的截距因子和斜率因子的方差估计均有统计学意义(P<0.001),说明在初始水平及增长速度上存在显著个体间差异。收缩压与舒张压初始水平与增长速度的相关系数分别为-0.862、-0.873(P<0.001),表明高血压患者收缩压和舒张压个体增长变化率与血压初始状态存在负向预测作用,即越高的血压水平的个体其下降速度较慢。
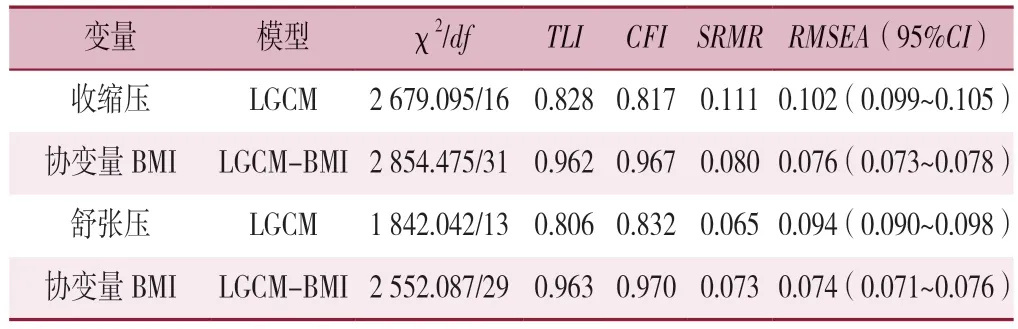
表2 血压潜变量增长模型拟合信息汇总Table 2 Summary of blood pressure latent variable growth model fit information
通过引入BMI变量建立与血压的LGCM模型,结果显示模型拟合良好。BMI的截距因子与斜率因子间的相关系数为-0.124、-0.120(P<0.001),BMI初始水平越高下降的速度较慢。BMI截距因子与收缩压血压的回归系数分别为-0.193、0.207(P<0.001),BMI初始水平对血压的初始水平有显著的正向预测作用,而对血压的变化速率有显著的负向预测作用。BMI斜率因子与血压的截距与斜率回归系数分别为0.042(P=0.001)、-0.008(P=0.708),说明BMI的变化速率对血压初始水平有显著的预测作用,而对血压的变化速率无影响(P>0.05)。同样,BMI初始水平及变化速率会影响舒张压的发展变化(P<0.05)。研究结果表明初始BMI水平越高,初始血压值也越高,相反血压变化越低,BMI变化越大,舒张压变化越明显。
2.3 35岁及以上社区高血压管理人群收缩压与舒张压血压水平的变化轨迹及分布特征分析
2.3.1 35岁及以上社区高血压管理人群收缩压及舒张压变化轨迹:由表3、表4可知,根据AIC、aBIC、熵值等选择最优的GMM模型,当四个类别模型时收缩压轨迹类别概率仅为0.6%,舒张压仅占0.5%,考虑模型实际性,最终确认高血压患者收缩压水平分为三种变化轨迹:血压低值上升组(n=332,2.1%)、血压高值下降组(n=905,5.7%)、血压中值稳定组(n=14 721,92.2%)。舒张压水平分为三种变化轨迹:血压高值下降组(n=975,6.1%)、血压低值上升组(n=3 052,19.1%)、血压中值稳定组(n=11 931,74.8%)。收缩压和舒张压各轨迹组平均血压增长情况:低值上升组收缩压从117.31 mmHg增长到135.04 mmHg,舒张压从72.03 mmHg增长到77.63 mmHg;中值稳定组收缩压维持在133.26~134.80mmHg,舒张压维持在78.32~82.07 mmHg;高值下降组收缩压从161.89 mmHg下降到132.54 mmHg,舒张压从98.10 mmHg下降到78.60 mmHg,见图1、图2。
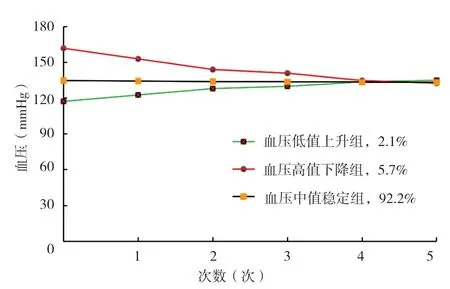
图1 35岁及以上社区高血压管理人群中收缩压变化轨迹Figure 1 Trajectories of systolic blood pressure change in communitybased hypertension management population aged 35 years and above

图2 35岁及以上社区高血压管理人群中舒张压变化轨迹Figure 2 Trajectories of diastolic blood pressure change in communitybased hypertension management population aged 35 years and above
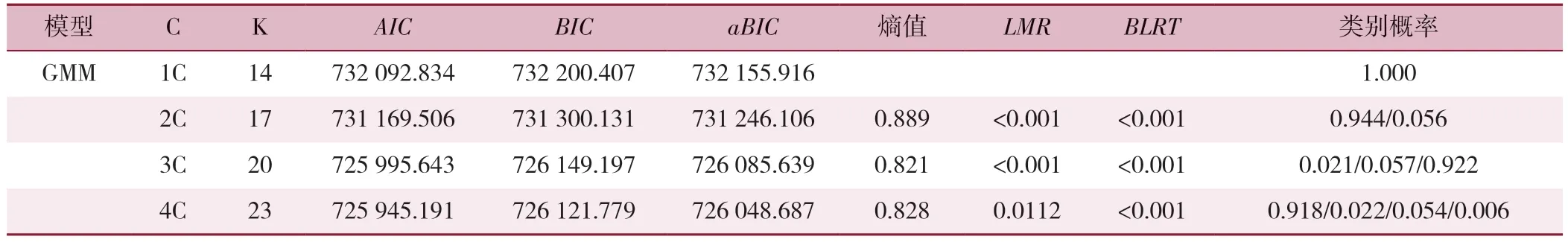
表3 社区高血压管理人群中收缩压变化水平各类别信息拟合情况Table 3 Fitting of systolic blood pressure change levels in community-based hypertension management population by categories

表4 社区高血压管理人群中舒张压变化水平各类别信息拟合情况Table 4 Fitting of information on diastolic blood pressure change levels in community-based hypertension management population
2.3.2 不同收缩压轨迹分组的分布特征分析:不同收缩压轨迹分组的年龄、性别占比比较,差异无统计学意义(P>0.05);不同收缩压轨迹分组的病程、药物依从方式、随访方式、控制满意度、WC、WHtR及BMI比较,差异有统计学意义(P<0.05)。组间两两比较结果显示,血压低值上升组病程<5年的占比高于血压中值稳定组(P<0.0 167);血压中值稳定组的药物依从方式为规律、随访方式为门诊的占比高于血压低值上升组(P<0.0 167);血压中值稳定组的控制满意度为满意的占比高于血压高值下降组(P<0.0 167),血压高值下降组中BMI≥24 kg/m2、中心性肥胖及腹型肥胖的占比高于血压低值上升组(P<0.0 167),见表5。
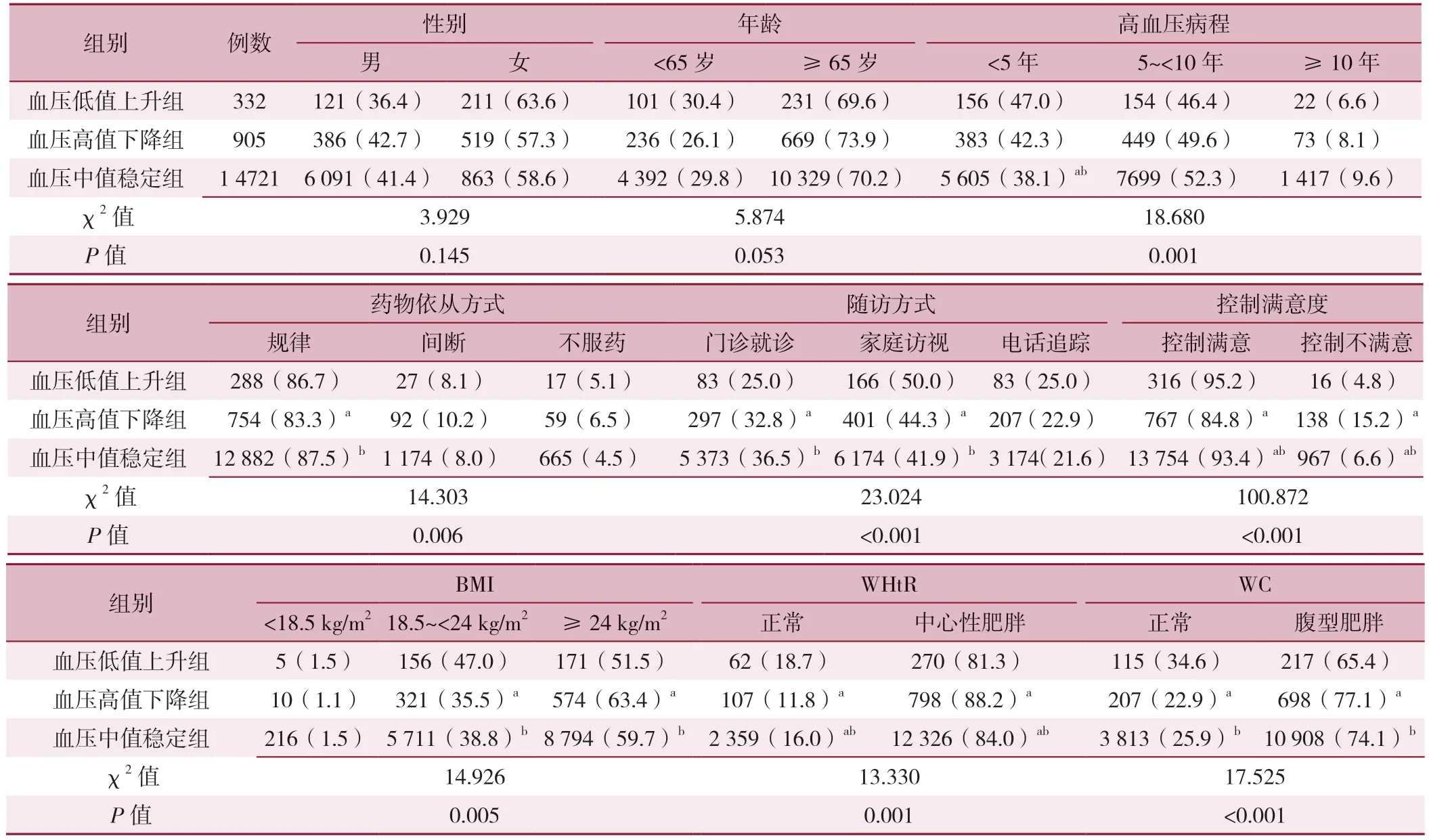
表5 不同收缩压轨迹分组的单因素分析[例(%)]Table 5 Univariate analysis of different systolic blood pressure trajectory groups
2.3.3 不同舒张压轨迹分组的分布特征分析:不同舒张压轨迹分组的性别、年龄、病程、药物依从方式、随访方式、控制满意度、BMI、WHtR及WC比较,差异有统计学意义(P<0.05);组间两两比较结果显示,血压高值下降组男性的占比高于血压中值稳定组、血压低值上升组(P<0.0 167),血压低值上升组的女性及年龄≥65岁的占比高于血压高值下降组、血压中值稳定组(P<0.0 167);血压高值下降组病程<5年、BMI≥24 kg/m2、中心性肥胖及腹型肥胖的占比高于血压低值上升组、血压中值稳定组(P<0.0 167);血压中值稳定组的药物依从方式为规律、随访方式为门诊占比高于血压低值上升组(P<0.0 167);血压中值稳定组的控制满意度为满意占比高于血压高值下降组(P<0.0 167),见表6。

表6 不同舒张压轨迹分组的单因素分析[例(%)]Table 6 Univariate analysis of different diastolic blood pressure trajectory groups
3 讨论
目前我国高血压防治措施主要依靠国家基本公共卫生服务内的管理服务项目,本研究结果显示收缩压与舒张压均存在三种相似的变化轨迹,表明大多数高血压患者通过社区管理后均处于稳定水平,研究同样表明通过该项目管理后,社区高血压人群血压控制情况得到明显改善[13],只有极少部分高血压患者存在血压波动大的轨迹变化。
本研究结果表明收缩压及舒张压均表现三种变化轨迹,大多数经过社区管理的高血压人群,血压处于良好水平并且稳定发展,对于收缩压,表现为血压高值下降组的人数比低值上升组的人数多,而舒张压则表现相反。同样有研究表明近年来我国以舒张压升高为主的高血压患者人数增长显著[14],这可能由于个人对血压的关注度不同,人们普遍关心自己的收缩压水平而常会忽视初始水平较低的舒张压水平,提示未来社区医务工作人员及患者本人对血压进行随访管理时要同等注意舒张压的升高。
大多数研究表明,血压在个体和社会层面的波动不同[15-17],本研究未发现不同性别及年龄高血压患者的收缩压轨迹分布特征不同。而女性更容易发生舒张压血压低值上升,男性更易出现血压高值下降。其他研究同样表明血压变化轨迹具有性别差异[18],女性高血压患者升高比男性更陡峭[19],使女性更容易发生与血压相关的心脏器官损伤[20],这可能与男、女性对疾病的意识不同,提示社区慢病管理人员针对性别差异需开展不同的健康教育以稳定血压在良好水平。同样,年龄也是影响舒张压血压波动的原因之一,年龄<65岁的中老年人群舒张压血压轨迹变化更倾向出现血压高值下降,表明年龄较小、初始血压较高的人群更容易在随访过程中控制血压水平。因此在慢性病管理中越早期筛查出疾病采取措施进行干预越能达到良好效果。
研究显示,部分社区管理的高血压人群更倾向于出现收缩压的缓慢上升,这可能由于病程短,人们疾病观念及健康行为较弱,导致血压上升,提示社区管理人员应加强对初诊为高血压人群的随访力度,改善其健康思想,增加诊疗配合度。药物依从性、随访方式、控制满意度表现出不同的收缩压及舒张压变化轨迹,药物依从性为规律和随访方式为门诊的高血压人群血压值保持稳定水平,研究同样证明[21-22]依从性较好及到社区卫生服务中心进行面对面测量的人群与下一次的血压变化具有相关性,本研究约有12.7%的高血压患者的药物依从性处于间断及不服药,提示社区医务工作人员应加强高血压患者的服药依从性,定时回访其服药情况,针对服药依从性差的人群应进行健康教育。其次,要减少电话或者上门的随访方式,增强门诊回访,有助于控制血压达到稳定水平。
BMI、WC与WHtR均影响收缩压和舒张压的轨迹分布特征,WC正常且血压初始水平较低的高血压患者更易放松警惕,从而使血压控制越来越差,同样有研究表明血压增加与WC有关[23],提示还应加强非肥胖人群的血压管理。而BMI表现超重、中心性肥胖及腹型肥胖人群易出现血压高值下降,这可能由于该类人群更易被社区工作人员所注意,从而采取有效且迅速的管理手段使前期的高压趋向于控制良好水平发展。提示社区医务工作人员针对非肥胖高血压人群随访管理时,可将WC、WHtR及BMI血压升高的独立危险因素加以监测,整体超重或肥胖的血压管理策略会降低血压升高风险。
综上,国家基本公共卫生服务项目对于高血压人群有规范的管理措施,大多数社区高血压患者的血压变化呈现稳定趋势,并随着社区关注度的加深,越发趋向于血压控制良好方向发展。本研究结果显示不同性别、年龄、高血压病程、药物依从性、随访方式、控制满意度及肥胖指标(BMI、WHtR、WC)的血压变化轨迹有所不同,提示社区医务人员在对高血压患者进行随访管理时,不同的人群应采取不同的措施,多关注其血压变化,最终达到针对性有效管理高血压人群的目的。
作者贡献:卢春远负责数据收集、录入、核查及分析、文章构思、撰写及修订;龙蓉、毛永佳、叶德鑫负责数据核查及辅助修改;汪俊华、张江萍负责文章审查、监督管理及总体质量把关,对文章整体负责。
本文无利益冲突。

