免疫治疗对RPL患者妊娠结局的影响及安全性研究
茹慧波 董九华 吴纯 王琇 王树松 杜丽荣
(河北省生殖健康医院,河北省生殖医学重点实验室,石家庄 050071)
反复妊娠丢失(recurrent pregnancy loss,RPL)是生殖科常见的妊娠并发症,严重危害育龄期夫妇身心健康,病因复杂,且常合并多因素异常。近半数RPL发生与免疫因素相关[1]。免疫异常包括自身免疫异常与同种免疫紊乱,在RPL中扮演重要角色。近年临床寻求静脉注射免疫球蛋白(intravenous immunoglobulin,IVIG)、采用生物制剂,如阿达木单抗等药物调节免疫失衡状态,取得了一定临床疗效[2]。现有文献中,各临床试验研究结果尚不统一,研究受样本量、用药时机、药物剂量等方面影响,导致结果存在异质性。由于治疗对象的群体特殊性,短期内开展高质量的随机双盲对照试验存在一定难度,回顾性队列分析可为药物疗效评价提供一定依据。
1 资料与方法
1.1 资料 收集2021年1月至2022年4月河北省生殖健康医院门诊收治的自身免疫异常和/或同种免疫免疫因素异常的RPL并接受保胎治疗患者的临床资料200例。纳入标准:①RPL:连续发生2次及2次以上妊娠28周前的胎儿丢失,包括连续发生的生化妊娠[1];②自身免疫异常:合并统性红斑狼疮、干燥综合征、系统性硬化病、未分化结缔组织病、抗磷脂综合征等风湿免疫病;③同种免疫异常,如固有免疫紊乱:包括NK细胞数量及活性升高、巨噬细胞功能异常、树突状细胞功能异常、补体系统异常等;获得性免疫紊乱:包括封闭抗体缺乏、T细胞(Th1、Th2、Th17、Treg)异常、B淋巴细胞异常等。排除标准:①年龄≥45岁;②夫妻任何一方染色体异常;③有恶性肿瘤史、梅毒、肝炎、结核史;④遗传性易栓症,如蛋白C缺乏、蛋白S缺乏等;⑤孕前或孕早期,外周血同型半胱氨酸≥8 μmol/L,25-羟维生素D≤30 ng/ml;⑥保胎治疗后异位妊娠;⑦保胎治疗后早期流产,且绒毛CNV遗传学分析异常。最终纳入192例患者,按既往妊娠丢失次数与药物暴露史分为2个队列进行回顾性研究,研究流程见图1。200例门诊病历中,生化妊娠14例,早期流产24例(4例绒毛染色体异常,分别为2例三体,2例X单体);异位妊娠2例;NT异常3例(胎儿淋巴水囊瘤胎儿全身水肿1例,未查胚胎染色体;2例NT值异常,其中无创PLUS异常1例行引产术,1例羊水穿刺结果正常,现孕晚期妊娠状态);24周晚期流产1例;分娩122例;孕中期妊娠状态5例;孕晚期妊娠状态29例。
图1 研究流程图Fig.1 Research flow chart
1.2 方法
1.2.1 暴露因素 本研究所有患者采用灵活给药,即根据风湿免疫科建议、医生经验、患者临床特征(β-hCG呈持续低水平和/或倍增不良、胚胎发育迟缓、反复阴道出血、反复下腹疼痛)进行保胎治疗。无暴露组:保胎治疗期间仅采用基础治疗,即常规黄体支持,合并高凝状态者采用阿司匹林和/或肝素抗凝。生物制剂暴露组:基础用药条件下,根据患者外周血Th1、Th17细胞指标或风湿免疫科建议等,排除结核、乙肝DNA阳性及感染患者,孕12周前皮下注射阿达木单抗40 mg/次,必要时14 d重复使用。免疫球蛋白暴露组:基础用药条件下,根据患者外周血NK细胞、B细胞、Treg指标或风湿免疫科建议等,静脉滴注IVIG,400 mg/(kg·次),观察用药后患者病情变化,必要时7~14 d重复使用,特殊情况可连用3~5 d。联合暴露组:基础用药条件下,根据患者相关指标或风湿免疫科建议,皮下注射阿达木单抗及静脉滴注IVIG,原则同前。
1.2.2 观察指标 观察患者年龄、妊娠丢失次数、体质指数(BMI)、超声情况、药物暴露情况等。
1.2.3 妊娠结局指标 生化妊娠:外周血β-HCG>5 U/L,阴道超声未探及孕囊;早期流产:孕12周前临床妊娠丢失(阴道超声探及孕囊,或流产组织病理检查提示为绒毛组织者);晚期流产:孕12~28周自然流产,胎儿体重不足1 kg;分娩:妊娠满28周及以后的胎儿及其附属物,从临产开始至全部从母体排出的过程;12周持续妊娠率:经保胎治疗已达孕12周以上者(包括妊娠状态、晚期流产、分娩)/总数;28周持续妊娠率:经保胎治疗已达孕28周以上者(包括妊娠状态、分娩)/总数。
1.2.4 安全性指标 观察用药期间所有与药物使用相关不良因素,以及新生儿出生缺陷情况。
1.3 统计学方法 采用SPSS28.0软件进行数据分析,计量资料以描述,计数资料用百分数描述。两独立样本比较采用t检验,多组间均数比较采用方差分析,计数资料及分级资料采用卡方检验或秩和检验。P<0.05为差异有统计学意义。
2 结果
2.1 保胎治疗后总体妊娠结局 经筛选纳入192例患者,统计免疫治疗保胎后妊娠结局情况:生化妊娠率(14/192,7.29%),早期流产率(20/192,10.42%),晚期流产率(1/192,0.52%),12周持续妊娠率(158/192,82.29%),28周持续妊娠率(152/192,79.17%)。
2.2 不同妊娠丢失次数患者保胎治疗后妊娠结局 根据既往妊娠丢失次数分为妊娠丢失2次组96例与妊娠丢失3次及以上组96例,两组患者年龄[(30.95±4.01)岁vs(31.72±4.04)岁]与BMI[(22.87±3.10) kg/m2vs(22.75±3.34) kg/m2]差异均无统计学意义(P>0.05),比较两组妊娠结局。妊娠丢失2次组早期流产率显著低于3次组(4.16%vs16.66%,P<0.05),12周持续妊娠率、28周持续妊娠率显著高于3次组(89.58%vs75.00%、86.45%vs71.87%,P<0.05)。两组不良反应发生率较低(0例vs1例),与正常妊娠相比,两组子代出生缺陷率均未见升高(2.08%vs0,表1)。
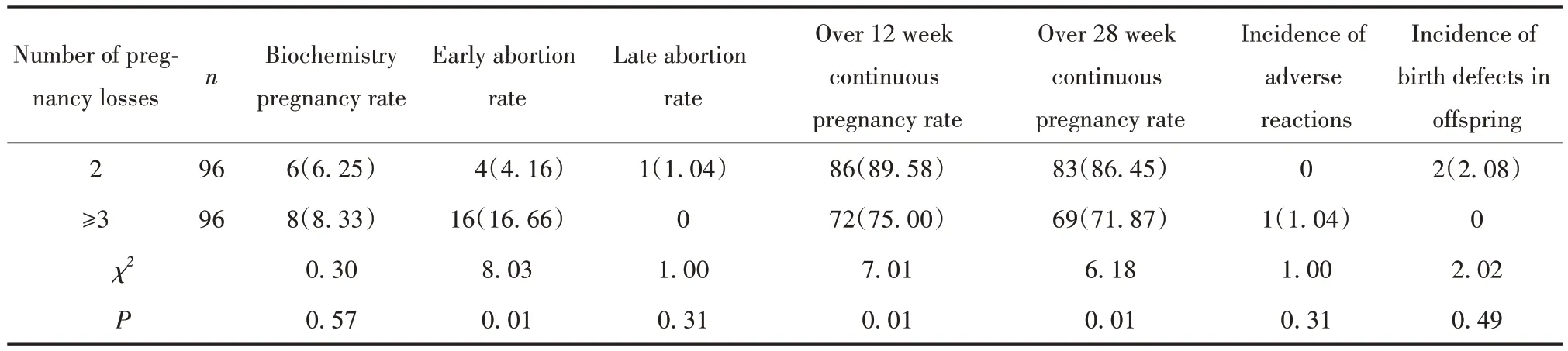
表1 不同妊娠丢失次数患者妊娠结局统计[例(%)]Tab.1 Pregnancy outcome statistics of patients with different times of pregnancy loss [n(%)]
2.3 药物暴露情况与妊娠结局、安全性 根据患者免疫治疗过程中药物暴露情况,将192例患者分为4组:未暴露组36例、单纯生物制剂暴露组39例、单纯IVIG暴露组27例、联合暴露组(生物制剂联合免疫球蛋白)90例,比较4组妊娠结局,4组间生化妊娠率、早期流产率、晚期流产率、12周持续妊娠率、28周持续妊娠率、不良反应发生率、子代出生缺陷发生率差异均无统计学意义(P>0.05,表2)。
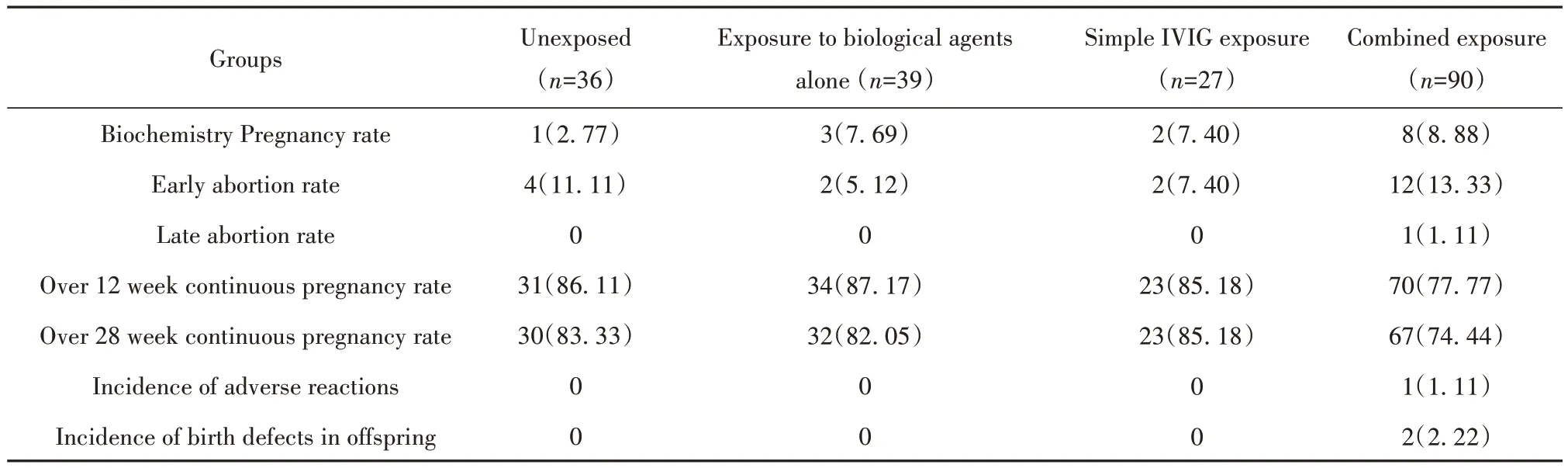
表2 药物暴露情况与妊娠结局、安全性[例(%)]Tab.2 Relationship between drug exposure and pregnancy outcome and safety [n(%)]
3 讨论
自然流产是早期妊娠常见并发症,占所有妊娠的15%~25%[3]。其中RPL发病率逐年升高,严重影响患者身心健康。RPL病因复杂,涉及遗传、免疫、内分泌等方面,其中免疫因素主要包括自身免疫性疾病与免疫细胞异常等。自身免疫病具有性别二态性,妊娠期激素水平变化更易引起病情活动,影响妊娠[4]。合并自身免疫病的RPL治疗(如APS),除标准治疗方案外,必要时可使用IVIG治疗。目前同种免疫异常主要依靠排除性诊断,但研究发现NK细胞、T细胞均可能参与同种免疫型RPL发生[5-7]。研究表明针对不明原因(同种免疫型)RPL治疗,免疫治疗,如IVIG、生物制剂对改善临床妊娠结局有一定作用,但尚需严谨的临床科研设计证实,鉴于患者群体特殊性,开展前瞻性研究困难重重。本研究旨在回顾性分析免疫异常RPL患者保胎治疗后的妊娠结局,并观察药物暴露与不良反应发生率及母婴安全性的关系。
RPL的复发风险随流产次数增加而上升,研究显示3次以上连续自然流产史患者再次妊娠后胚胎丢失率为40%~80%[8]。本研究发现,经个性化免疫治疗后,合并免疫异常的RPL患者生化妊娠率为7.29%,早期流产率为10.42%,妊娠丢失再发风险显著降低。根据患者既往妊娠丢失次数进行分组,发现流产2次组治疗后生化妊娠率为6.25%,早期流产率为4.16%,流产3次及以上组治疗后生化妊娠率为8.33%,早期流产率为16.66%,均低于文献报道,提示个性化免疫调节保胎治疗有助于改善合并免疫异常的RPL患者妊娠结局,后者生化妊娠率、早期流产率显著高于流产2次组,12周持续妊娠率、28周妊娠率低于2次组,提示保胎治疗介入时机越早,妊娠结局改善效果越好。
RPL的免疫学病因可能是自身免疫或同种免疫相关事件,或多种免疫因素混杂其中,IVIG是近年热门的免疫调节剂之一,目前已开展10余个RCT研究,但结果大相径庭。SUNG等[9]临床研究发现免疫调节及抗凝治疗显著改善了合并免疫因素的RPL和/或RIF患者IVF周期生殖结局。AHMADI等[10]对78例RPL伴NK细胞异常患者静滴400 mg/kg IVIG,每4周1次,持续至妊娠第30~32周,发现治疗后活产率(86.8%)显著高于对照组(45.0%),外周NK频率与功能状态可有效预测治疗反应。本研究患者特点为单一或混杂因素的免疫异常,结果显示单纯IVIG暴露组早期流产率为7.4%,12周及28周持续妊娠率达85.18%,与相关研究一致,尚未发生不良反应,未出现子代出生缺陷。为达到预期临床效果,节约患者经济成本,本研究未采用既往文献中每周1次的给药方式,采用灵活给药方案,同样达到预期效果。免疫异常RPL患者若妊娠后病情稳定,胚胎发育良好,可定期观察。文献报道中IVIG使用时机与剂量尚不统一,进一步阐明其用药指征,以期在保证治疗效果同时减轻患者经济负担。
建立对半同种异体移植胎儿的母体免疫耐受对维持妊娠十分重要,不同T细胞亚群对免疫应答起重要调节作用,促进形成母-胎免疫耐受[11]。由于功能失调的细胞因子失衡、激活胎盘内源性凝血反应形成血栓,进而导致RPL[12]。BEGUM等[13]研究发现RPL患者血清TNF-α水平升高,并与相关基因变异相关,为开展TNF-α抑制剂分子靶向治疗提供了思路。产科APS患者接受抗凝、阿达木单抗联合治疗后,TNF-α水平降低,获得良好妊娠结局[14]。美国FDA将TNF抑制剂评为B类药物,具有良好妊娠耐受性。极少数研究报道胎儿畸形率升高,可能与未排除与其他药物相互作用有关[15]。妊娠早期胎盘功能不完善,几乎无IgG进入胎儿,理论上孕12周前使用生物制剂对胎儿影响几乎为零。近年多项安全性研究与指南也认为妊娠早期使用生物制剂是安全的。本研究显示单纯生物制剂暴露组早期流产率为5.12%,12周持续妊娠率为87.17%,28周持续妊娠率达82.05%,尚未发生不良反应,未出现子代出生缺陷,联合暴露组中出现1例生物制剂不良反应,局部红肿瘙痒,对症治疗后缓解。随访发现2例胎儿出生缺陷,1例室间隔缺损,1例心脏横纹肌瘤。
建议合并自身免疫异常和/或免疫细胞异常(如NK细胞计数增加、NK细胞毒性增加、Th1/Th2升高、Th17/Treg升高)的RPL患者在孕早期酌情使用IVIG、生物制剂等免疫干预,有利于改善妊娠结局。临床医生应用免疫调节药物时应严格把握用药指征,做好用药宣教,加强用药监护,注意用药安全。除深入挖掘IVIG被动免疫相关机制、生物制剂的生殖作用靶点、用药时机外,还应对胎儿期暴露免疫治疗新生儿开展长期随访,观察对子代体格发育、生育健康、远期疾病,如肿瘤发生率的影响。

