异丙托溴铵联合特布他林及布地奈德治疗小儿哮喘的临床疗效及对肺功能的影响
谢文敏,章莎
哮喘是临床常见的慢性呼吸道疾病,该疾病多发于12岁以内的儿童,临床症状为呼吸困难、喘鸣等,若不及时治疗,还可引发严重呼吸衰竭,增加病死率[1]。目前,该疾病治疗主要采用支气管扩张药物联合激素药物治疗。特布他林是一种支气管扩张药物,主要用于治疗肺气肿、喘息性支气管炎、支气管哮喘等疾病;布地奈德是临床常用的一种糖皮质激素药物,可对细胞因子和致敏因子产生抑制作用。特布他林联合布地奈德是抗哮喘方案的常用用药组合,但是有研究指出,该治疗方案治疗小儿哮喘的效果并不理想,仍存在易复发的情况,故还需联合其他安全性较高、效果明显的药物增强远期疗效[2]。异丙托溴铵是一种抗胆碱药,具有松弛支气管平滑肌的作用,能促进黏膜纤毛运动,排出痰液,对缓解支气管痉挛、防治哮喘具有明显效果。有研究表明,异丙托溴铵联合布地奈德应用于哮喘治疗中,临床疗效较佳[3]。现观察异丙托溴铵联合特布他林及布地奈德治疗小儿哮喘的临床疗效及对肺功能的影响,报道如下。
1 资料与方法
1.1 一般资料 选取2020年6月—2022年6月高安市人民医院收治的哮喘患儿64例,采用随机数字表法分为常规组与联合组,各32例。2组一般资料比较,差异无统计学意义(P>0.05),见表1,具有可比性。本研究已获得医院伦理委员会审核批准。
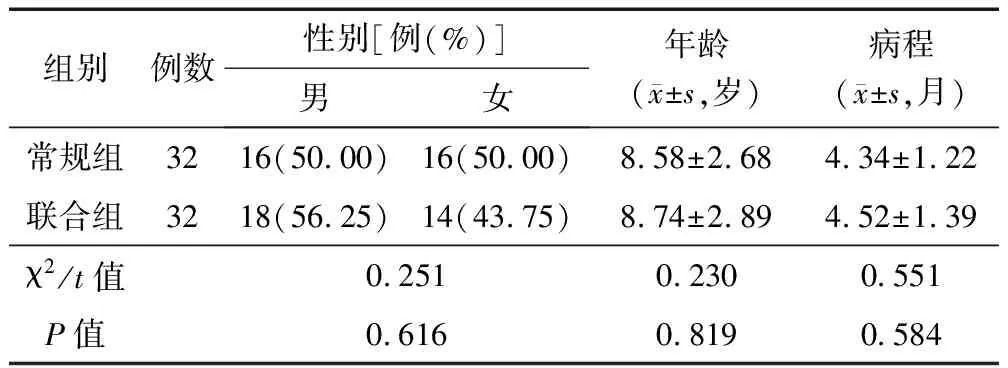
表1 常规组与联合组临床一般比较
1.2 病例选择标准 纳入标准:符合《儿童支气管哮喘诊断与防治指南(2016年版)》[4]中小儿哮喘的诊断标准;年龄<13岁;经支气管激发试验、支气管扩张试验检查确诊为哮喘;心、肝、肺、肾等脏器功能正常;患儿家属对本研究知情同意。排除标准:对异丙托溴铵、特布他林、布地奈德过敏;近1个月内服用抗生素、糖皮质激素等药物;精神疾病;智力障碍;合并血液感染疾病;中途退出研究。
1.3 治疗方法 2组均给予抗病毒、抗感染、解痉、祛痰、止咳等药物对症治疗,加强营养支持。
1.3.1 常规组:患儿给予硫酸特布他林雾化液(AstraZeneca AB生产)雾化吸入20 kg及以上儿童5.0 mg(2 ml),每天3次;20 kg以下儿童2.5 mg(1 ml),每天4次。布地奈德混悬液(正大天晴药业集团股份有限公司生产)2 ml溶于0.9%氯化钠注射液2.5 ml中经雾化器雾化吸入,<6岁儿童0.5 mg;≥6岁儿童1.0 mg,每次15 min,每天2次,连续治疗1周。
1.3.2 联合组:患儿在常规组治疗基础上加用异丙托溴铵气雾剂(华润双鹤药业股份有限公司生产)治疗,<6岁儿童0.5 mg;≥6岁儿童1.0 mg,每次15 min,每天2次,连续治疗1周。
1.4 观察指标与方法 (1)肺功能指标:采用肺通气功能测定仪测定2组治疗前、治疗1周后的呼气流量峰值、用力肺活量、第1秒用力呼气容积。(2)实验室指标:采集2组治疗前、治疗1周后的痰液标本,协助患儿吸入3%~4%高渗氯化钠溶液,采集痰液标本,采用低倍镜计算嗜酸粒细胞分数。采集2组治疗前、治疗1周后的晨时空腹状态下静脉血3 ml,以3 000 r/min转速进行离心,半径为10 cm,时间5 min,取上层清液,采用酶联免疫吸附试验(试剂盒购自上海酶联生物科技有限公司)检测白介素-6、C反应蛋白水平。(3)症状消失时间:比较2组咳嗽、肺哮鸣音、呼吸困难症状消失时间。(4)不良反应。
1.5 临床疗效判定标准 参照《儿童哮喘国际共识》[5]评价2组患儿临床疗效。治疗后,无哮喘、呼吸困难症状,听诊双肺哮鸣声和湿啰音消失,肺功能指标较治疗前提升>90%,评为显效;治疗后,每日哮喘次数1~3次,呼吸困难症状和肺喘鸣音、湿啰音缓解,肺功能指标较治疗前提升30%~90%,评为有效;临床症状及体征无明显改善,肺功能指标较治疗前提升<30%,评为无效。总有效率=显效率+有效率。

2 结 果
2.1 临床疗效比较 联合组治疗总有效率高于常规组(96.88% vs. 75.00%,χ2=4.655,P=0.031),见表2。

表2 常规组与联合组临床疗效比较 [例(%)]
2.2 肺功能指标比较 治疗前,2组呼气流量峰值、用力肺活量、第1秒用力呼气容积比较,差异无统计学意义(P>0.05);治疗1周后,2组呼气流量峰值、用力肺活量、第1秒用力呼气容积较治疗前升高,且联合组高于常规组(P<0.01),见表3。
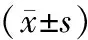
表3 常规组与联合组治疗前后肺功能指标比较
2.3 实验室指标比较 治疗前,2组痰液嗜酸粒细胞分数及血清白介素-6、C反应蛋白水平比较,差异无统计学意义(P>0.05);治疗1周后,2组痰液嗜酸粒细胞分数及血清白介素-6、C反应蛋白水平较治疗前降低,且联合组低于常规组(P<0.05或P<0.01),见表4。
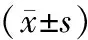
表4 常规组与联合组治疗前后实验室指标比较
2.4 症状消失时间比较 联合组咳嗽、肺哮鸣音、呼吸困难症状消失时间短于常规组(P<0.01),见表5。
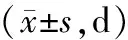
表5 常规组与联合组症状消失时间比较
2.5 不良反应比较 联合组与常规组不良反应总发生率比较,差异无统计学意义(6.25% vs. 9.38%,P=1.000),见表6。

表6 常规组与联合组不良反应比较 [例(%)]
3 讨 论
小儿哮喘是一种变态反应性疾病,该疾病发病可能与年龄、遗传、种族、气候、地理位置、饮食习惯等有关[6]。小儿哮喘多采用药物治疗,包括抗病毒药物、抗炎药物、解痉药物及支气管扩张药物等。特布他林是一种β2受体激动剂,能选择性松弛支气管平滑肌,扩张支气管,缓解喘息、呼吸困难等症状,该药物雾化吸入后5~15 min起效,0.5~1.0 h发挥最大药效,可持续4 h[7]。布地奈德是临床治疗哮喘常用的抗炎激素类药物,能收缩支气管黏膜扩张的毛细血管,增强平滑肌对β2受体激动剂的敏感性,进而改善内因性或外因性哮喘症状。该药物雾化吸入人体后,主要通过气道黏膜吸收,生物利用度为11%,不会产生明显的不良反应,安全性高,十分适用于儿童。异丙托溴铵是一种短效的M受体阻断剂,只作用于肺部或呼吸道,具有一定的安全性,可解除气管痉挛,缓解支气管哮喘。
本研究结果显示,联合组治疗总有效率高于常规组,表明异丙托溴铵联合特布他林及布地奈德治疗小儿哮喘优于特布他林联合布地奈德治疗。分析原因,特布他林可以抑制致痉挛物质的释放,减轻支气管痉挛症状,松弛支气管平滑肌。布地奈德可以舒张支气管,减小气道阻力。异丙托溴铵吸入人体后局限于肺部,能维持病灶处药物高浓度,拮抗支气管平滑肌M受体,并抑制胆碱能神经,抑制气道内分泌物产生,减少支气管痰液[8-9]。本研究结果显示,治疗1周后,联合组痰液嗜酸粒细胞分数及血清白介素-6、C反应蛋白水平低于常规组,与肖义峰等[10]研究结果一致。分析原因,特布他林可以激活气道β2受体,对痉挛介导因子产生抑制作用,舒张支气管,增加通气量。布地奈德能抑制内源性致痉挛物质的释放及内源性递质引起的水肿,增强黏膜纤毛清除功能,改善支气管狭窄或阻塞,有利于增加肺通气量。异丙托溴铵雾化吸入人体后,可以直接降低肺部细胞内鸟苷酸浓度,减轻肺部损伤,减少气道黏液分泌,增强肺部通气顺畅性[11]。
哮喘患儿肺部损伤或气道感染时,病原体释放毒素,刺激巨噬细胞释放炎性因子,加重病情。嗜酸粒细胞是白细胞组成部分,也是过敏反应和免疫反应过程中较为重要的细胞,其来源于造血干细胞,具有杀灭寄生虫、细菌等功能,含有酸性磷酸酶和过氧化物酶,其释放颗粒中的内容物可促进炎症进展,损伤组织,当皮质激素浓度降低时,其表达水平会逐渐增高。白介素-6是一种细胞多肽,在肿瘤、病毒感染或部分组织受损时,其表达水平会提升,其具有调节机体免疫的功能,在免疫细胞成熟、增殖或活化过程中发挥着主要作用。C反应蛋白是血液中的急性蛋白,具有激活吞噬细胞吞噬作用的功能,可以清除机体中凋亡、坏死的组织细胞或入侵机体的病原微生物,当机体组织出现损伤或感染时,其表达水平会急速上升,激活补体,使吞噬细胞吞噬体内病原微生物,缓解感染。上述指标与机体免疫反应、过敏反应或损伤程度有一定关联,通过检测哮喘患儿嗜酸粒细胞、白介素-6和C反应蛋白水平,可反映其气道感染或肺部损伤程度,还可评估临床治疗效果。本研究结果显示,治疗1周后,联合组痰液嗜酸粒细胞分数及血清白介素-6、C反应蛋白水平低于常规组。究其原因,特布他林无明显抗炎作用和调节免疫功能,而布地奈德雾化吸入人体后可以降低支气管黏膜毛细血管的通透性,阻止炎性细胞的趋化,减少炎性因子的释放,缓解气道炎性反应,但并不能有效抑制M3受体过度表达而引起的炎性反应。异丙托溴铵能高选择性结合M受体,抑制炎性细胞聚集和黏液分泌,促进痰液排出,预防痰液阻塞诱导的炎性因子聚集,有利于减轻炎性反应[12]。本研究结果显示,联合组咳嗽、肺哮鸣音、呼吸困难症状消失时间短于常规组,表明异丙托溴铵联合常规治疗方案可快速缓解哮喘患儿临床症状。这是由于异丙托溴铵可以舒张支气管平滑肌,促进呼吸道恢复自主呼吸功能,进而缓解呼吸困难症状,同时该药物还能抑制炎性分泌物产生,减少痰液分泌,有利于改善哮鸣音、咳嗽等症状。异丙托溴铵可直接作用于哮喘患儿气道平滑肌M受体,血药浓度高,起效较特布他林快,不受使用频率、时间等因素影响,从而缩短患儿症状消失时间。此外,与特布他林、布地奈德药物联合应用能同时阻断M受体和兴奋β受体,最大限度扩张支气管平滑肌,增强黏膜纤毛清除功能,以改善肺通气功能,快速缓解呼吸困难、咳嗽和肺哮鸣音等症状,且作用时间持久。本研究结果显示,2组不良反应总发生率间无明显差异。究其原因,异丙托溴铵血药浓度低,水溶性大,难以透过黏膜进入血液循环中,同时雾化吸入后仅局限于肺部,无法进行全身性吸收,故对患儿其他系统和器官组织造成的影响较轻微,不良反应较少。
综上所述,在小儿哮喘临床治疗中,异丙托溴铵联合特布他林及布地奈德能从不同作用机制改善患儿哮喘症状,促进肺功能的改善,快速缓解呼吸困难、肺哮鸣音等症状,还可减轻炎性反应,安全性较高,临床应用价值较高。
利益冲突:所有作者声明无利益冲突。

