肿瘤遗传咨询中的生育指导*
陈晓静,黄 辉,李 雷**
(1.中国医学科学院北京协和医院妇产科,国家妇产疾病临床医学研究中心,北京 100730;2.深圳市华大教育中心,深圳 518083)
肿瘤本质上是由于遗传物质发生改变而导致的一种疾病。绝大多数肿瘤为散发性病例,其发生发展伴随着体细胞变异的不断累积。仅有约5%~10%的肿瘤与特定基因的胚系致病或疑似致病变异有关,这些致病基因可能遵循孟德尔遗传规律、通过生殖细胞遗传给下一代。由胚系基因致病变异导致的肿瘤发病及症候群,被称为遗传性肿瘤综合征。随着高通量测序技术的发展,越来越多致病基因陆续被发现,使得更多遗传性肿瘤综合征得到更快、更精准的病因诊断成为可能。肿瘤高风险的个体可借助临床筛查及相应的管理策略,实现恶性肿瘤的早期筛查、诊断和干预,从而降低遗传性肿瘤发病风险。在遗传咨询师、肿瘤学家、临床医生、临床遗传学家等多学科合作的模式下,实现遗传性肿瘤患者的精准诊疗及复发监测、再发肿瘤的风险管理,提高患者生存率;实现遗传性肿瘤致病变异携带者的早诊早治,降低特定肿瘤的发病风险;帮助有生育需求的遗传性肿瘤家系阻断致病变异的遗传,进而降低遗传性肿瘤的发病率,这样就可以实现遗传性肿瘤的“闭环管理”。
合理的生殖干预措施,可阻断家系有害基因变异的继续传递,达到遗传性肿瘤一级预防的目的,并极有可能降低家系成员的精神压力及经济负担,促进遗传性肿瘤的防控体系的完善。因此,生育相关咨询是遗传性肿瘤家系中尤其是有生育需求个体最为关注的问题,也是肿瘤遗传咨询中的关键环节。
遗传性肿瘤综合征具有较强的遗传异质性和临床异质性。一般来说,生殖干预的选择需综合考虑疾病的外显率、严重程度、发病年龄、预后等。胚系变异的个体,即致病基因携带者,可能会面临生育力下降的挑战。此外,对于确诊肿瘤的患者,抗肿瘤治疗也会对生育力造成不同程度的影响。因此,多学科团队系统、全面和及早的介入,将使遗传性肿瘤家系的获益最大化。本文根据国内外研究和重要共识指南,对遗传性或家族性肿瘤患者及突变携带者的生育问题进行总结说明。由于肿瘤遗传咨询生育指导的多学科合作并不成熟,本文也对相关因素、流程和架构进行阐释和推荐。
1 生殖遗传咨询中需要考虑的因素和多学科团队
目前国内遗传咨询生育指导还缺少相应共识和指南,其咨询路线、方法学研究数据均不充分,对心理支持的关注相对匮乏[1],也未重视教育咨询后的行为改变、决策制订等需要持续跟进的问题[2-4]。在多种遗传性致病基因中,BRCA1/2致病突变携带者的生育愿望已有较多调研和数据,因此有相对可靠的参考和追溯的依据。根据现有研究,我们总结了咨询相关生育愿望时需考虑的因素:(1)国家法规与地方政策;(2)总体伦理原则和具体要求;(3)家庭、社区支持力量和舆论环境;(4)保险费用,卫生经济学;(5)突变基因的类型、等位基因分布、外显率;(6)携带者的癌症发病及治疗情况;(7)携带者对于揭示“致病基因”的担心和隐私保护;(8)携带者的健康状态、年龄、既往生育情况和对未来生育的期待;(9)携带者的生育力评估结果;(10)伴侣(非携带者)的健康状态、年龄、既往生育情况和对未来生育的期待;(11)伴侣间的亲密程度;(12)伴侣间对于“传递致病基因”相关的心理状态;(13)伴侣间对于致病基因相关癌症风险及降低癌症风险手术的理解;(14)伴侣间对于致病基因相关生育力影响的理解;(15)辅助生育的实施条件和伴侣间的接受程度;(16)可提供的遗传诊断方案(PGD、产前诊断)以及对胚胎、胎儿的影响;(17)其他生育力保护的方案、途径及结局:冷冻卵子,冷冻胚胎,代孕等[5]。这些因素涉及国家政策、医疗执业、家庭环境和伴侣关系等多个层面,存在错综复杂的关系和相互作用(图1)。总的来说,由于生育、遗传和诊疗高度的专业化、隐私化和制度化,需依据国家和地方法规政策及伦理规范基于现有技术水平和认知能力,充分保护携带者或患者及其伴侣、后代的身心健康。为了避免生殖咨询问题复杂内容和流程可能产生的分歧和冲突,基于现有证据的个体化诊疗是目前推荐的、最可靠的实践模式[6]。以复杂程度判断,肿瘤遗传的生育指导问题并不比其他临床疾病的诊疗简单。
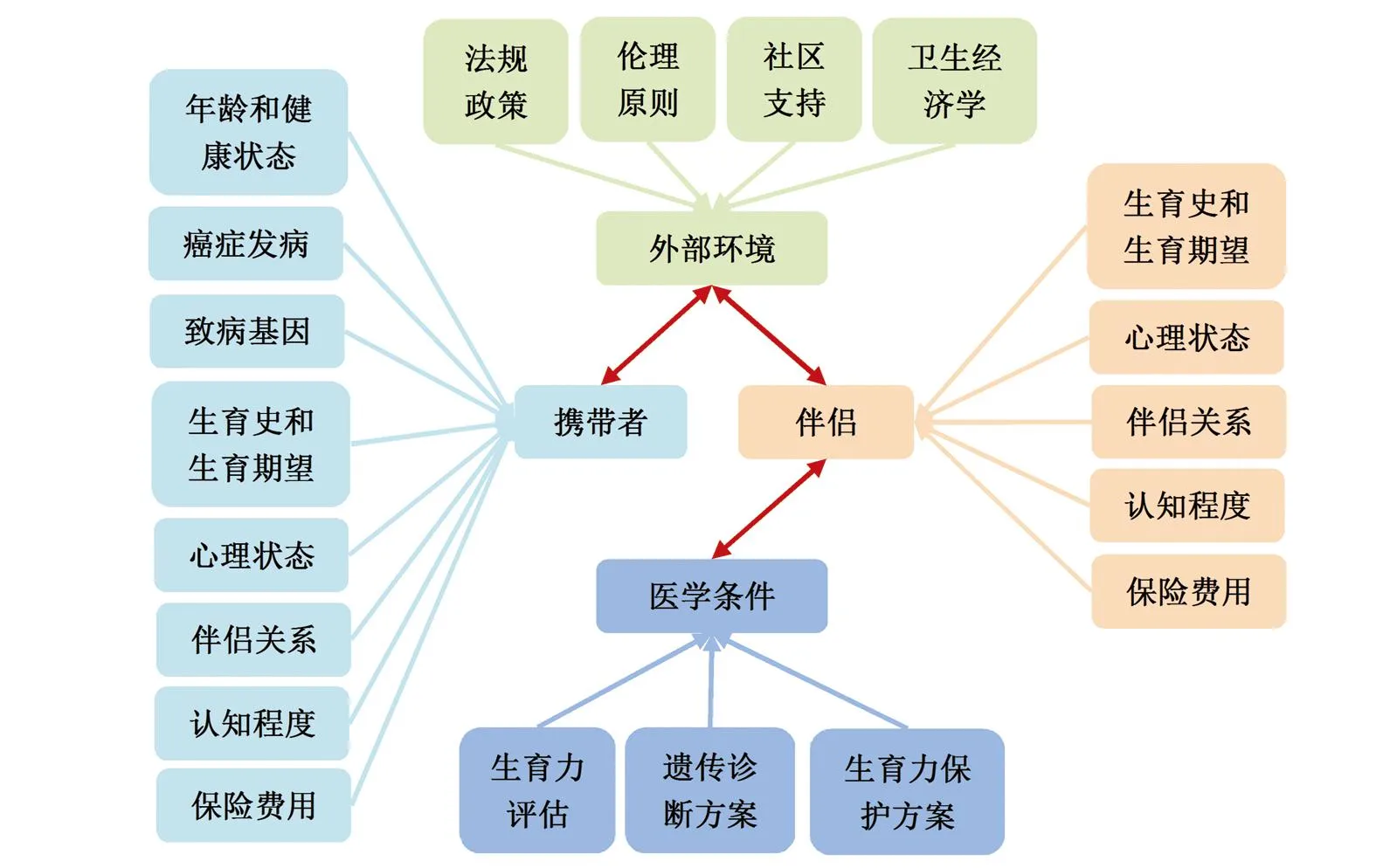
图1 遗传性肿瘤相关生育愿望咨询需考虑的因素
鉴于遗传性肿瘤生育问题涉及内容和考虑因素的复杂性,多学科团队模式理应成为遗传咨询相关生育指导的基础。本文作者推荐的多学科团队分工,见表1。在多学科团队中,肿瘤医师工作在肿瘤诊疗的临床一线、直接接触先证者、患者及亲属、了解熟知肿瘤遗传的基本理论和实践、肿瘤预防方案和措施等,应承担多学科团队的枢纽角色。除了专科医师外,法务工作者、家庭、社区和相应的专业机构可从较宏观的角度、从更加社会化的层面提供医院和临床之外巨大的影响力,这一点恰是国内遗传咨询中生育指导方面相对忽视的内容。
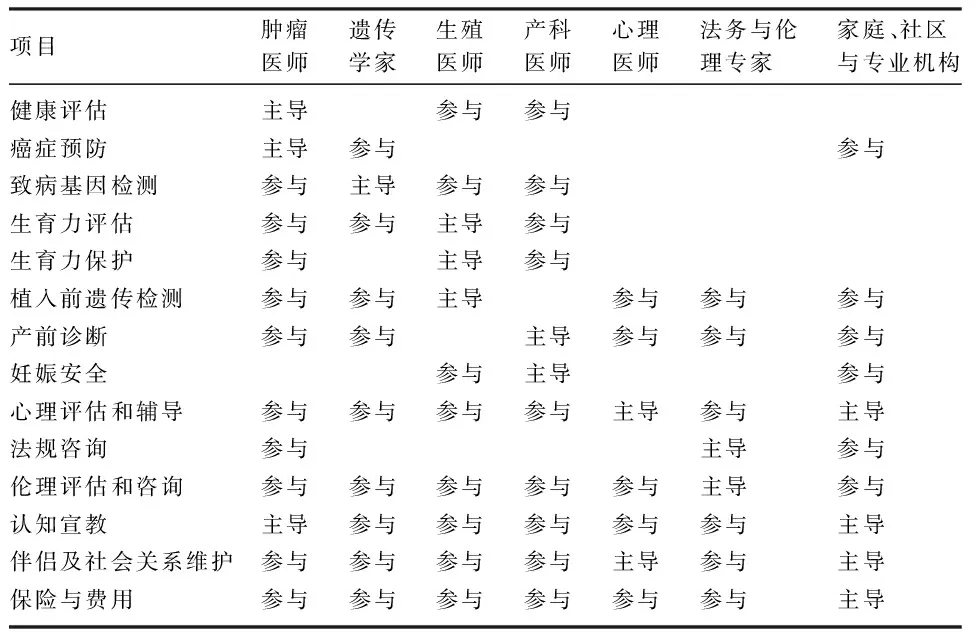
表1 肿瘤遗传咨询生育指导的多学科构成和分工
2 遗传咨询中的伦理原则
生殖指导的伦理原则应符合和遵循遗传咨询的总体医学伦理原则,包括自主原则、有利无害原则、公正原则和公益原则。但是这些原则只是构建了一个讨论问题大体框架,并未提供一个可落实于实处的解决方案。有时候,伦理学分歧还会涉及更加深层的文化、宗教和意识形态背景。肿瘤遗传咨询中可能会遇到一系列伦理问题,甚至某些伦理问题不太可能有正确答案。了解发生伦理困境的常见原因、如何解决伦理困境是遗传咨询尤其是相关生育指导的重要学习环节。此外,生殖指导咨询中所涉及的伴侣关系、下一代健康问题以及相关辅助生殖(如胚胎植入前遗传学检测)等本身也存在着巨大的伦理挑战,甚至彼此还有冲突矛盾。国内学者对这些问题亦有关注和观点,但总体上暂未达成相应共识,也并无相关指南发布。举例来说,有学者指出,生殖遗传咨询提供的准确、完备、无偏倚信息是患者选择治疗方案的基础,充分知情是患者做出选择的关键,自主原则是诊疗可行性的前提,尊重个体自主权是伦理平等的关键因素[7-8]。但另一方面,还有学者提出保护后代和尊重不知情权原则[9-10]。这种“不知情权”,本身与自主权和知情同意原则存在逻辑和执行上的矛盾,并不为主流伦理学研究接纳和倡导[11-12]。
3 遗传咨询中生育力评估和管理
3.1 遗传性肿瘤相关的生育力挑战 已有很多研究证实,BRCA1/2突变与早绝经和卵巢早衰有关[13-17]。发生BRCA基因突变的年轻女性,尤其是BRCA1突变的个体,与对照组相比,抗苗勒氏管激素(antimullerian hormone,AMH)水平更低,生育期更短[18]。在辅助生殖中,BRCA突变携带者收获的卵子数更少[19]。但在乳腺癌患者中,BRCA突变不影响卵子成熟的过程[20]。携带其他胚系基因突变的癌症患者和个体同样易发生卵巢早衰或无精症,辅助生殖结局更差[21]。胚系BRCA突变患者化疗相关的卵巢储备功能破坏也更为严重[22]。在具有BRCA突变的人群中,癌症与非癌症患者的卵巢储备功能类似[23]。
Fanconi贫血基因谱系外的其他胚系基因突变与生育力关系亦有少量研究。如年轻的Lynch综合征女性罹患结直肠癌后生育力下降,但对于发病年龄较大的女性和男性来说,生育力并没有变化[24]。由BLM突变引起的Bloom综合征亦导致女性生育力下降、男性不育[25]。由PRKAR1A突变引起的Carney综合征可能导致男性生育力下降[26]。其他与生育力下降相关的癌症综合征包括:RECQL4突变导致的Rothmund-Thomson综合征[27],WRN突变导致的Werner综合征[28]。
目前遗传性肿瘤相关妊娠期风险的研究不多,已知乳腺癌胚系BRCA突变患者妊娠是比较安全的[29]。
3.2 遗传性肿瘤患者的生育力评估和管理 癌症患者面临的生育力受损风险主要来自肿瘤治疗引起的性腺毒效应以及生育力破坏。肿瘤治疗显著增加的风险包括不育、妊娠丢失、妊娠期严重合并症以及新生儿发育异常等严重问题。目前已有很多指南和共识指导上述问题的处理和干预,如使用卵巢抑制药物保护卵巢储备功能,冷冻配子或性腺组织,冷冻囊胚,辅助生育,配子赠送等。使用药物治疗的方式以保护卵巢储备功能在乳腺癌中的证据最多,也最充分[30-32]。目前研究认为,生育和辅助生育技术的运用总体上并不增加癌症患者疾病进展或复发风险[33-34],但对于与雌激素密切相关的乳腺癌和卵巢交界瘤患者来说,卵巢刺激方案及后续妊娠是否与癌症复发风险相关,仍待更确切的研究证据[31,35-37]。在癌症治疗前,可考虑生育力保护的一些措施,如冷冻配子和冷冻卵巢技术,上述措施可能与癌症治疗产生冲突,并产生不良后果,因此需根据癌肿及整体方案进行个体化评估和管理。此外,遗传性肿瘤患者面临其他生育力方面的挑战,如因携带突变基因所导致的生育力破坏,以及把突变基因遗传给下一代的风险。
3.3 携带遗传性肿瘤变异基因的健康人群的生育力评估和管理 目前女性生育力评估和管理方案包括生育力保护、卵巢储备功能、不育和流产的系统性评估等。卵巢储备功能的评估方案包括血清促卵泡生成素(FSH)、AMH、抑制素B,超声下窦卵泡计数,克罗米芬刺激试验。相关指南和共识,见表2[38-59]。乳腺癌患者治疗期间暂时抑制卵巢功能可保护生育能力,但在其他癌种中(尤其是卵巢癌),暂不明确抑制卵巢功能的可行性。

表2 目前有关生育力评估的指南和共识[38-57]
目前男性生育力评估和管理方案主要包括生育力保护、精液评估和不育评估。相关指南和共识参见表2[38-57]。目前不主张激素治疗以保护男性性腺功能。
3.4 生育风险和管理 遗传性肿瘤患者及突变基因携带者也将面临致病突变基因“传递”给下一代的风险。与肿瘤遗传咨询生育指导的相关指南及适用人群,见表3[58-68]。以《遗传性妇科肿瘤高风险人群管理专家共识》为例,共识强调:在临床实践中需考虑患者的个体需求、所属地的医疗资源以及医疗机构的性质决定[62]。总体来说,现阶段有关遗传性肿瘤生育指导尚缺乏系统详尽的总结和路线,这一短板需要更多研究和多学科团队的努力来填补。胚胎植入前遗传学检测(preimplantation genetic testing,PGT),或胚胎植入前遗传学诊断(preimplantation genetic diagnosis,PGD)、胚胎植入前遗传学筛查(preimplantation genetic screening,PGS)和产前诊断(prenatal diagnosis,PND)是目前遗传性肿瘤生育风险管理的主要措施,两者技术路线差异较大,在不同性别、年龄和生育经历的亚组人群中也存在较大差异[5],且均面临着较大的伦理挑战(表4)[69-80]。因此,在选择和实施时需要充分考虑图1中的各种因素,充分讨论提供有关管理方案的利弊,帮助遗传性肿瘤患者、携带胚系基因突变人群做出最符合其自身利益的选择。

表4 胚胎植入前遗传学诊断和产前诊断用于遗传性肿瘤相关生育风险管理[69-80]
总之,肿瘤遗传咨询的生育指导目前还没有系统的共识或指南可遵循。本文尝试提供了遗传咨询需考虑的因素和多学科合作框架。尽管生育力评估和管理已有多种方案和临床路径可遵循,但生育风险管理依然面对巨大挑战。我们推荐肿瘤医师在生育相关的遗传咨询中占据主导角色,强调遵循伦理原则,个体化处理现实问题,推动和促进人类生殖的福祉。

