肺部超声用于诊断妊娠期社区获得性肺炎的价值研究
张 淋,陈 欢,杨 航,赵 卉,刘 芳(通信作者)
(湘潭市妇幼保健院功能科 湖南 湘潭 411104)
妊娠期社区获得性肺炎(community acquired pneumonia,CAP)是指孕妇在社会环境中遭受致病微生物感染所引起的肺部炎症,约占全部妊娠女性肺炎的60%,易感因素为体质虚弱、营养不良、过度劳累、呼吸系统慢性病和上呼吸道感染[1]。研究显示,妊娠期CAP孕妇早产及新生儿低体重的可能性更大,母体患病与死亡的风险更高,因此早期诊断及科学治疗CAP对改善母婴结局具有重要意义。妊娠期CAP与一般成年人CAP相似,临床表现缺乏特异性,影像学为主要诊断方法,尤以胸部计算机断层扫描(computer tomography, CT)最为常用。但胸部CT检查成本高,而且存在辐射暴露,孕妇作为特殊人群不建议使用[2]。肺部超声操作简单,可于床旁实时检查,而且安全无辐射,近年来在妊娠期CAP临床诊断中得到应用。本研究以湘潭市妇幼保健院2021年10月—2022年12月收治的CAP孕妇为研究对象,探究肺部超声诊断的临床价值,现报道如下。
1 资料与方法
1.1 一般资料
选取2021年10月—2022年12月湘潭市妇幼保健院收治的84例临床诊断为CAP的孕妇为试验组。纳入标准:①妊娠≥6周的成年女性病例;②孕妇新近出现咳嗽、咳痰、脓性痰、胸痛、发热等症状或原有呼吸道疾病症状加重,有肺实变体征和(或)湿性啰音,临床综合检查确诊CAP,符合中华医学会《成人社区获得性肺炎基层诊疗指南》(2018版)相关标准[3];③认知正常,依从性良好,检查配合;④对本研究知情同意。排除标准:①重症肺炎孕妇;②合并气胸、心肌病或心功能不全;③皮肤破损,影响超声探头扫查;④临床资料不全。遵循一般资料相近原则,选取同期的84例健康体检孕妇为对照组,孕妇一般状况良好,明确排除肺部感染现病史。试验组中,年龄21~37岁,平均年龄(27.94±3.22)岁;孕周7~40周,平均(21.31±4.85)周。对照组中,年龄22~35岁,平均年龄(28.35±3.19)岁;孕周6~39周,平均(20.88±4.76)周。本研究获医学伦理委员会审批通过,两组基线资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2 方法
两组孕妇均采用飞利浦EPIQ5超声诊断仪进行肺部超声检查,探头频率为(3~5)MHz。检查时,指导孕妇取坐位、侧卧位、仰卧位,以腋后线、腋前线为界,使每侧肺脏分为后、侧、前三大区域,再以两乳头连线为界,共分为12个小区域。扫查时探头需与肋骨垂直(纵向扫查法)和平行(横向扫查法),逐一扫查每一个区域。两组检查均由同一名超声医生操作,由科室2名资深医师共同诊断,以相同结论为诊断结果,意见不一致时,通过讨论得出一致结果。
1.3 观察指标与诊断标准
(1)比较并观察两组孕妇的肺部超声征象表现,统计异常超声征象占比。肺脏超声正常征象包括胸膜线清晰、规则、光滑以及实时超声下有“肺滑”存在;胸膜线下方有等间距平行分布且清晰的A线;有少数(不超过3条)B线或无B线;无肺实变,无肺泡间质综合征;无胸腔积液。当肺部超声出现以下任何1项征象时考虑阳性。①胸膜线异常(胸膜不规则、增厚、粗糙)、A线消失;②多条B线,≥3条的B线;③肺泡间质综合征,当任一扫描区域内有连续2个以上肋间隙存在融合B线;④肺实变,不同程度的肺实变伴支气管充气征或支气管充液征;⑤肺搏动,当肺实变范围较大、程度较重而接近心脏边缘时,在实时超声下可见实变肺组织随心脏的搏动而搏动。(2)评价各诊断方案与金标准的诊断一致性。基于临床诊断金标准(试验组CAP病例为阳性,对照组健康孕妇为阴性)评价不同肺部异常超声征象相结合诊断CAP的敏感度、特异度与准确性。肺部异常超声征象诊断方案包括肺实变+肺泡间质综合征、肺实变+多条B线、多条B线+肺泡间质综合征、多条B线+肺泡间质综合征+肺实变。敏感度=真阳性例数/(真阳性+假阴性)例数×100%,特异度=真阴性例数/(真阴性+假阳性)例数×100%,准确率=(真阳性+真阴性)例数/(真阳性+真阴性+假阴性+假阳性)例数×100%。
1.4 统计学方法
采用SPSS 22.0统计软件进行数据分析,符合正态分布的计量资料以均数±标准差()表示,采用t检验;计数资料以频数(n)、百分率(%)表示,采用χ2检验;一致性检验采用Kappa一致性分析,其中Kappa值≥0.75为一致性良好,0.4~<0.75为一致性一般,<0.4为一致性差。P<0.05表示差异有统计学意义。
2 结果
2.1 两组肺部超声检查声像异常率比较
试验组的多条B线、肺泡间质综合征、肺实变三项异常超声征象检出率均高于对照组,差异有统计学意义(P<0.05);试验组的肺搏动检出率与对照组比较,差异无统计学意义(P>0.05),见表1。典型案例见图1。
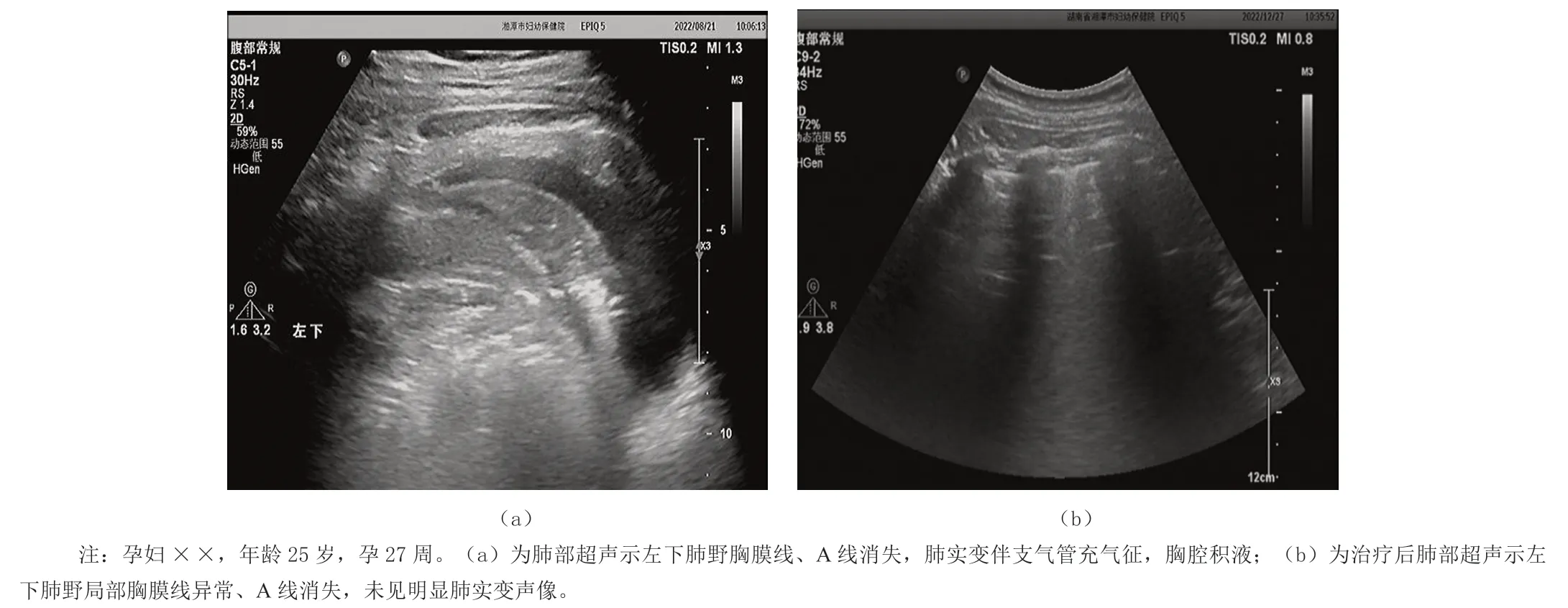
图1 肺部超声诊断妊娠期CAP示意图
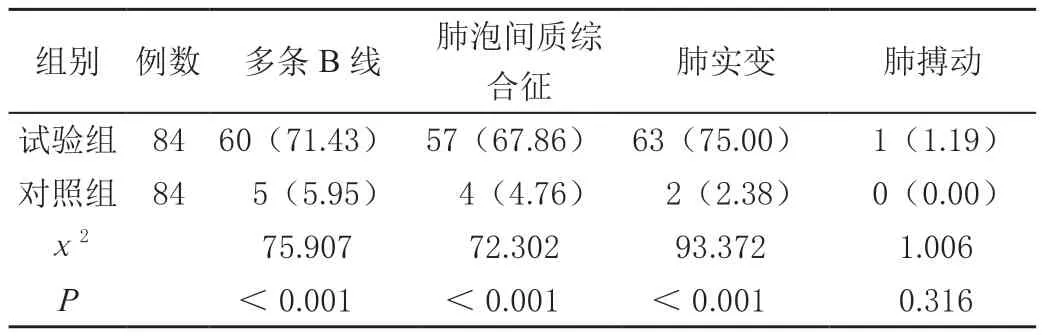
表1 两组肺部超声检查声像异常率比较[n(%)]
2.2 肺部超声不同诊断方案与金标准诊断结果比较
肺实变+肺泡间质综合征准确诊断CAP阳性78例,阴性82例;肺实变+多条B线准确诊断CAP阳性64例,阴性83例;多条B线+肺泡间质综合征准确诊断CAP阳性65例,阴性83例;多条B线+肺泡间质综合征+肺实变准确诊断CAP阳性81例,阴性83例,见表2。据此计算各方案诊断CAP的效能,以多条B线+肺泡间质综合征+肺实变的敏感度与准确率最高,见表3。将四种方案与金标准的诊断结果进行一致性对比,结果显示,Kappa值分别为0.905、0.75、0.762、0.952,可见多条B线+肺泡间质综合征+肺实变方案与金标准的一致性最高。
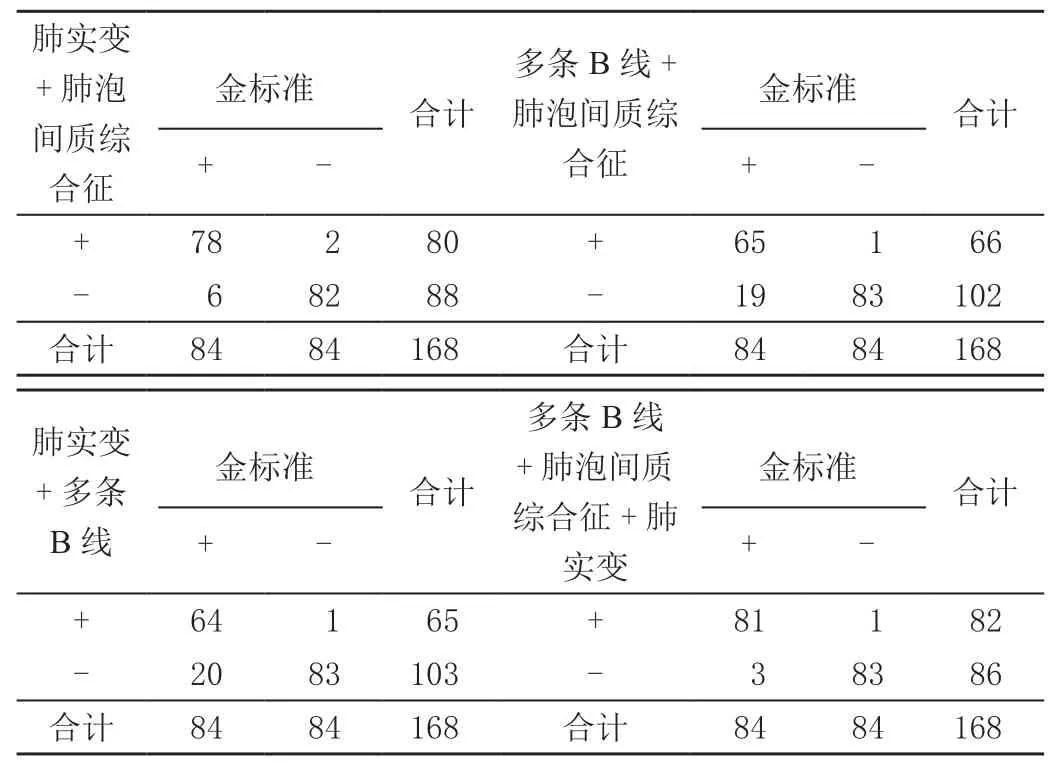
表2 肺部超声不同诊断方案与金标准诊断结果比较 单位:例
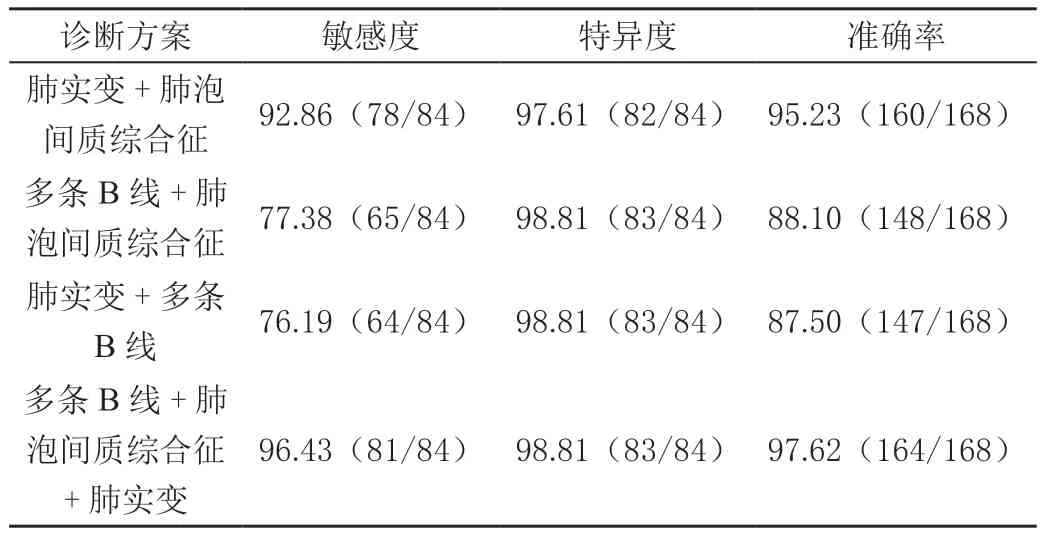
表3 肺部超声不同方案诊断CAP的效能[%(n/m)]
3 讨论
肺脏感染致病微生物后可形成病灶或引起炎症渗出,进而出现实质和水的征象,两者同空气的征象有着较大区别,而超声对于实质器官和含水器官的敏感度高,能够鉴别炎症和水肿,因此肺部超声可用于诊断CAP[4]。此外,超声无辐射损伤,不会对母体和胎儿安全造成威胁,可重复性强,能及时复检用以观察病情变化;而且操作简单,检查价格也相对低廉,适合基层医院开展[5]。
妊娠期CAP与一般CAP的超声征象表现并无特殊差异,只是前者由于特殊性,鲜有CT检查作为对照,而且目前关于肺部超声诊断CAP尚无统一标准[6]。本研究中,试验组多条B线、肺泡间质综合征、肺实变三项异常超声征象的检出率均高于对照组,差异有统计学意义(P<0.05),与相关文献报道结论相符[7],可成为超声诊断妊娠期CAP的影像学征象。肺实变是肺部炎症的直接表现,为妊娠期CAP最主要的超声征象学特点。本研究中,试验组的肺实变率达75.00%,占比最高。但部分CAP肺实变的范围小、程度低,或位于纵隔旁,也可能导致CAP肺实变超声征象不明显,从而漏检[8]。多条B线与肺泡间质综合征在试验组肺部超声征象异常中占比最多,均在60%以上,前者提示肺脏病变,后者表示肺泡间质有不同程度渗出,两者均非CAP特异性改变,因此单一诊断特异度较低。本研究中,多条B线+肺泡间质综合征+肺实变诊断CAP的效能与金标准一致性最高,表明联合诊断可以提高敏感度[9]。另外,肺搏动也是CAP的重要超声征象,被认为与肺实变程度和(或)肺不张形成有关[10]。本研究中,试验组仅1例肺搏动,检出率与对照组比较,差异无统计学意义(P>0.05),考虑原因在于肺搏动常见于重症肺炎,而本研究随机抽样,未针对重症患者进行研究,故检出率较低。因此,一般CAP的肺部超声检查中肺搏动的异常率就较低,本研究中仅为1.19%,但是一旦出现肺搏动,基本可判定为CAP,而且患者病情可能相对严重,需引起临床重视。需要注意的是,肺部超声诊断妊娠期CAP也存在局限性,即只能用于检查肺部胸膜下病变,对深部肺部病变的敏感度较低。肺脏的表面积大,超声检查对于定位的准确性要求度高,而且易受肺内气体干扰,因此诊断结果一定程度地依赖于操作医生的经验和技术水平[11]。此外,肺部超声无法完全替代CT,对于病情复杂或有其他特殊情况的妊娠期CAP,仍需要视情况使用CT。对于一般CAP患者而言,也可直接行CT检查,以更好地为临床治疗疾病提供参考[12]。
综上所述,肺部超声可以为临床诊断妊娠期CAP提供有价值的影像学依据,以肺实变联合肺泡间质综合征诊断CAP的效能较高,具有临床推广价值。

