诊断模型及MDT对孤立性肺结节的评估价值
刘姝,阎雪,柴文戍
(锦州医科大学附属第一医院呼吸与危重症医学科,辽宁 锦州 121000)
肺结节是指在影像学表现为直径≤3 cm的局灶性、类圆形、密度增高的实性或亚实性肺部阴影,可为孤立性或多发性,不伴肺不张、肺门淋巴结肿大和胸腔积液。孤立性肺结节(solitary pulmonary nodules,SPNs)多无明显症状,多发性肺结节常表现为单一肺结节伴有一个或多个小结节,一般认为>10个的弥漫性肺结节多为恶性肿瘤转移或良性病变(感染或非感染因素导致的炎症性疾病)所致[1-4]。近年来,随着体检的普及率和人们的健康意识的提高,越来越多的肺结节病例在体检中行胸CT检查,多数为HRCT中被发现,然而这些肺结节包含多种病因,如炎症、出血、腺瘤样增生、原位癌、微浸润性腺癌等,由于部分肺结节的病理类型为恶性肿瘤或有潜在恶性病变风险,据中国国家癌症中心发表的中国恶性肿瘤流行情况分析报告,我国肺癌发病率居恶性肿瘤首位,肺癌已成为中国发病率、死亡率最高的恶性肿瘤。其患病的5年生存率仅为19.7%[5-6]。为了提高肺结节诊断的准确率,近些年具备一定医疗条件的医院先后开展了MDT门诊,即多学科门诊,集合呼吸科、胸外科、医学影像科、肿瘤科、介入科等专家宝贵临床经验,辅以PET-CT、超声支气管镜、电磁导航支气管镜等仪器设备,对肺结节性质进行科学的综合研判,制定具有针对性的诊疗方案,避免盲目长期随诊及手术观察,以减轻患者的身体及心理负担。但对于偏远地区的基层医院,受到地域及经济发展等多因素限制,短期内并不能达到上述软硬件水平条件,亟需简便、可操作性强的诊断方法满足该地区民众对肺结节的筛查需求,以提高民众的整体健康水平。笔者查阅文献发现,肺癌诊断模型可用于预测肺结节良恶性概率,目前纳入病例、文献报道较多的模型有梅奥模型及北大模型[7-9],且经多位学者证实预测准确率比较理想,因我国的肺结核发病率较高,北大模型引入了肺结节中钙化灶这一因素,使模型更具有代表性[10-11],本研究以诊断模型北大模型作为辅助诊断手段,探讨比较模型及MDI会诊对肺结节良恶性鉴别的价值。
1 资料与方法
1.1 一般资料
本研究采用回顾性方法以2019年9月至2022年9月就诊于锦州医科大学附属第一医院行胸部高分辨CT(HRCT)检查提示孤立性肺结节(SPN)的患者作为研究对象。收集这些患者的年龄、肿瘤家族史一般资料,根据影像报告中描述内容,详细记录每个病例肺结节的结节直径大小(厘米为单位)、边缘情况(是否清楚)、有无毛刺、钙化等临床病例数据资料,并做好记录,绘制表格后将上述数据录入。纳入标准:(1)经MDT门诊评估高度倾向恶性病变,建议患者接受手术、组织穿刺活检等侵入性检查,后有病理证实为良性或恶性肺部病变;(2)经MDT门诊会诊考虑判定倾向良性病变建议定期随访,但患者自愿要求行手术、组织穿刺活检,有病理证实病变性质;(3)经MDT门诊会诊考虑判定倾向良性病变建议治疗后定期随访,经治疗后复查病灶逐渐消散的患者。排除标准:(1)就诊前已经明确诊断为肺恶性肿瘤的复诊患者;(2)拒绝接受建议动态随诊或侵入性检查明确诊断的依从性差的患者;(3)合并严重心脑血管疾病、重症感染、肝肾等各脏器功能不全的一般状态较差不能耐受侵入性检查或动态随诊的患者;(4)因精神智能障碍或肺功能差等所致检查时不能配合影像医师指令做屏气动作的患者;(5)缺少涉及本研究临床涉及的统计资料的患者。最终共收集240例符合上述条件的病例资料。
1.2 方法
1.2.1 HRCT检查:本实验检查仪器为计算机X线断层摄像机(CT)(生产厂家为德国西门子公司、扫描参数为电压120 kV,电流300 mA),螺旋扫描(64层及以上)及成像(16层以上CT,含16层);HRCT扫描层厚为0.5~1.5 mm,以层间距为5 mm对图像进行重建。检查时嘱患者平卧位配合影像科医师做深吸气屏气及深呼吸屏气动作进行扫描,范围为胸廓入口肺尖至膈肌肺底横膈肌处。由两名及以上放射影像科高年资医师双盲独立阅片,记录HRCT的影像学特征,包含直径大小,有无毛刺征、钙化,以及边界是否清晰,若出现结论差异时则申请影像审核医师评价,获得最终结果。
1.2.2 病理检查:(1)通过纤维支气管检查取组织活检;(2)彩超或CT引导下定位穿刺活检;(3)手术切除病变肺叶送检病理。需特殊说明的是,由于痰脱落细胞受到患者个人留取标本的方法差异、保存方法不当易造成假阴性结果等影响,真阳性率较其余3种选取方式低,故不将其纳入病理检查方式中。
1.2.3 模型公式计算:将上述收集的一般病例资料中的数据代入北大模型中,通过公式计算x=-4.496+(0.07×年龄)+ (0.676×直径)+(0.736×毛刺有无)+(1.267×肿瘤家族史有无)-(1.615×钙化有无)-(1.408×是否边界清晰),其中年龄以周岁为单位,直径以厘米为单位,是否存在毛刺征、肿瘤家族史、钙化、边界清楚,是则赋值1,反之赋值0,最后再通过P=ex/(1+ ex)公式得出SPN的恶性概率,记录所有病例的P值。
1.3 统计学方法
采用MedCalc 20.0软件对数据进行统计学分析,对MDT组及模型组中的一般临床资料(年龄、性别、肿瘤家族史)及CT征象(边界、钙化、毛刺)进行单因素及多因素分析,计数资料采用χ2检验,计量资料采用t检验,绘制表格,求出P值、OR值及95%CI;当OR>1时,为疾病的危险因素,OR<1时则为疾病的保护性因素。应用Microsoft Excel绘制参数表格,将收集资料数据录入表格,并把预测模型公式作为函数公式,经软件自动计算求值的方法逐一所有病例的P值。再将两组数据集合分别以灵敏度为纵坐标,以1-特异度为横坐标,分别绘制ROC曲线,并分别计算二者的特异度、灵敏度以、AUC、P值以及预测阳性结果能力最强时的cut-off值,以P<0.05为差异有统计学意义。
2 结 果
2.1 临床特征
在纳入的240例病例中,男性107例,女性133例,根据病理结果,恶性肺结节病例共125例,其中包含腺癌109例(包括原位腺癌及微浸润腺癌共38例)、鳞癌13例、小细胞癌3例;良性病例共115例,其中包含结核27例、错构瘤21例、尘肺11例、肺纤维瘤10例、机化性肺炎7例、感染性肺炎14例、肺腺瘤4例、肺囊肿3例、肺脓肿4例、肺淤血2例、肺平滑肌瘤1例、肺真菌感染2例、炎性假瘤5例、硬化性肺细胞瘤3例、矽肺1例。
2.2 单因素分析
将良恶性病例的患者年龄、肿瘤家族史、直径、毛刺征、边缘清楚、钙化进行分析比较,除性别外两组差异无统计学意义(P>0.05),其余特征资料在良恶性组间的差异均有统计学意义(P<0.05),见表1。通过多因素回归分析,得出结论家族史、年龄、直径大小及毛刺的OR值均大于1,是恶性肺结节的危险性因素,钙化和边界清楚的OR值均小于1,是恶性肺结节的保护性因素,见表2。
表1 两组数据的单因素分析
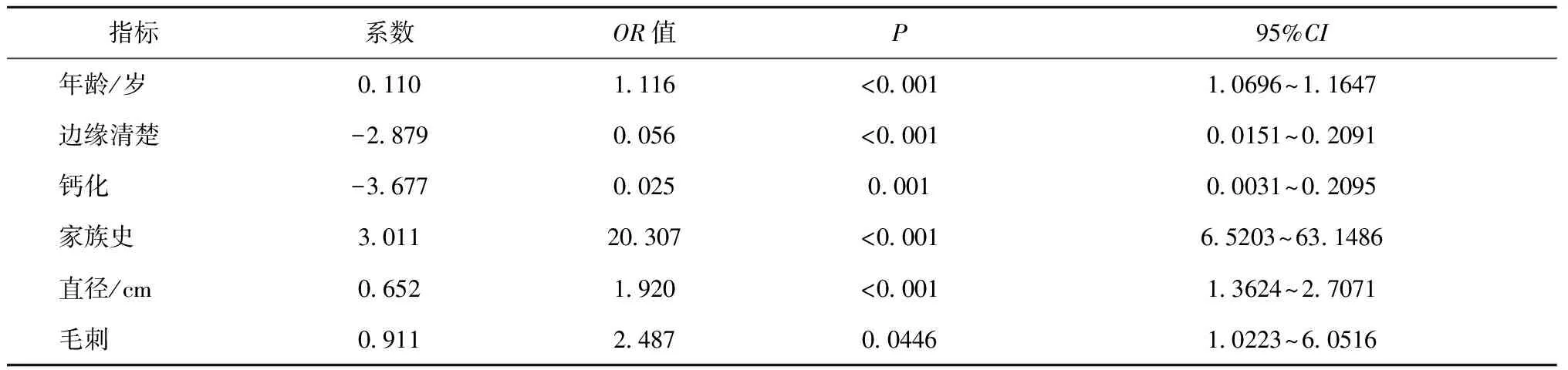
表2 两组的多因素回归分析
2.3 MDT组与模型组的统计学分析
据上述统计方法两组AUC、灵敏度、特异度及标准误(standard error,SE),北大模型组的灵敏度为72.0%,特异度为87.0%,AUC为0.84,MDT组灵敏度为94.4%,特异度为86.1%,AUC为0.90,见表3、图1。两组的AUC差异有统计学意义(P<0.05),两组的灵敏度差异有统计学意义(P<0.001),但两组的特异度差异无统计学意义(P>0.05 )。由于两组的AUC均大于0.8说明有较好的预测诊断价值,且MDT组要优于模型组,另外,MDT组的灵敏度好于北大模型组,说明MDT组对恶性结节的判断能力要优于北大模型组,但二组特异度无显著差异,即对良性肺结节的判断能力相似。
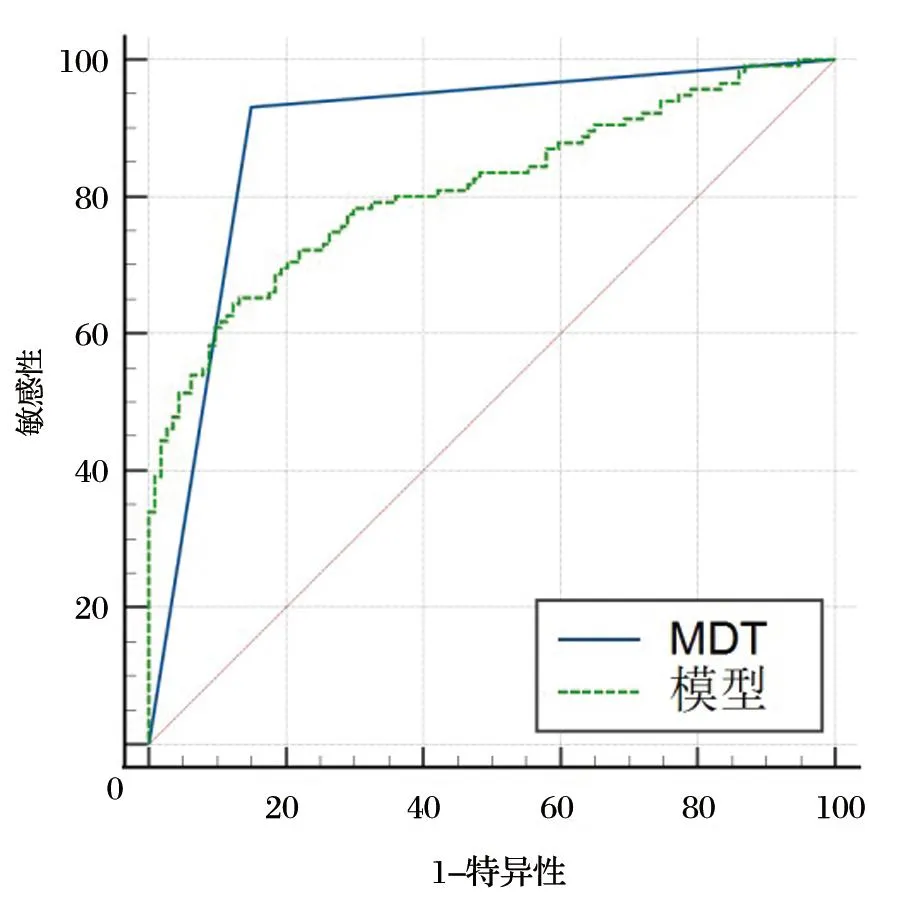
图1 两种方法的ROC曲线

表3 两种方法的灵敏度、特异度和AUC
3 讨 论
近年来,肺结节的研究热度在医学学术界持续居高不下,呈持续上升的趋势,据国内主流期刊网站搜索引擎的不完全统计,2020年较2019年与肺结节相关的中文相关文献量环比增长20%,外文相关文献量环比增长12%。另外,随着人们健康意识的提升,因胸部CT(尤其是HRCT)检查率显著提高,人群中肺结节的检出率随之增加,肺结节的在非医疗人群中的关注热度也在持续攀升,大多数人最关心的是肺结节的性质是否为恶性、是否需要手术切除、需要间隔多久随诊复查、每年随诊频次等。因为部分肺结节影像学表现多样且复杂,且其形态学有动态演变的趋势,它们中的一部分有恶性病变或有潜在恶变可能。有文献报道[12],恶性肺结节的倍增时间为35~136 d之间,平均倍增时间为118 d。由于肿瘤倍增时间的跨度较大,给高危肺结节的追踪随访带来难度,过高频率的随访及采取手术、活检等治疗带给患者经济、身体及心理上的负担不言而喻,而消极看待肺结节又会造成漏诊延误患者的最佳救治时机。因此肺结节研究的热度增高的背后包含多方面因素。有相关资料表明,患者恶性肺结节如果能早期定性诊断,其生存率则能提高35%[13]。值得注意的是,诸如美国国家综合癌症网络(national comprehensive cancer network,NCCN)、Fleischner学会、美国胸科医师协会(American college of chest physicians,ACCP)和亚洲共识等国内外多篇指南、肺结节诊治的中国专家共识等文献资料都对肺结节大小进行了危险分层,通常建议以直径8 mm作为是否干预的截点。文中提到,肺结节大小为5~6、6~7 mm的恶性概率一般低于1%,7~8 mm恶性概率则提高至1.8%,故临床上需要高度重视对于8~10 mm 肺结节的早期精准诊断[14]。肺癌TNM分期第八版中提到,对于形态不佳恶性倾向的8~10 mm结节,病理回报分期多为IA1期,其五年生存期达92%,但对于IA2期的患者,其肺癌五年生存率下降至 83%[15]。对于10~30 mm肺结节恶性概率显著增高至11.1%~31.6%,需尽快进一步诊治[16]。
在日常临床工作中,如能够精准预测、甚至早期明确诊断孤立性肺结节的性质对于肺癌的诊治具有十分重要的意义。近年来,肺癌预测模型作为一个简便快捷的诊断工具被大家熟知。目前国内外关注度高、纳入病例较多,准确率较高的模型有梅奥模型及北大模型。本研究应用北大模型,通过回顾性病例研究发现,诊断模型的灵敏度为64.3%,特异度为87.7%,虽然他的灵敏度不及MDT组灵敏度的93%,但其特异度与MDT组的差异无统计学意义(P>0.05),由于它具有较高的特异度,即假阳性率较低,是比较理想的用于诊断恶性肺结节,从而减少早期恶性肺结节的漏诊率。更重要的是,它作为诊断工具的优势在于,即使不具备丰富的影像学阅片经验,通过影像报告提示的信息结合患者的一般信息,代入诊断模型公式计算出P值,根据其数值的大小,本研究得出的cutoff值为0.7119,越大于该值,其为恶性肺结节概率也越大,即可对患者的肺结节性质做出准确度较高的初步评估;另外值得注意的是,由于北大模型公式评估肺结节恶性概率时,不需要肿瘤标志物化验结果的赋值代入项,更适用于一些患者自身经济条件相对较差不能负担较高额医疗检查费用、依从性较差不能配合长期随访、以及缺乏先进医疗设备仪器的基层医院的情况,即仅通过CT检查、搜集患者一般信息,将参数代入公式,即可获得准确率、可信度较高的肺结节性质判别结果,进而用于指导患者进行有针对性的科学诊治计划。在中国肺癌筛查的专家共识中[17]提到了理想的肺癌筛查技术的基本条件:简便、易行、价廉、损伤少、灵敏度高、特异性高、预测性高、精准性高、易掌握、易个体化、易指导预防、患者易参与。符合上述条件越多的筛查方法,越利于普及和推广。通过上述讨论可以发现,诊断模型可以满足上述大部分条件,是在一定条件下具有较高临床应用价值的诊断工具。另外,在诊断临床工作中,鉴于诊断模型比较理想的特异度,也可考虑将其用于联合MDT门诊评估肺结节性质,通过专家意见结合诊断模型预测的恶性概率,使之进一步提高肺恶性结节的早期诊断效率,在一定程度上缩短患者的随访周期及就诊的时间及经济成本,减少可能不必要的有创侵入性检查及手术操作给患者带来的经济和身体心理负担,提高患者的有效生存期,以挽救更多患者的生命,成为一个适用于多种医疗软硬件层次医院的诊断工具。
综上所述,预测模型可作为一个简便且准确度较高的诊断工具用于肺结节良恶性判断的筛查,既可作为目前医疗资源相对不发达地区暂不能开展MDT门诊的基层医院的肺癌筛查工具,又可作为MDT门诊的辅助工具,随着未来的肺结节研究的深入,会有精准度更高、方便快捷的医学工具应用于肺结节的诊断工作中,从而使更多的人获益于早期识别发现恶性肺结节,能够尽早治疗,改善预后延长有效生存期,未来的研究之路任重而道远。

