食管癌术前PNI、PALB对术后并发症的预测
王炎,王东方,靳红领
(南阳南石医院胸外科,河南 南阳 473000)
全球每年因食管癌死亡患者很多,我国为食管癌发病率较高的国家之一,因其预后较差,且局部与远端复发率较高,临床常采用手术、化疗、放疗等方式治疗[1-2]。食管癌患者长期受到进食影响,从而导致营养不良发生风险系数较高,相关研究指出,营养不良可显著提高患者手术风险,导致患者术后并发症发生率提高,延长住院时间,甚至造成死亡[3]。临床目前评价患者营养体质量指数、近期体质量下降幅度及贫血程度等,但其受多种因素影响,对患者预后评估效果不理想。营养预后指数(PNI)是通过血清白蛋白(PALB)及外周血淋巴计数水平计算得出,血清白蛋白可反映人体免疫状态,淋巴细胞为免疫系统的主要成分,反映免疫状态,在肿瘤患者中对抑制肿瘤细胞增长及清除肿瘤细胞均存在显著作用[4]。相关研究指出人体内蛋白质不足导致免疫功能不全,同时免疫功能障碍也多存在蛋白质营养匮乏,因此可用PNI来评估机体营养情况。患者预后及并发症发生情况与术前营养指数关系密切,既往研究多用于胃肠道肿瘤患者手术风险评估及营养风险筛查,但其用于是食管癌患者术后并发症研究较少[5-6]。本研究通过探究食管癌手术患者术前PNI、PALB对术后并发症的预测价值研究,旨在为食管癌患者术后并发症预测提供科学依据。
1 对象与方法
1.1 研究对象
回顾性分析2018年1月至2022年3月于南阳南石医院急性食管癌手术的62例食管癌患者,其中男35例,女27例;年龄45~72岁,平均年龄(65.35±9.43)岁;病理类型为鳞癌35例、腺癌17例、其他10例;肿瘤部位上段(颈段及胸上段)11例、中段(胸中段)32例、下段(胸下段)19例;术后TNM分期Ⅰ期8例、Ⅱ期21例、Ⅲ期33例、术前接受新辅助化疗28例、术前未接受新辅助化疗34例;手术时间(175.08±20.56)min;存在淋巴转移15例、不存在淋巴转移47例、病理形态分型髓质型21例、蕈伞型18例、缩窄型23例。纳入标准:(1)均经病理学检查、小细胞学检查及影像学检查确诊为食管癌患者;(2)所有患者均行腔镜食管癌根治术;(3)美国麻醉师协会(ASA)分级为Ⅰ~Ⅱ级;(4)所有手术均由同一医师完成。排除标准:(1)急诊进行手术患;(2)病理分期为Ⅳ期患者;(3)严重脏器功能障碍患者;(4)伴有除食管癌外恶性肿瘤疾病;(5)临床病理资料不完整患者;(6)术前进行营养支持或白蛋白补充患者。本研究经院伦理委员会审核通过且所有患者均签署知情同意书。
1.2 方法
1.2.1 患者随访情况
对所有患者进行电话、网络、门诊等随访方式进行随访,患者释放、拒绝访问、退出、其他原因导致死亡剔除研究。参照相关文献[7],肺部并发症表现为咳嗽、咳痰等,临床表现为发热,体温为38 ℃及以上;经检查肺实变征;白细胞计数(WBC)为4×109以下或10×109以上;满足上述任意一项及胸部X线显示片状、斑片浸润性阴影或间质性病变。吻合口瘘:多于术后1 w内出现,多存在发热、中毒、脉速高或腹膜炎等,引流管内流出较为浑浊液体,口服亚甲蓝稀释液后抽取引流管液体进行诊断。切口感染:患者术后3~4 d切口疼痛加剧,伴有发热、脉速及WBC升高,切口处有明显的红肿、脓液、压痛,甚至存在波动感典型体征,切口处分泌物细菌培养结果阳性可诊断。心血管并发症:并发心律失常、心力衰竭、心包积液、缺血性心脏病以及肺栓塞、静脉血栓等血栓性疾病。术后出血:主要包含腹腔内出血、吻合口内出血两种,腹腔引流管可见新鲜血液流出或呕吐处新鲜血液,伴有黑血大便,200 mL以上,存在乏力、头晕、心慌等症状,血压显著降低且血色素进行性下降。胸腔积液:患者术后出现胸闷、呼吸苦难、咳嗽等,胸片显示下缘出先液平面,肋膈角消失。吻合口狭窄:患者术后由流食改为半流食时出现,主要临床表现为上腹部腹胀或呕吐,进行减压操作可缓解临床症状,但再次进食时又出现相同症状。腹腔积液:术后拔除患者腹部引流管后患者存在腹胀现象,且腹水量为200 mL以上,腹部彩超或CT明确诊断。患者出现上述任意情况将患者纳入并发症组(21例),其余患者纳入对照组(41例),并发症发生率为33.87%。
1.2.2 手术及指标
两组患者均接受腹腔镜根治术,具体操作如下:术中麻醉均为常规静吸复合麻醉,单腔气管插管,胸部操作时采用人工气胸单肺通气。术后采用自控性静脉镇痛泵(PCIA),PCIA泵的参数均为负荷量1.5 mL,持续量2.0 mL/h,锁定时间为15 min。予以患者PICA泵药物为舒芬太尼50 μg联合酮咯酸氨丁三醇120 mg,两组药物均与生理盐水混合至100 mL,同时加入托烷司琼4 mg(预防镇痛后的恶心与呕吐),将溶液加入各自镇痛泵中,于术后24 h进行自控镇痛。术前记录患者性别、年龄、病理类型、肿瘤部位、术后TNM分期、是否接受新辅助化疗、手术时间、是否存在淋巴转移、病理形态分型等基线资料。术前对患者进行血常规及生化检查,采集血清白蛋白(ALB)及淋巴细胞计数(TLC),取患者术前静脉血5 mL,以3500 r/min转速离心5 min,采用全自动生化仪检测患者ALB,计算参照PNI=10×ALB(g/dL)+ 0.005×TLC/mm3。
1.3 统计学方法
采用SPSS 23.0软件对数据进行统计学分析。计量资料用均数±标准差描述,组间比较采用t检验,计数资料用例(%)描述,组间比较采用卡方检验,多因素分析采用Logistic回归分析,术前PNI、PALB对食管癌手术患者瓣膜置换术后预后的预测价值采用ROC曲线分析,采用Z检验,检验水准α=0.05。
2 结 果
2.1 两组患者一般资料比较
两组淋巴是否转移患者比较差异具有统计学意义(P<0.05),但两组性别、年龄、手术时间、病理类型、肿瘤部位、TNM分期、新辅助化疗、病理形态分型等一般资料比较差异无统计学意义(P>0.05),见表1。
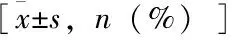
表1 两组患者一般资料比较
2.2 患者PNI、PALB水平比较
并发症组患者PNI指数及PALB均显著低于对照组患者(P<0.05),见表2。
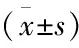
表2 两组患者PNI、PALB水平比较
2.3 多因素Logistic回归分析
将上述单因素分析有差异的数据纳入回顾分析,以是否出现并发症为因变量,淋巴转移、PNI指数、PALB为自变量进行Logistic回归分析,结果显示PNI指数、PALB均为患者食管癌患者术后并发症的影响因素(P<0.05),见表3、表4。

表3 变量赋值情况
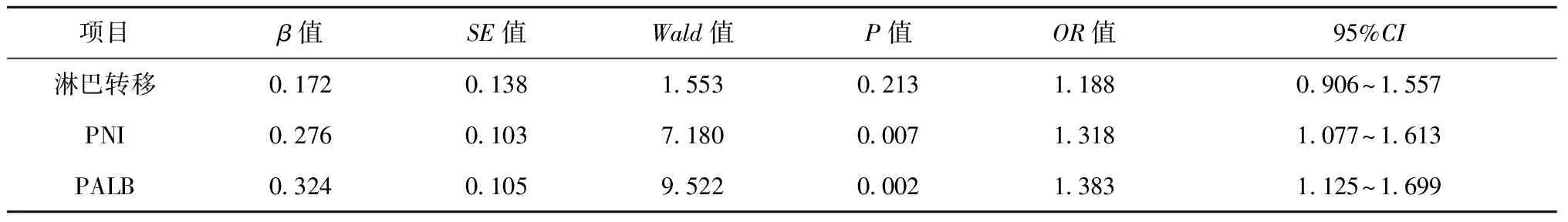
表4 多因素Logistic回归分析

表5 PNI、PALB水平对患者预后预测价值分析
2.4 PNI、PALB水平对患者预后预测价值分析
以预后是否发生并发症(是=0,否=1)为状态变量,PNI、PALB水平为检验变量绘制ROC曲线,结果显示单一PNI、PALB指数预测患者预后PNI指数AUC值最高,以42.6为临界值,其预测患者预后的敏感度、特异度分别为71.43%、95.12%,PALB预测患者预后PNI指数AUC值为0.674,以32.7为临界值,其预测患者预后的敏感度、特异度分别为80.95%、58.54%;PNI的AUC值显著于PALB的AUC值(Z=2.930,P<0.05),见表4。
3 讨 论
食管癌位居恶性肿瘤致死率高,手术切除食管癌肿瘤是主要治疗术式[8]。随着近年微创手术于临床应用逐步广泛,腔镜食管癌根治术对于食管癌患者来说创伤较小,但术后仍存在较多并发症,不利于患者预后康复。食管癌患者术前营养状态与术后并发症发情况及远期生存密切相关,临床研究表明营养不良是术后并发症影响因素[9-10]。临床多通过胆固醇、白蛋白、转铁蛋白及总淋巴细胞计数等相关指标对患者术前营养状态与术后预后情况、相关并发症等关系进行评估,但是需要一个客观、准确的综合指标对其进行预测[11]。PNI是通过ALB值与外周血淋巴细胞技术计算得出,PALB为客观反映机体蛋白质储存情况的相关指标,机体内白蛋白数量低代表机体对蛋白过度消耗;总淋巴细胞计数为一种于临床常见反映机体免疫、营养的指标,术前水平与术后预后及相关并发症存在密切关联,相关研究指出摄入免疫营养抑制剂后总淋巴计数显著提高,致使免疫功能显著提高从而降低相关并发症发生率。既往研究表明PNI在胃肠道肿瘤疾病与克罗恩病术后并发症予以效果良好,但尚无确切研究表明其对食管癌患者术后并发症预测研究[12-13]。
本组研究共纳入62例患者,其中患者出现并发症患者共21例,并发症发生率为33.87%,这与舒显竹等[14]研究结果有所出入,其研究结果显示患者术后并发症发生率更高。这可能是因为其研究病例选取为老年晚期食管癌患者为主,营养状态相对本研究更差,术后并发症发生率更高。临床目前存在PNI<45作为患者中重度营养不良评估依据,有研究表明患者PNI低患者术后并发症发生风险更高,这与本研究结果相似。本研究结果显示并发症组患者PNI指数及PALB均显著低于对照组患者,差异具有统计学意义。在控制其他混杂因素对本研究结果过的影响后,进一步Logistic回归分析显示PNI指数、PALB均为食管癌患者术后并发症影响因素,这与徐世斌等[15]研究结果相似。分析原因可能是因为总淋巴细胞计数过高可促使亚临床肿瘤病灶细胞与外周血循环细胞的增殖分化;PALB直接反映机体营养状态,而营养状态是癌细胞免疫反应的决定性因素,白蛋白数量过低致使肿瘤细胞免疫功能下降,不利于患者预后。单一PNI、PALB指数预测患者预后PNI指数AUC值最高,以42.6为临界值,其预测患者预后的敏感度、特异度分别为71.43%、95.12%,PALB预测患者预后PNI指数AUC值为0.674,以32.7为临界值,其预测患者预后的敏感度、特异度分别为80.95%、58.54%;PNI的AUC值显著于PALB的AUC值。上述结果提示术前PNI、PALB对食管癌患者术后并发症存在一定预测价值,可作为术后并发症预测指标。术后并发症于临床多需通过外科、内镜或有创干预加入,增加围手术期死亡风险,因此精准预测术后并发症并及时制定预防措施有重要临床意义。
综上所述,食管癌患者术前PNI、PALB对其术后并发症具有一定预测价值,临床应密切监测并及时予以对应干预措施。

