传统皮桥法、改良皮桥法与腹腔镜法在阴茎癌腹股沟淋巴结清扫中的对比
金艳阳,佟广全,李兆巍,王朝,关有良,王成财,盛玉文,姜华茂,佟明
(锦州医科大学附属第一医院,辽宁 锦州 121000)
阴茎癌的发病率在美国和欧洲男性恶性肿瘤中占0.40%~0.60%,在亚洲、非洲和南美洲等发展中国家中占10.00%[1]。淋巴结清扫术是阴茎癌治疗的重要手段,对肿瘤分期及治疗具有重要意义。阴茎癌的总体预后较好,肿瘤分期是影响其预后的最重要因素[2]。目前淋巴结阴性患者的五年生存率超过90.00%,淋巴结阳性患者的五年生存率为29.00%~51.00%[3]。淋巴结清扫术可以显著的改善高危阴茎癌患者的五年生存率。目前接受腹股沟淋巴结清扫的患者比率低,是五年生存率提升有限的原因之一[3]88-92。
开放腹股沟淋巴结清扫术一直是腹股沟清扫手术的金标准。目前最大的一个开放腹股沟淋巴结清扫的多中心研究,其并发症为(55.40%)[4]。虽然动态淋巴结活检的并发症有较低的记录,但其使用范围仅限于临床阴性患者,且动态淋巴结活检对技术水平要求高,限制了它的推广[5]。
皮桥法是开放手术中不断改良的一种技术,其优点是在不过度牵引的情况下,能较好地显露腹股沟血管及淋巴结。在清扫的时候较易整块切除,且切口坏死的几率较低,是开放手术中较受临床医师欢迎的术式[6]。我们在临床实践中基于膜解剖和腹腔镜技术对皮桥法进行了改良。
腹腔镜清扫具有微创、放大、精细操作、显著降低并发症等优势,在世界范围受到广泛认可和不断发展[7]。机器人腹股沟淋巴结清扫具有三维视野,且机械臂滤过、运动缩放具有更大优势,但费用较高及器械昂贵在一定程度限制了其发展[8]。目前临床还没有研究直接将传统皮桥法、改良皮桥法及腹腔镜清扫对比的研究。因此,我们回顾性分析锦州医科大学附属第一医院接受手术治疗的无巨大淋巴结转移的患者,目的是比较传统皮桥法、改良皮桥法及腹腔镜清扫在临床结果方面的差异。
1 资料与方法
1.1 临床资料
回顾性分析2011年1月至2019年12月于锦州医科大学附属第一医院确诊为阴茎癌的患者。所有患者术前均完善肺CT、胸片、腹股沟彩超,必要时完善盆腔CT等检查。明确局部腹股沟淋巴结情况,排除远处转移。术前均已行阴茎部分切除或者根治性阴茎切除,术后病理确诊为阴茎癌。对于有以下指征者行腹股沟淋巴结清扫:(1)对于任何有微转移风险特征原发性肿瘤的患者,即pT1伴有淋巴血管浸润、神经周围浸润和/或分化不良(pT1b)或任何pT2及以上;(2)腹股沟淋巴结肿大患者。其中10例患者行传统皮桥手术,14例患者行改良皮桥法,16例患者行腹腔镜腹股沟淋巴结清扫术。术前均详细告知患者相关手术方式及手术风险,患者根据意愿自行选择行腹腔镜腹股沟淋巴结清扫或者开放手术。术前均已经签署手术知情同意书,本研究已经申请医院伦理委员会批准。
1.2 资料与方法
1.2.1 腹股沟皮桥组手术方法
患者取平卧位,双侧髋关节屈曲外展,双侧足底对合,并良好固定。分别于腹股沟韧带上方3 cm和下方4~5 cm处,取两条横行切口与腹股沟韧带平行,内达耻骨结节外侧缘,外达髂前上棘内侧缘。牵拉皮下脂肪组织,注意辨认Campers浅筋膜与深筋膜之间半透明膜性结构。电刀沿该层面游离,注意保护皮肤下Campers浅筋膜的完整性。随脂肪组织向切口两边游离可以识别Campers深筋膜下方纤维膜性层,即Scarpa筋膜层。在Campers深筋膜和Scarpa筋膜之间的解剖层面,紧贴Scarpa筋膜向上推开、将皮瓣掀起。从腹股沟韧带上方的切口Campers浅筋膜下方向下游离,下方切口沿同样层面向上游离。最终使得两个切口之间相贯通,从而获得腹股沟皮桥。清扫范围上界到腹股沟韧带上方3 cm,外侧到阔筋膜,内侧到内收肌,下方到股三角顶端。将股动静脉骨骼化,于股动脉静脉与腹股沟韧带交界部,将腹股沟区的淋巴脂肪组织整块切除,在皮桥下留置两枚F10负压引流管,消除手术腔隙,使得皮肤保持紧贴状态,并缝合切口。
1.2.2 改良腹股沟皮桥组手术方法
于腹股沟下方4~5 cm处切口,沿Scarpa筋膜和Campers浅筋膜之间分离,使用自制球囊扩张后置入充气约300 mL。扩张完毕后再沿Campers浅筋膜和Campers深筋膜之间的解剖层面游离,游离后置入球囊扩张,如扩张后效果不满意可重复扩张。扩张完毕后再于腹股沟韧带上方3 cm切口。扩张完毕后按照传统皮桥法游离股血管周围淋巴结,将淋巴结整块切除。切除完毕后常规留置负压引流后缝合切口。
1.2.3 腹腔镜腹股沟淋巴结清扫手术方法
术侧大腿屈曲外旋,常规消毒铺巾,取股三角下方2 cm小切口,沿Scarpa筋膜层分离,使用自制球囊扩张后置入充气约300 mL。置入10 mm套管,注气压力14 mmHg。两侧分别置入10 mm及5 mmTrocar。引入超声刀及分离钳。首先清扫Scarpa筋膜上的淋巴脂肪组织。深部清扫打开股动静脉鞘,将其骨骼化,清扫卵圆窝内的淋巴结组织。游离并显露大隐静脉,于大隐静脉汇入股静脉处使用可吸收夹闭。继续清扫浅层,退出Trocar,用手指沿Campers浅筋膜与深筋膜之间游离,游离后置入球囊扩张,再次置入Trocar。清扫范围上界到腹股沟韧带上方3 cm,外侧到阔筋膜,内侧到内收肌,下方到股三角顶端。清扫完毕后将淋巴结装入取物袋取出,留置两枚F10负压引流管,消除手术腔隙,使得皮肤保持紧贴状态。
1.2.4 手术及术后处理
患者在统一原则及标准手术步骤下行淋巴结清扫。术中出血量采用外部估计法,通过估计手术纱布和吸引器的失血量来确定。术后第1天,所有患者均给予低分子肝素和下肢长袜,开始下地活动,部分术后第1天不能下床患者给予气压治疗。术后常规换药及观察切口情况。注意切口有无感染及坏死等情况。每天腹股沟引流量低于50 mL后,拔除引流管。拔除引流管后根据患者情况安排出院。
术后2年内,每3个月随访1次,作原发性和腹股沟的临床评估,根据NCCN指南对淋巴结阳性的患者进行个体化放射学评估。
1.3 观察指标
对比3组患者人口学特诊(年龄、体重指数、是否吸烟、是否患有糖尿病)和术后及术后结果(患者手术时间、术中估计出血量、单侧淋巴结清扫个数、术后住院时间、术后留置引流时间及术后并发症发生率)进行对比,行统计和分析。
1.4 统计学方法
应用SPSS 22软件对数据进行统计学分析。统计计量资料进行正态检验和方差齐性检验,3组计量资料对比采用单向方差分析,组间对比使用Bonferroni test。计数资料采用Fisher精确检验,以P<0.05为差异有统计学意义。
2 结 果
共10例、14例和16例患者分别接受了标准皮桥术,改良皮桥术和腹腔镜腹股沟淋巴结清扫术,并完成了为期最少9个月的随访,在9月的随访中无淋巴结复发及Trocar转移。经济原因和担心清扫范围不足是病人选择开放手术的主要原因。3组患者在体重指数、吸烟状况、是否患有糖尿病方面均有可比性。所有的病理组织类型均为鳞状细胞癌,其人口学特征和T分期见表1。
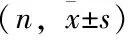
表1 3组患者术前人口学特征及一般资料对比
腹腔镜清扫组无改行开放手术。腹腔镜清扫组手术时间均显著高于传统皮桥组和改良皮桥组[(186.25±32.18)min vs(151.00±25.45)min,P=0.049];[(186.25±32.18)min vs(121.79±24.34)min,P<0.001],传统皮桥组手术时间高于改良皮桥组[(151.00±25.45)min vs(121.79±24.34)min,P=0.010],差异均有统计学意义。术中估计出血量腹腔镜组显著低于传统及改良皮桥组[(29.75±11.11)mL vs(57.9±6.83)mL,P<0.001];[(29.75±11.11)mL vs(58.43±10.09)mL,P<0.001]。腹腔镜组较传统皮桥组及改良皮桥组住院时间短[(8.69±2.12)d vs(12.00±1.94)d,P=0.001];[(8.69±2.12)d vs(10.71±1.86)d,P=0.025],腹腔镜组较传统皮桥组及改良皮桥组需引流天数短[(5.06±1.87)d vs(9.8±2.66)d,P<0.001];[(5.06±1.87)d vs(9.43±1.91)d,P<0.001]。腹腔镜清扫组患者术后并发症发生率明显低于皮桥组(12.50% vs 45.83%,P<0.001)。差异有统计学意义。3组患者每侧大腿淋巴结清扫数均超过10个,差异无统计学意义,见表2。

表2 3组患者手术及术后资料对比
3 讨 论
阴茎癌是男性生殖系统较少见的一种肿瘤,由于医疗水平的进步以及更多的男性在儿童时接受了包皮环切术,阴茎癌呈现逐年下降的趋势。在中国,阴茎癌的发病率已经逐渐下降至与发达国家相似的水平[3]88-92。阴茎癌最常见的转移途径是通过腹股沟淋巴结转移。腹股沟淋巴结清扫可以提高患者的生存率[9]。腹股沟淋巴结清扫在阴茎癌的治疗中有重要作用,腹股沟淋巴结清扫的指征目前仍然存在一定争议。在局限淋巴结转移患者中,有75.00%的患者可能通过手术治愈[3]88-92。传统腹股沟淋巴结清扫手术并发症发病率较高,术后皮肤坏死、感染,严重时可能需要植皮治疗[10]。基于这些问题,开放腹股沟淋巴结的清扫技术在世界各大中心不断改良。这种改良主要在3个方面:(1)清扫范围的合理缩小;(2)手术切口的改变,Bi-iliac切口、Gibson切口、S型切口、T型切口、垂直切口和两条横行平行切口(皮桥技术);(3)基于膜解剖的进一步认识。
皮桥法是开放腹股沟淋巴结清扫中常用的一种办法。皮桥法使皮瓣一侧更接近未清扫组织,避开了股血管附近切口[6]640-642。此设计在清扫完毕后,带有脂肪层的皮桥可以保护股动静脉,而传统切口股血管表面往往存在切口,缺乏保护。更重要的是通过皮桥设计可以更少损伤股三角区皮下血管交通支。皮桥法在达到肿瘤等效性的前提下能够明显降低术后并发症,如皮缘坏死、感染等[6]640-642。临床工作中借鉴腹腔镜建立空间法,在深层和浅层使用球囊扩张后再行清扫,被认为该改良可能有以下优点:(1)在camper筋膜深层和浅层之间膜结构的扩张及阔筋膜表面的游离,可以很大程度游离出需要清扫的浅组淋巴结,可以一定程度降低手术时间,这一过程中节省了使用电刀或分离钳的游离时间;(2)有助于建立正确层面,在球囊游离过程中,只要最初寻找的层面是正确的,球囊会自行沿着此层面扩大间隙,而且球囊扩张过程中有利于控制出血量。单纯使用电刀等能量系统游离层面迷失的可能性更大,可能在游离过程中造成皮下脂肪层过薄,使皮下血管网被破坏,从而导致坏死等并发症发生。正确的游离层面和范围是降低术后并发症的有效途径。
早期腹股沟腹股沟淋巴结清扫在2003年由BISHOFF等人在新鲜尸体上完成,为腹腔镜淋巴清扫奠定了基础[11]。在2008年TOBIAS-MACHADO等人的研究中,腹腔镜腹股沟淋巴结清扫的并发症为20.00%,开放清扫组为70.00%,腹腔镜组术后住院时间明显缩短(12~36 h),并且在随后平均31.9个月的随访中,两组均无复发[12]。MATIN等人报道了机器人腹腔镜清扫和开放手术之间的肿瘤学等效性[13]。尽管研究设计不同,但观察到腹腔镜清扫组平均单侧清扫10个腹股沟淋巴结,而MATIN等人在该系列中的相应数量为9。这个与开放清扫组相当,证实了肿瘤解剖的充分性。
在目前已经发表的数据中,有大量文章证实了腹腔镜淋巴结清扫可行性,在淋巴结清扫中的肿瘤等效性[14]。开放手术与腹腔镜手术的对比证实了腹腔镜具有并发症发生率低、术后恢复快等优势[6]640-642。我们第一次报道了腹腔镜与传统皮桥技术及改良皮桥法的对比,腹腔镜清扫与传统皮桥法对比和以前得出的结论类似。改良皮桥法相对于传统皮桥法具有手术时间短的优势。腹腔镜清扫患者的主要并发症发生率较低,而开放清扫患者的主要并发症发生率与既往报道结果类似。
在实践中,我们认为腹腔镜清扫手术并发症相对较低的原因主要是因为:(1)腹腔镜切口远离股血管表面,清扫完毕后股血管表面有完整脂肪层及皮肤覆盖。切口放置在离大血管较远的地方,从而更好地保存了皮肤淋巴管和血管系统,腹腔镜切口明显小于开放手术;(2)腹腔镜清扫中使用气体而不是机械牵开或者拉开,对皮肤下淋巴管和血管系统损伤更少,这可能解释了观察到的淋巴水肿明显较低和皮肤相关的发病率;(3)腹腔镜的放大作用、更少的电灼和使用夹子控制较大的淋巴管使腹腔镜操作更为精细。
研究显示,腹腔镜清扫组手术时间明显高于皮桥组和改良皮桥组(平均手术时间:186.25 min vs 151.00 min vs 121.79 min),和其他人所报道的手术时间非常接近。我们报道的腹腔镜手术时间相对部分文献时间较长,和我们手术例数相对较少及刚刚通过学习曲线有关。另外腹腔镜手术时间高于文献报道机器人辅助腹腔镜清扫时间,表明机器人对接到位后可能拥有更快的切除能力[8]824-828。3组患者术后最少随访9个月,由于原发性阴茎癌治疗后腹股沟复发的中位时间为6个月,无淋巴结复发支持了腹腔镜清扫的肿瘤学疗效。此外,未观察到术后发生戳卡等地方种植转移的发生。
综上所述,腹腔镜腹股沟淋巴结清扫控瘤方面与传统皮桥法及改良皮桥法腹股沟淋巴结清扫相似。手术时间相对较长,但临床上时间完全可以接受。相对皮桥技术,术后并发症发生率低。术后住院时间、拔除引流时间均明显缩短,有利于快速康复。如患者病情允许,应尽可能推荐行腹腔镜清扫术。改良皮桥技术能够降低手术时间,可考虑用于不适合腹腔镜患者。目前我们的手术量较少,需要多中心、更多的病例量及长时间的随访研究。

