63 例显微根尖手术的回顾性分析
欧阳楚红 陈蕾 蔡美娟 向绍雯 童方丽
非手术根管治疗是治疗成熟恒牙慢性根尖周炎的主要手段[1],首次成功率85%~94%,再治疗成功率74%~82%[2-4]。根管系统本身的复杂性、根管钙化弯曲阻塞、根管外生物膜的形成、根管治疗并发症的难以避免、牙根间隔的感染或根尖周真性囊肿等因素都可能造成根尖周持续性感染[4-5],导致非手术根管(再)治疗失败。在这种情况下,根尖外科手术成为最后保留患牙的尝试手段,其成败决定难治性根尖周炎患牙的去留,成功率高低直接影响患牙的保存率。然而,关于传统根尖手术的疗效,不同研究结果差异大,成功率介于40%和90%之间不等[6-7]。近二十年来,随着牙科放大设备、显微超声器械和生物陶瓷材料的发展及应用,当代显微根尖手术越来越广泛应用于牙体牙髓病科[7]。大量研究证实当代显微根尖手术成功率高,不同研究结果相对一致,在84%和97%之间波动[6-7]。本研究对63 例进行显微根尖手术治疗的患牙进行回顾性分析,评估显微根尖手术的成功率,比较不同因素对显微根尖手术预后的影响。
1 资料与方法
1.1 研究对象
回顾2014 年6 月~2019 年12 月期间就诊于南方医科大学口腔医院(原广东省口腔医院)牙体牙髓科行显微根尖手术的病例,患者的基本信息、病历资料记录详实,术前、术后随访影像学资料完整。所有患者了解手术过程并签署知情同意书。对每位病例的资料进行回顾分析,根据纳入标准和排除标准确定研究对象。
1.2 纳入标准
(1)年龄在14~65 周岁之间;(2)术前有CBCT影像学资料;(3)患牙无深牙周袋,无附着丧失;(4)根尖周骨质缺损未涉及牙槽嵴边缘;(5)至少半年的随访时间。
1.3 排除标准
(1)美国麻醉医师协会分类为III级及以上;(2)患者存在糖尿病等影响骨质愈合的系统性疾病;(3)冠根比≤1∶1;(4)患牙松动;(5)存在牙根吸收或牙根纵裂。
1.4 治疗方法
1.4.1 规范化根管(再)治疗(root canal treatment,RCT) 已行桩核冠修复且经修复专科医生评估拆除修复体再次修复可能性小或根管钙化不通的患牙直接行显微根尖手术;余患牙均经过规范化显微根管(再)治疗后行显微根尖手术。规范化显微根管(再)治疗步骤包括橡皮障隔湿,开髓揭顶,采用根管测量仪Propex II(Dentsply Maillefer,美国)确定工作长度,Waveone机用镍钛锉(Dentsply Maillefer)三维根管成形,2%次氯酸钠溶液和17%乙二胺四乙酸溶液(ethylenediamine tetraacetic acid,EDTA)交替冲洗,超声荡洗(Xo Odontogain,丹麦),iroot sp糊剂(IBC,加拿大)和牙胶尖(Dentsply Maillefer)垂直加压法充填根管,窝洞行3M Z350纳米树脂(3M,美国)充填。
1.4.2 显微根尖手术方法 所有病例的显微根尖手术均由相同的两位牙体牙髓显微专科医师共同完成。
显微根尖手术大致步骤有牙龈切口、翻瓣、去骨、囊肿刮除、根尖切除、根尖倒预备、根尖倒充填和复位缝合,一部分病例还包含植入人工骨材料/胶原膜行引导组织再生术(guided tissue regeneration,GTR)。除外切口、翻瓣、复位缝合、植骨步骤,其余手术过程均在牙科显微镜(Carl Zeiss,德国)下完成。在充分的局麻下行龈沟内或龈沟下切口,翻开黏骨膜全厚瓣,必要时定位病患牙根尖后去骨,刮除根尖周肉芽组织送病理检查,采用含有肾上腺素(武汉远大医药)的小棉球止血,45°高速手机(NSK,日本)垂直牙体长轴切除患牙根尖3 mm,根切面亚甲蓝(泰兴济川药业)染色,发现牙根纵裂则拔除患牙,无异常则使用超声治疗仪(Satelec,法国)和超声倒预备工作尖(B&L Biotech,韩国)倒预备根尖约3 mm,三氧化矿物凝聚体(mineral trioxide aggregate,MTA)(Dentsply Maillefer)倒充填根尖,对于骨质缺损较大者(根尖暗影>8 mm;或颊舌侧骨壁缺损大于5 mm;或颊舌侧均有骨壁缺损)[8]并经过患者知情同意的同期植入Bio-oss人工骨粉材料(盖氏制药,瑞士)和(或)覆盖胶原膜(烟台正海生物),黏骨膜瓣复位缝合。
1.5 资料收集
由一位牙体牙髓专科医师收集记录患者的一般资料、临床资料及影像资料,包括但不限于年龄、性别、牙位、RCT质量、是否行非手术根管再治疗、有无窦道、是否穿通病损、是否植骨、术前根尖片和CBCT影像、术后即刻根尖片以及随访根尖片。其中,在统计RCT质量时,3例首次就诊于本院但根管钙化未疏通、 1 例外院未行根管治疗直接桩核冠修复后转诊我院行显微根尖手术者当作根管治疗不完善病例;而在统计患牙是否行非手术根管再治疗时,不纳入3 例首次就诊于本院但根管钙化未疏通、 1 例外院未行根管治疗直接桩核修复转诊我院行显微根尖手术者,仅统计59 例已行根管治疗患牙术前是否行非手术根管再治疗。
术前根尖周病损体积大小从术前CBCT影像上测量得到。PACS系统(picture archiving and communication system)打开患者的术前CBCT影像,患牙的根尖周病损可以在轴断面、冠状面、矢状面三维方向上清楚显示。假设根尖周病损为椭球状,在三维方向上测量出近远中向、冠根向、颊舌向的最大直径,分别记为Lmd、Lac、Lbl,Lmd、Lac在冠状面测量记录,Lbl在矢状面测量记录,如图1。根据椭球的体积公式,根尖周病损的体积大小通过以下公式计算获得:

图1 病例纳入流程图
1.6 疗效评估
1.6.1 临床检查 患牙无疼痛、无咬合痛,无叩痛,不松动,牙周袋≤3 mm,黏骨膜无红肿、无窦道,扪诊无不适,则视为无临床症状和体征。
1.6.2 影像学检查
1.6.2.1 未行植骨术病例的疗效评价标准 评估者通过影像读片标准培训,采用根尖片评估显微根尖手术的结果,运用Rud等[9]和Molven等[10]提出的四类愈合类型作为结局指标。四类愈合类型分别为:(1)完全愈合:根尖周暗影消失,骨密度可较正常低;根尖周膜和硬骨板生成,根尖周膜可增宽,但小于正常根周膜宽度的2倍;倒充填材料邻近的骨质可有不超过1 mm2的缺损;(2)不完全愈合:根尖周低暗影范围减少,常位于根尖的一侧,边界不规则,呈日光放射状;(3)不确定愈合:根尖周暗影范围较前缩小,常以根尖为中心左右对称分布,呈球形或半球形,边界不清晰;(4)不满意愈合:根尖周暗影范围无变化或变大。
无任何临床症状和体征,以及复查根尖片符合第(1)或第(2)类结果则视为成功病例;有临床症状或体征,或复查根尖片为第(3)或第(4)类结果则视为失败病例。
1.6.2.2 行植骨术病例的疗效评价标准[8]成功:植骨界面形成良好,出现正常骨小梁影像,与周围骨质无明显区分,并且无临床症状或体征;失败:植骨区域未见正常骨小梁结构,界面出现明显透射影,或者存在临床症状或体征。
1.7 统计学分析
采用SPSS 19.0统计软件对结果进行分析,根据年龄、性别、 RCT质量、是否行非手术根管再治疗、有无窦道、是否穿通病损、是否行GTR、病损体积大小进行分类,采用卡方检验或Fisher确切概率法统计显微根尖手术的疗效和愈合,检验水准为α=0.05。
2 结 果
2.1 一般资料
根据纳入和排除标准,初步纳入47 例患者,共89 颗患牙。 1 例患牙术后因牙根纵裂拔除,25 例患牙因失联无定期随访记录,最后纳入研究35 例患者,共63 颗患牙(图1)。其中,男10 例16 颗患牙,女25 例47 颗患牙;年龄14~65 周岁;随访时间6~67 月,平均随访时间15.08 月,中位数是7 月,牙位分布如表1。

表1 患牙的牙位分布
2.2 显微根尖手术的有效率
在纳入的63 颗患牙中,截至最后随访时间点,均无临床症状或体征,仍存在口腔内行使功能,存留率100%。根据显微根尖手术影像学评估标准,3 颗患牙为失败病例,均为前牙(表1),成功率为95.24%。其中,植骨病例均表现为完全愈合;未植骨的34 例病例中,20 例为完全愈合,14 例为不完全愈合。
2.3 典型病例展示
具体见图2~5。
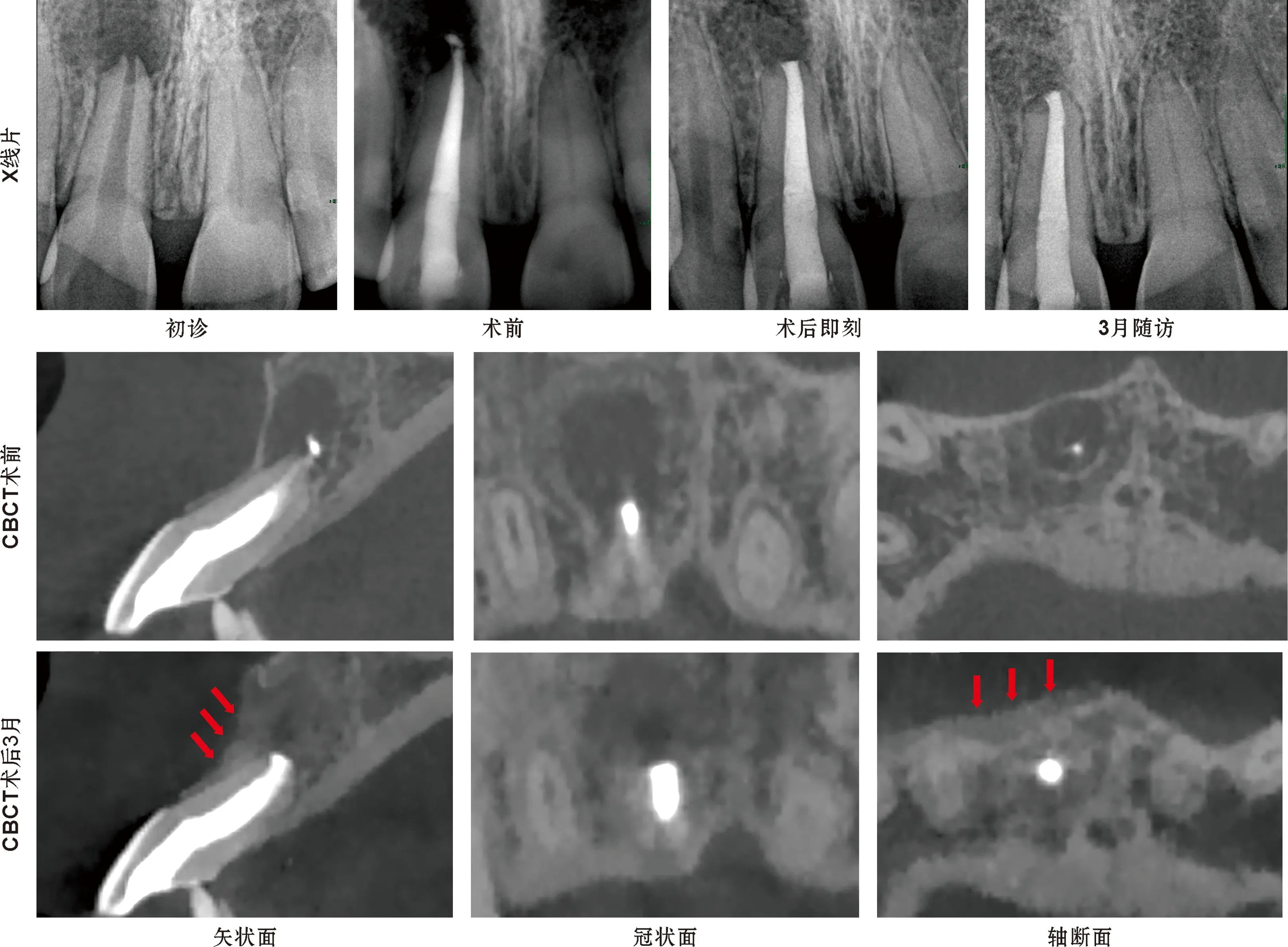
图2 11显微根尖手术,未行植骨,未覆盖胶原膜(红色箭头:新的唇侧骨皮质生成)
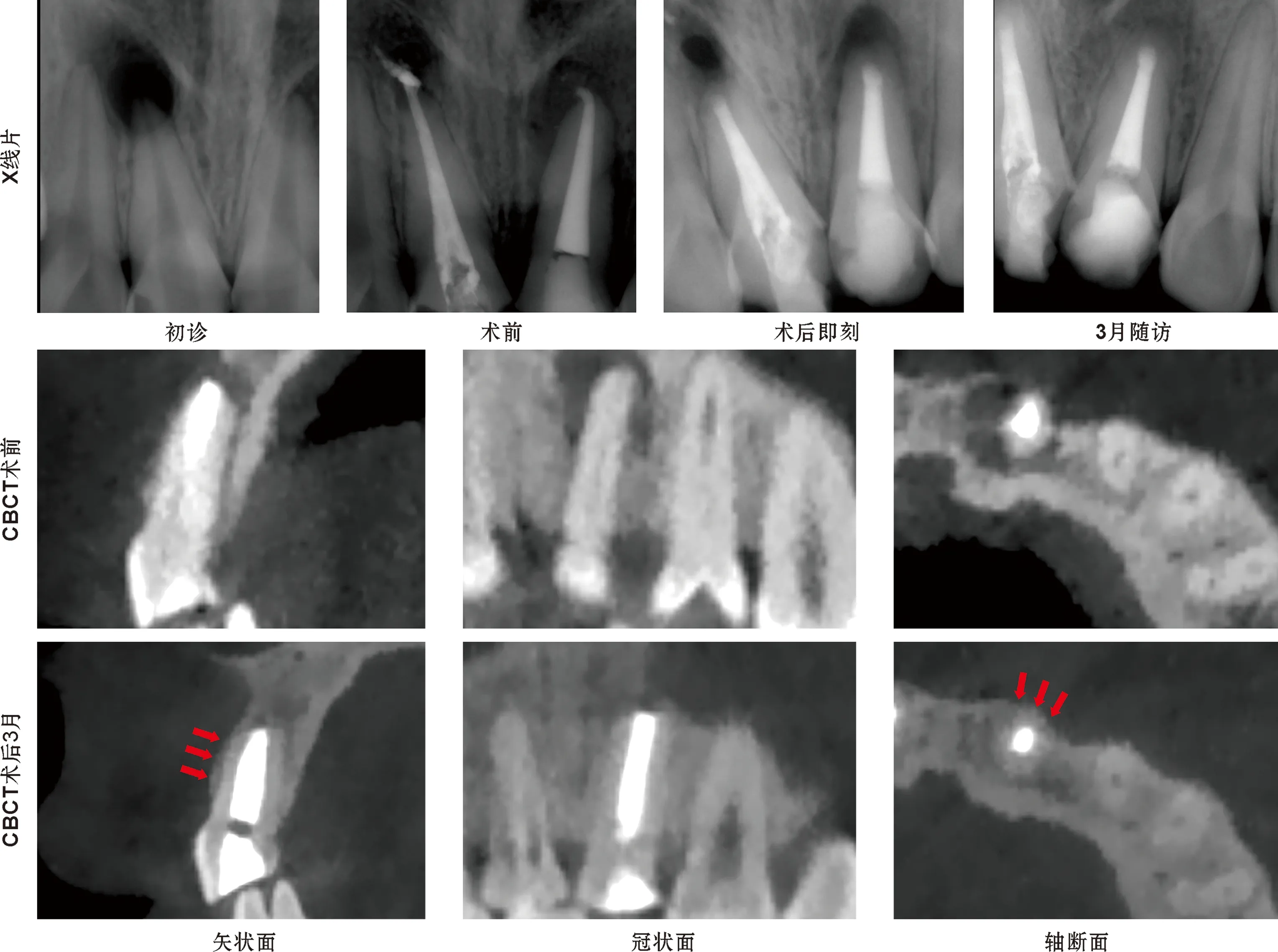
图3 11、 21显微根尖手术,覆盖胶原膜行GTR,未行植骨(红色箭头:新的唇侧骨皮质生成)

图4 21显微根尖手术,覆盖胶原膜行GTR联合植骨术(红色箭头:新的唇侧骨皮质生成)
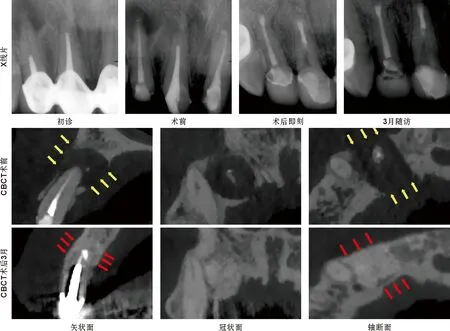
图5 12显微根尖手术,覆盖胶原膜行GTR联合植骨术
2.4 影响显微根尖手术疗效的因素
根据年龄、性别、RCT质量、是否行非手术根管再治疗、有无窦道、是否穿通病损、是否行GTR、病损体积大小分别统计显微根尖手术的疗效,结果如表2所示。除了术前病损体积大小外,其余因素对显微根尖手术疗效的影响无统计学意义(P>0.05);病损体积大小对显微根尖手术的疗效存在影响,差异有统计学意义(P=0.045)。
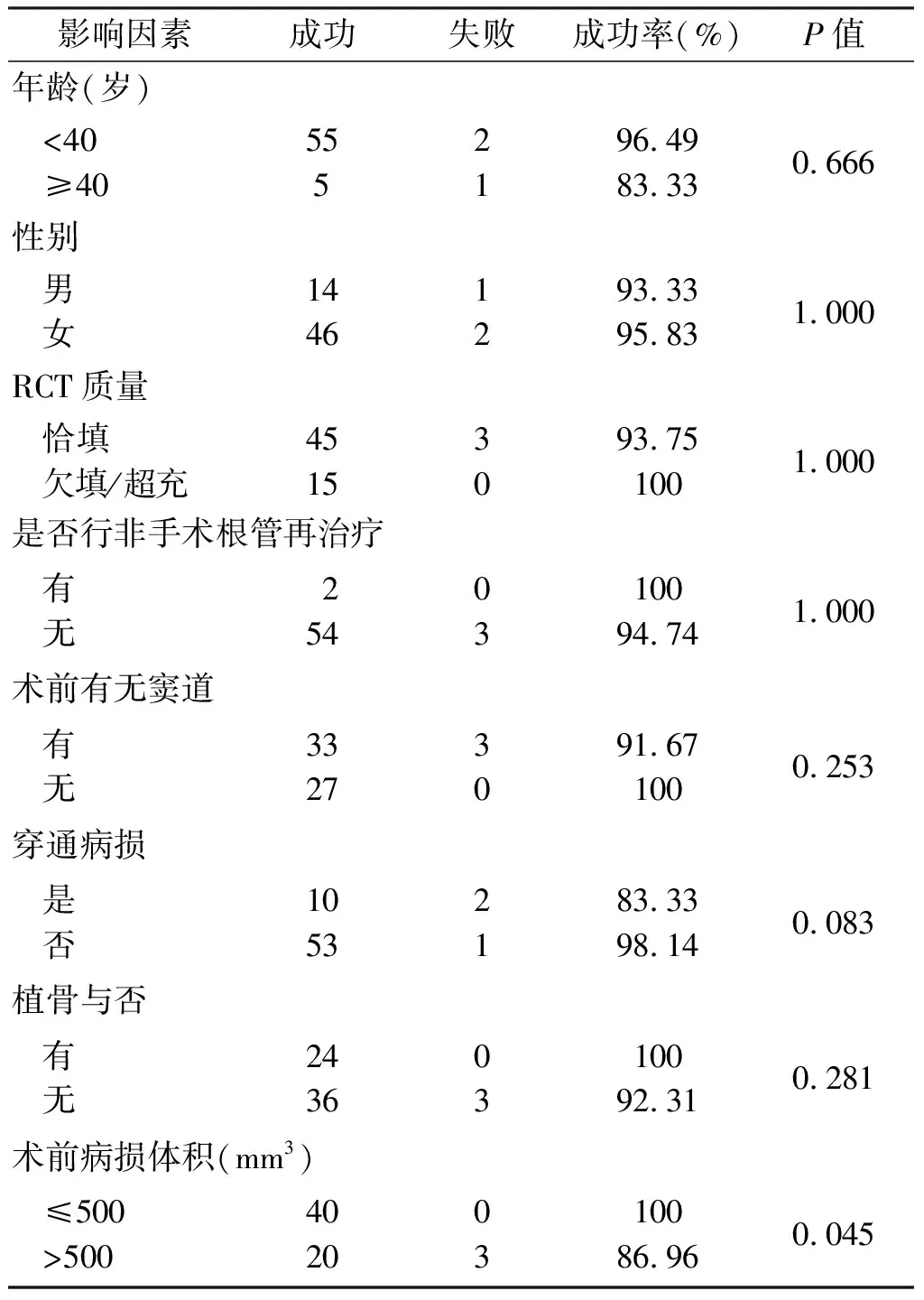
表2 各因素对显微根尖手术疗效的影响
2.5 影响显微根尖手术愈合的因素
在未植骨的34 例愈合的患牙中,比较年龄、性别、RCT质量、是否行非手术根管再治疗、有无窦道、是否穿通病损、是否覆盖胶原膜、病损体积大小对愈合类型的影响,结果如表3。年龄、性别、RCT质量、是否行非手术根管再治疗、有无窦道、颊(唇)腭(舌)侧是否穿通、病损体积大小对愈合类型的影响无统计学差异(P>0.05);无覆盖胶原膜的病损完全愈合率较覆盖胶原膜的病损高,差异有统计学意义(P<0.001)。
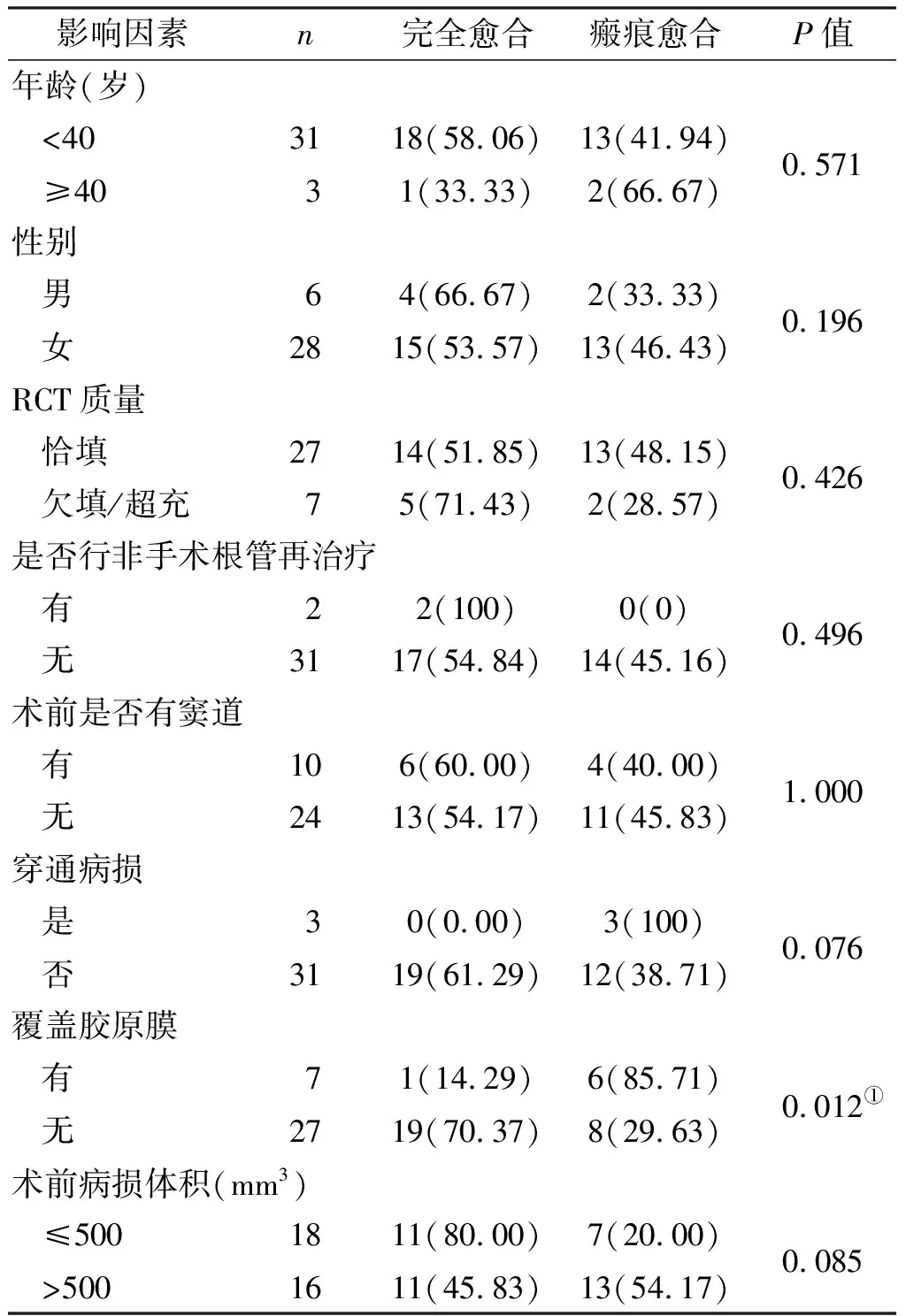
表3 显微根尖手术后根尖周病损愈合类型的影响因素分析[n(%)]
3 讨 论
本研究中显微根尖手术的成功率为95.24%,与大多数研究结果一致。研究结果肯定了当代显微根尖手术的疗效,进一步证实显微根尖手术是保留患牙的有效手段[3]。纳入本研究的病例均属于Kim &Kratchman 6 分类中A、B、C类[11],Rubinstein和Kim的研究表明这3 类病例的显微根尖手术1年成功率高达96.8%[12],与本研究结果相似。
已有一些研究分析显微根尖手术预后的影响因素,不同研究结果不一致。本研究结果表明年龄、性别、RCT质量、有无窦道均不影响显微根尖手术疗效和愈合类型。本研究纳入病例最小年龄14 岁,最大年龄62 岁,男女比例1∶3.2,结果表明年龄和性别对显微根尖手术的疗效和愈合效果的影响均无统计学意义。Kim等[13]认为完善显微根管治疗能提高显微根尖手术的疗效,但本研究结果表明根管充填质量不影响显微根尖手术的疗效和愈合类型,这说明倒充材料MTA的严密性佳,也反过来证明根尖3 mm切除可保证去除根尖分歧和侧支根管。国内外研究显微根尖手术预后影响因素时,患牙牙位分布常作为分析因素之一,多数研究认为上颌前牙显微根尖手术疗效高于其他牙位[14],但也有研究表明牙位对显微根尖手术成功率影响无统计学差异差异[15]。本回顾性分析纳入的病例患牙牙位分布极不均匀,79.36%为上颌前牙,故不将牙位纳入影响因素分析。
目前,GTR联合植骨术的应用对显微根尖手术疗效和愈合的影响存在争议[16-20]。总的来说,不同的研究结果有3 种观点:(1)认为GTR联合植骨术有利于根尖周组织的再生,尤其是在穿通病损或大范围病损中;(2) GTR联合植骨术对术后根尖区的愈合情况无明显影响;(3)认为GTR联不联合植骨术都能促进根尖周病损愈合,但尚无足够证据说明单独使用胶原膜行GTR有利于根尖周骨质修复。本研究发现术中胶原膜行GTR联合植骨术对疗效无显著影响(图2~5),与大多数研究结果一致。但本研究属于回顾性研究,更严谨的实验设计应为随机对照试验以排除其他因素的影响。Azim等[21]发现采用根尖片评判显微根尖手术疗效时,GTR联合植骨术对治疗结果和愈合类型均无明显影响,采用CBCT评估时显示其促进根尖周病损完全愈合。这是由于采用二维根尖片评估时,植入骨腔的人工骨材料为高密度影,易掩盖病损区低密影,误认为完全愈合。故研究GTR联合植骨术对显微根尖手术疗效和愈合类型时采用CBCT进行评估结果更准确。
本研究中为排除人工骨材料在二维根尖片中的表现对评判结果的影响,因此只分析未植骨病例(包括单独使用可吸收胶原膜行GTR手术的病例)中影响愈合类型的预后因素。其中,仅是否覆盖胶原膜行GTR对显微根尖手术愈合类型的影响有统计学意义,本研究运用胶原膜行GTR的病例更倾向于形成有限愈合(瘢痕愈合)的结果。Montero-Miralles等[19]指出采用胶原膜行GTR或者植入人工骨材料并不能保证根尖周病损的完全愈合,而且采用胶原膜行GTR对根尖周病损再生修复并没有明显的促进作用。这也解释了本研究的结果,即本研究发现运用胶原膜行GTR的病例更倾向于形成瘢痕愈合很可能与是否行胶原膜GTR无关,而是由于其他因素,如病损体积、随访时间等的影响,胶原膜行GTR组的平均体积大小为395.23 mm3,大于未行GTR组的189.03 mm3;前者平均随访时间为8.7 个月,短于后者的10.9 个月。
不少研究表明术前根尖周病损体积小者显微根尖手术疗效和愈合效果均优于大者[18-22]。但不同研究对病变大小的划分标准不一致,且大多数采用直径一个方向的数据进行比较。Kim等[23]首先通过术前CBCT测量术前病损体积进行分类统计,相似地,本研究分别矢状面、横断面、轴向面测量出病损的最大直径,假设病损为椭球形,根据椭球体积公式计算,结果作为术前病损体积。大多数研究认为直径大于10 mm的病损(假设病损3 个方向的直径均为10 mm,则体积约为500 mm3为大范围病损,其术后疗效劣于病损较小的患牙。故本研究以500 mm3为划分标准,发现病损体积小于等于500 mm3的患牙术后疗效明显优于病损体积大于500 mm3的患牙,但对愈合类型类型的影响无统计学差异,这与Kim等的研究结果相类似,但Kim等划分标准为50 mm3,提示扩大研究样本量可进一步阶梯化细分根尖周损大小对愈合类型的影响。
采用根尖片评价根尖周病损愈合情况本研究不足之处之一。非手术根管治疗后常规采用X-rays评估慢性根尖周炎愈合与否,短期和长期的疗效评估均相当可观。然而,Restrepo-Restrepo等[1]采用CBCT评估常规根管治疗慢性根尖周炎后愈合情况,发现根尖周骨质完全再生的成功率为53.6%。当代显微根尖手术愈合包括完全愈合和不完全愈合(瘢痕愈合)。因此采用CBCT评估根尖周病损愈合情况准确性高于采用根尖片评估,后续病例的随访可采用CBCT评估并继续追踪研究,获得更长时间更准确的评价结果,以更好指导临床。本研究尚有两个不足之处:(1)不同病例的随访时间异质性大;(2)当评估不同因素对显微根尖手术影响时,同一个患者可能被纳入多颗患牙。
综上所述,本研究进一步证实病损体积大小影响显微根尖手术的术后病损的愈合,病损体积较大者愈合差。

