节段性睾丸梗死2例诊治分析
李元浩,张旭,胡海兵,李萍
(1.广东医科大学第一临床医学院,广东 湛江52400;2.东莞东华医院泌尿外科,广东 东莞52300)
节段性睾丸梗死(segmental testicular infarction,STI)是泌尿外科罕见疾病,临床诊断常有一定的困难,其病因和病理生理学尚不明确,大多数病例的病因为特发性,好发于20~40 岁的成年男性[1]。临床表现为阴囊及腹股沟区疼痛,类似于睾丸扭转、睾丸炎或睾丸肿瘤的临床症状,高频多普勒彩色超声有助于节段性睾丸梗死与睾丸肿瘤的临床鉴别。现将我科收治的2例STI患者的诊治情况,进行临床分析,并结合国内外的相关文献进行复习。
1 病例资料
病例1:患者赵某,男,39 岁,因“右侧阴囊及腹股沟区疼痛3 天”于2022 年5 月11 日入院。既往史:无特殊。查体:右侧腹股沟区无红肿及分泌物,压痛阴性,未触及包块,右侧阴囊无红肿,右侧睾丸无肿大,压痛阳性,附睾无肿大,压痛阴性,抬举试验阴性。左侧阴囊无红肿,左侧睾丸及附睾未触及无明显异常。彩超提示:右侧睾丸上部见约28 mm×21 mm 稍低回声区,边界欠清,形态尚规则,内部回声不规则考虑为右侧睾丸坏死?血常规:白细胞13.40×109/L(见图1A)。术前诊断:右侧睾丸坏死?右侧睾丸扭转?右侧睾丸炎?入院后立即在腰硬联合麻醉下急诊行右侧睾丸探查术,术中发现右侧睾丸、附睾及精索无扭转,右侧睾丸整体血运良好,色泽红润,弹性好,但在睾丸上极白膜表面节段状小血管呈青紫色,考虑为睾丸局部坏死,依次缝合切口。术后确诊为右侧节段性睾丸梗死。术后予抗感染治疗,卧床休息等治疗。术后4 d,患者右侧阴囊疼痛明显好转出院。术后2 周复查阴囊超声:右侧睾丸低回声区23 mm×15 mm,其内未见血流(见图1B),右侧睾丸鞘膜腔积液。术后3 月复查阴囊超声:右侧睾丸上极16 mm×15 mm 的区域,未见血流信号。

图1 病例1相关图片
病例2:患者梁某,男,36 岁,因“反复右侧阴囊及腹股沟区疼痛9 天”于2022 年8 月25 日入院。既往史:无特殊。查体:右侧腹股沟区无红肿及分泌物,压痛阴性,未触及包块,双侧阴囊无肿大,右侧睾丸无肿大,压痛弱阳性,右侧附睾无肿大及压痛,抬举试验阴性。左侧睾丸及附睾未触及明显异常。阴囊超声提示:右侧睾丸内部回声减低、不均匀,可见约19 mm×10 mm 片状不规则低回声区,附睾、精索静脉未见明显异常。血常规:白细胞9.89×109/L。术前诊断:1.右侧睾丸部分缺血坏死2.右睾丸炎?入院后予头孢唑肟2.0 g 静脉滴注2 次/d 抗感染治疗3 d,但右侧阴囊及腹股沟区疼痛无好转,于2022年8 月28 日复查阴囊超声:右侧睾丸内部回声减低、不均匀,可见约19 mm×10 mm、7 mm×5 mm、6 mm×3 mm、4 mm×3 mm、4 mm×3 mm片状不规则低回声区,超声诊断为:右侧睾丸实质回声改变,考虑炎症病变可能,右侧睾丸片状低回声区(缺血灶?)(图2A)。急诊行右侧睾丸探查术,术中右侧睾丸、附睾及精索未见扭转及炎症改变,右侧睾丸中下极血运良好,色泽红润,弹性好,右侧睾丸上极白膜表面局部小血管呈节段性紫黑色(图2B),在此处切开白膜约1 cm,切缘血运良好,Arda 分级:Ⅰ级。撑开白膜可见下方睾丸局部组织颜色变黑,血运差,考虑睾丸上极局部缺血坏死,取出病变睾丸组织送病理见(图2C)。逐层关闭切口。术后诊断:右侧节段性睾丸梗死。术后继续抗感染治疗,予罂粟碱30 mg 肌注2次/d,改善微循环及低分子肝素4250 U 皮下注射1 次/12 h 抗凝治疗。术后病理示:生精小管及间质出血、坏死,符合睾丸梗死后改变。术后9 d患者自诉右侧阴囊及腹股沟疼痛消失,复查阴囊彩超声示:右侧睾丸回声不均匀,上极、中部及下极背侧均可见不规则减弱回声区,范围分别约20 mm×9 mm,14 mm×6 mm,9 mm×3 mm,边界尚清,内部未见明显血流信号(图2D)。患者出院后继续给予阿司匹林肠溶片0.1 g口服。术后2月复诊自诉右侧阴囊及腹股沟无疼痛,阴囊超声:右侧睾丸大小39 mm×28 mm×25 mm,表面毛糙,内部回声减低、不均匀,可见范围约17 mm×10 mm、15 mm×5 mm 的片状不规则低回声区,未见明显血流信号。继续口服阿司匹林肠溶片0.1 g,1次/d治疗。
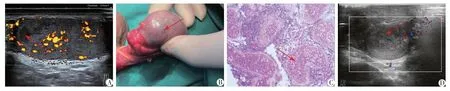
图2 病例2相关图片
2 讨论
STI 为睾丸内小动脉梗塞导致睾丸内局部组织区域缺血、坏死,梗死范围取决于动脉的支配范围和血栓形成的部位和程度。STI 病因呈多样化,约70%是特发性的,附睾睾丸炎常被认为是该疾病最常见的潜在病因[2],其他危险因素包括红细胞增多症[3]、精索动脉内膜纤维增生[4]、镰状细胞病[5]、创伤[6]和动脉粥样硬化[7]。睾丸节段性梗死主要发生在睾丸上极,原因为该部分睾丸的血供仅由睾丸动脉提供,因缺乏侧支血供,当向心动脉、睾丸动脉分支或附睾前动脉异常致动脉血流受损时,就很可能发生部分睾丸梗死,而下极则由睾丸动脉后支和输精管动脉同时供血,不易发生梗死[5,8],本文2 例术中探查均在睾丸上极发现病灶,与文献报告相符。
STI 的临床表现是非特异性的,症状可能因人而异,但大多数病例表现为阴囊突发疼痛,可向腹股沟区放射。STI 需与睾丸扭转、睾丸肿瘤及睾丸结核等疾病相鉴别[9]。
超声检查是评估睾丸内或睾丸外异常的金标准方法,B 超在检测睾丸损伤时很敏感,但不够准确,无法鉴别良性和恶性病变[10],需彩色多普勒超声进一步评估血流的增加或减少以确定病变的性质。本文中的2 例患者阴囊多次超声显示:睾丸内多发不规则形及椭圆形的低回声病灶,多普勒超声血流提示该区域无血流灌注,给我们临床诊治提供思路,考虑为睾丸部分梗死。节段性睾丸梗死典型缺血区域类似于睾丸的小叶形态,超声图像上病灶形态多呈楔形,也可呈圆形、椭圆形或不规则形。然而,张华斌[11]却指出绝大部分节段性睾丸梗死的超声图像并没有出现“楔形”的特征,反而多表现为沿睾丸长轴扫描呈条带状,沿短轴扫描呈片状的形状或者表现为在靠近睾丸上极的病变成像为圆形、卵圆形及部分圆形的形状。超声诊断有时难以区分STI 及睾丸肿瘤,肿瘤通常表现为正常或增加的血管,然而有时也可能表现为无血流的低回声病灶,从而导致超声诊断困难。此时应结合血清AFP、HCG 或者行MRI 检查辅助诊断,结合睾丸肿瘤标志物和MRI成像可以有效地甄别肿瘤及梗死[12-13]。
STI 的治疗目前主张以保守治疗为主,经保守治疗(抗生素治疗3~5 d、扩张血管、抗凝)睾丸或阴囊疼痛仍不缓解者可考虑积极手术探查,术中应尽可能保存睾丸、附睾功能[9]。节段性睾丸梗死术中探查发现睾丸表面局部紫黑色呈地图样病灶,术中仍无法确诊时,可行病变部位睾丸组织切除术送冰冻切片明确诊断[14],STI 无一般无需行根治性睾丸切除术,睾丸切除术是为了避免睾丸梗死后继发感染后坏死或者癌变不能排除。保守治疗虽然保留了部分睾丸功能,但可能错过最佳手术时机或延误诊治,造成睾丸全部梗死或恶变;手术治疗则会造成患侧睾丸功能部分或者全部丧失,不同的治疗方式各有优劣。本文中2 例患者均为中年男性,均已生育,术前彩色超声检查考虑为睾丸局部缺血坏死,但在处理病例1时,对STI缺乏相关诊疗经验,积极行睾丸探查术未发现睾丸明显的病变,未行睾丸切除,术后给予抗感染治疗,未给予扩血管及改善微循环等药物治疗,术后睾丸梗死病灶逐步缩小提示保守治疗有效。在诊治病例2时吸取相关诊疗经验后,首先给予经严格保守治疗,保守治疗效果不佳,再行右侧睾丸探查手术,术中探查仅见睾丸上极表面可见局部地图状紫黑色血管样病变,符合节段性睾丸梗死特征,考虑大部分睾丸功能尚存,保留睾丸利大于弊,取部分病变组织送病检明确诊断,术后继续予抗感染、改善微循环及抗凝治疗。
2例患者术后随访3月,复查睾丸B 超均提示低回声区域(缺血灶)逐渐缩小,无再诉阴囊疼痛及腹股沟区放射痛,STI 后期睾丸内缺血病灶逐步缩小,睾丸血供逐步恢复,未见复发或继发感染坏死及癌变等并发症。结合文献及笔者诊疗经验,我们认为STI 术前诊断主要依靠典型阴囊疼痛和彩色多普勒血流检查(睾丸内低回声区未见血流信号),当难以鉴别STI与睾丸肿瘤时,可结合血清AFP、HCG及睾丸MRI 检查。对于年龄小、有生育要求的STI,应行严格保守治疗及密切超声复查,必要时手术探查;对于年龄较大、无生育要求的STI,应依据睾丸梗死的范围决定给予保守或手术治疗;对于症状相对较轻者,应先行保守治疗,必要时手术;对于睾丸内梗死的面积较大者或考虑有肿瘤病变时,需行手术探查,必要时行患侧睾丸切除术或根治性切除术。

